دوره 18، شماره 2 - ( تابستان 1402 )
جلد 18 شماره 2 صفحات 177-162 |
برگشت به فهرست نسخه ها
Download citation:
BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:



BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:
Iranagh J A, Mohammadi F, Salem Safi P, Ayoughi V, Sedghiani A, Razi S. Non-pharmacological Intervention to Reduce Sleep Disturbance Among Elderly: A Randomized Controlled Trial Study. Salmand: Iranian Journal of Ageing 2023; 18 (2) :162-177
URL: http://salmandj.uswr.ac.ir/article-1-2368-fa.html
URL: http://salmandj.uswr.ac.ir/article-1-2368-fa.html
امیرزاده ایرانق جمیله، محمدی فیروز، سالم صافی پرویز، عیوقی وحید، صدقیانی علی، راضی سعید. مداخله غیردارویی برای کاهش اختلال خواب در میان سالمندان: یک مطالعه کارآزمایی کنترلشده تصادفی. سالمند: مجله سالمندی ایران. 1402; 18 (2) :162-177
جمیله امیرزاده ایرانق*1 

 ، فیروز محمدی2
، فیروز محمدی2 
 ، پرویز سالم صافی2
، پرویز سالم صافی2 
 ، وحید عیوقی2
، وحید عیوقی2 
 ، علی صدقیانی2
، علی صدقیانی2 
 ، سعید راضی2
، سعید راضی2 



 ، فیروز محمدی2
، فیروز محمدی2 
 ، پرویز سالم صافی2
، پرویز سالم صافی2 
 ، وحید عیوقی2
، وحید عیوقی2 
 ، علی صدقیانی2
، علی صدقیانی2 
 ، سعید راضی2
، سعید راضی2 

1- مرکز تحقیقات عوامل اجتماعی سلامت، دانشکده بهداشت، دانشگاه علومپزشکی ارومیه، ارومیه، ایران. ، jamileh.amirzadeh@gmail.com
2- مرکز تحقیقات عوامل اجتماعی سلامت، دانشکده بهداشت، دانشگاه علومپزشکی ارومیه، ارومیه، ایران.
2- مرکز تحقیقات عوامل اجتماعی سلامت، دانشکده بهداشت، دانشگاه علومپزشکی ارومیه، ارومیه، ایران.
متن کامل [PDF 6042 kb]
(2320 دریافت)
| چکیده (HTML) (5075 مشاهده)
References
1.Albou Kordi M, Ramezani M, Arizi F. [A study on the quality of life among elderly Shahinshahr area of Isfahan province in year 2004 (Persian)]. Jundishapur Scientific Medical Journal. 2007; 5(4):7-1-7. [Link]
2.Donmez L, Gokkoca Z, Dedeoglu N. Disability and its effects on quality of life among older people living in Antalya city center, Turkey. Archives of Gerontology and Geriatrics. 2005; 40(2):213-23. [DOI:10.1016/j.archger.2004.08.006] [PMID]
3.Tonn B, Eisenberg J. The aging US population and residential energy demand. Energy Policy. 2007; 35(1):743-5. [DOI:10.1016/j.enpol.2005.12.011]
4.Hashemi Siyavoshani M, Fallahi Arezodar F, Pishgooei SA, Jadid_Milani M. [The effect of rose water on the anxiety level of aged admitted to cardiac intensive care units (Persian)]. Iranian Journal of Nursing Research. 2020; 15(1):59-68. [Link]
5.Heidari M, Shahbazi S. [Effect of self-care training program on quality of life of elders (Persian)]. Iran Journal of Nursing. 2012; 25(75):1-8. [Link]
6.Alizadeh M, Hoseini M, Shojaeizadeh D, Rahimi A, Arshinchi M, Rohani H. [Assessing anxiety, depression and psychological wellbeing status of urban elderly under represent of Tehran Metropolitan City (Persian)] . Iranian Journal of Aging. 2012; 7(3):66-73. [Link]
7.Abbasi A, Bahrami H, Beygi B, Musa Farkhani E, Vakili V, Rezaee Talab F, et al. [Risk factors of sleep disorders in elderly: A population-based case-control study (Persian)]. Iranian Journal of Epidemiology. 2019; 15(2):172-8. [Link]
8.Ohayon MM. Epidemiology of insomnia: What we know and what we still need to learn. Sleep Medicine Reviews. 2002; 6(2):97-111. [DOI:10.1053/smrv.2002.0186] [PMID]
9.Morin CM, LeBlanc M, Daley M, Gregoire JP, Mérette C. Epidemiology of insomnia: Prevalence, self-help treatments, consultations, and determinants of help-seeking behaviors. Sleep Medicine. 2006; 7(2):123-30. [DOI:10.1016/j.sleep.2005.08.008] [PMID]
10.Aminnia N, Aghaei A, Molavi H, Najafi MR. [The effectiveness of group cognitive therapy on symptoms of insomnia in women with chronic insomnia (Persian)]. Knowledge & Research in Applied Psychology. 2011; 12(2):13-19. [Link]
11.Krishnan P, Hawranik P. Diagnosis and management of geriatric insomnia: A guide for nurse practitioners. Journal of the American Academy of Nurse Practitioners. 2008; 20(12):590-9. [DOI:10.1111/j.1745-7599.2008.00366.x] [PMID]
12.Ancoll-Israel S. Sleep disorders in older adults. A primary care guide to assessing 4 common sleep problems in geriatric patients. Geriatrics. 2004; 59(1):37-40. [PMID]
13.Harrington JJ, Avidan AY. Treatment of sleep disorders in elderly patients. Current Treatment Options in Neurology. 2005; 7(5):339-52. [DOI:10.1007/s11940-005-0027-x] [PMID]
14.Nobahar M, Vafaee AA. [Assessment of elderlies sleep disorders and different confronts methods among them (Persian)]. Iranian Journal of Ageing. 2007; 2(2):263-8. [Link]
15.Montgomery P. Treatments for sleep problems in elderly people. BMJ. 2002; 325(7372):1049. [DOI:10.1136/bmj.325.7372.1049] [PMID] [PMCID]
16.Ford DE, Cooper‐Patrick L. Sleep disturbances and mood disorders: An epidemiologic perspective. Depression and Anxiety. 2001; 14(1):3-6. [DOI:10.1002/da.1041] [PMID]
17.Kozasa EH, Hachul H, Monson C, Pinto L Jr, Garcia MC, Mello LE, et al. Mind-body interventions for the treatment of insomnia: A review. Revista Brasileira de Psiquiatria. 2010; 32(4):437-43. [DOI:10.1590/S1516-44462010000400018] [PMID]
18.Baghaei R, Moradi Y. [The Effect of sleep hygiene education on sleep quality of patients with heart failure hospitalized in cardiac care units of urmia teaching hospitals 2017-2018 (Persian)]. Nursing and Midwifery Journal. 2019; 17(9):674-89. [Link]
19.Taheri Tanjani P, Khodabakhshi H, Etemad K, Mohammadi M. [Effect of sleep hygiene education on sleep quality and general health of elderly women with sleep disorders living in Birjand City, Iran, in 2016 (Persian)]. Salmand: Iranian Journal of Ageing. 2019; 14(2):248-59. [Link]
20.Moradi M, Mohammadzadeh H, Noori R, Basiri Moghadam K, Sadeghmoghadam L. [Effect of a sleep hygiene education program using telephone follow-up method on the sleep quality of the elderly (Persian)]. Iranian Journal of Ageing. 2021; 15(4):484- 95. [DOI:10.32598/sija.15.4.2895.1]
21.Chang ET, Lai HL, Chen PW, Hsieh YM, Lee LH. The effects of music on the sleep quality of adults with chronic insomnia using evidence from polysomnographic and self-reported analysis: A randomized control trial. International Journal of Nursing Studies. 2012; 49(8):921-30. [DOI:10.1016/j.ijnurstu.2012.02.019] [PMID]
22.Cepeda MS, Carr DB, Lau J, Alvarez H. Music for pain relief. Cochrane Database of Systematic Reviews. 2006; 2(2). [DOI:10.1002/14651858.CD004843.pub2]
23.Lai HL, Good M. Music improves sleep quality in older adults. Journal of Advanced Nursing. 2005; 49(3):234-44. [DOI:10.1111/j.1365-2648.2004.03281.x] [PMID]
24.Cruise CJ, Chung F, Yogendran S, Little D. Music increases satisfaction in elderly outpatients undergoing cataract surgery. Canadian Journal of Anaesthesia. 1997; 44(1):43-8. [DOI:10.1007/BF03014323] [PMID]
25.Winter MJ, Paskin S, Baker T. Music reduces stress and anxiety of patients in the surgical holding area. Journal of Post Anesthesia Nursing. 1994; 9(6):340-3. [PMID]
26.Nilsson U. Music: A nursing intervention. European Journal of Cardiovascular Nursing. 2011; 10(2):73-4. [DOI:10.1016/j.ejcnurse.2010.06.004] [PMID]
27.Nilsson J, Parker MG, Kabir ZN. Assessing health -related quality of life among older people in rural Bangladesh. Jornal of Trans Cultural Nursing. 2004; 15(4):298-307. [DOI:10.1177/1043659604268968] [PMID]
28.Nilsson U. The anxiety-and pain-reducing effects of music interventions: A systematic review. AORN Journal. 2008; 87(4):780-807. [DOI:10.1016/j.aorn.2007.09.013] [PMID]
29.de Niet G, Tiemens B, Lendemeijer B, Hutschemaekers G. Music‐assisted relaxation to improve sleep quality: Meta‐analysis. Journal of Advanced Nursing. 2009; 65(7):1356-64. [DOI:10.1111/j.1365-2648.2009.04982.x] [PMID]
30.Möckel M, Röcker L, Störk T, Vollert J, Danne O, Eichstädt H, et al. Immediate physiological responses of healthy volunteers to different types of music: Cardiovascular, hormonal and mental changes. European Journal of Applied Physiology and Occupational Physiology. 1994; 68(6):451-9. [DOI:10.1007/BF00599512] [PMID]
31.Lindquist R, Snyder M, Tracy MF. Complementary & alternative therapies in Nursing. New York: Springer Publishing Company; 2013. [DOI:10.1891/9780826196347]
32.Lai HL, Hwang MJ, Chen CJ, Chang KF, Peng TC, Chang FM. Randomised controlled trial of music on state anxiety and physiological indices in patients undergoing root canal treatment. Journal of Clinical Nursing. 2008; 17(19):2654-60. [DOI:10.1111/j.1365-2702.2008.02350.x] [PMID]
33.Lai HL, Li YM. The effect of music on biochemical markers and self‐perceived stress among first‐line nurses: A randomized controlled crossover trial. Journal of Advanced Nursing. 2011; 67(11):2414-24. [DOI:10.1111/j.1365-2648.2011.05670.x] [PMID]
34.Ventura T, Gomes M, Carreira T. Cortisol and anxiety response to a relaxing intervention on pregnant women awaiting amniocentesis. Psychoneuroendocrinology. 2012; 37(1):148-56. [DOI:10.1016/j.psyneuen.2011.05.016] [PMID]
35.Harmat L, Takács J, Bodizs R. Music improves sleep quality in students. Journal of Advanced Nursing. 2008; 62(3):327-35. [DOI:10.1111/j.1365-2648.2008.04602.x] [PMID]
36.Standley JM. Music research in medical/dental treatment: Meta-analysis and clinical applications. Journal of Music Therapy. 1986; 23(2):56-122. [DOI:10.1093/jmt/23.2.56] [PMID]
37.Abbasi Tadi S, Saberi M, Akbari H. [Effect of acupressure at ShenMen acupoint on the sleep quality of nurses in emergency departments and intensive care units (Persian)]. Complementary Medicine Journal. 2021; 10(4):380-95. [Link]
38.Allami Z, khankeh H, Dalvandi A, Ali Zademohammai M, Rezasoltani P. [Effect of music-therapy on quality of sleep among elderly male of the Isfahan city petroleum’s Retirement Association 2012 (Persian)]. Journal of Geriatric Nursing. 2014; 1(1):55-63. [Link]
39.Majedi H, Shamlou Kia S. [The impression of nature & environment on Iranian music (Persian)]. Journal of Environmental Science and Technology. 2011; 13(2):93-102. [Link]
40.Wishlaqi J. [Examining the types of poems of Azerbaijani local musicians (Persian)]. Culture of the Iranian People. 2007; 10:139-64. [Link]
41.Buysse DJ, Reynolds CF 3rd, Monk TH, Berman SR, Kupfer DJ. The Pittsburgh Sleep Quality Index: A new instrument for psychiatric practice and research. Psychiatry Research. 1989; 28(2):193-213. [DOI:10.1016/0165-1781(89)90047-4] [PMID]
42.Mottaghi R, Maredpour A, Karamin S. [A comparison study on the effectiveness of acceptance and commitment therapy and sleep hygiene education on sleep quality and physiological parameters in older adults (Persian)]. Salmand: Iranian Journal of Ageing. 2022; 17(2):170-85. [Link]
43.Farrahi J, Nakhaee N, Sheibani V, Garrusi B, Amirkafi A. Psychometric properties of the Persian version of the Pittsburgh Sleep Quality Index addendum for PTSD (PSQI-A). Sleep & Breathing = Schlaf & Atmung. 2009; 13(3):259-62. [DOI:10.1007/s11325-008-0233-3] [PMID]
44.Thichumpa W, Howteerakul N, Suwannapong N, Tantrakul V. Sleep quality and associated factors among the elderly living in rural Chiang Rai, northern Thailand. Epidemiology and Health. 2018; 40:e2018018-e. [DOI:10.4178/epih.e2018018] [PMID] [PMCID]
45.Wang P, Song L, Wang K, Han X, Cong L, Wang Y, et al. Prevalence and associated factors of poor sleep quality among Chinese older adults living in a rural area: A population-based study. Aging Clinical and Experimental Research. 2020; 32(1):125-31. [DOI:10.1007/s40520-019-01171-0] [PMID] [PMCID]
46.Zhang HS, Li Y, Mo HY, Qiu DX, Zhao J, Luo JL, et al. A community-based cross-sectional study of sleep quality in middle-aged and older adults. Quality of Life Research. 2017; 26(4):923-33. [DOI:10.1007/s11136-016-1408-1] [PMID]
47.Kalleinen N, Polo O, Himanen SL, Joutsen A, Urrila AS, Polo-Kantola P. Sleep deprivation and hormone therapy in postmenopausal women. Sleep Medicine. 2006; 7(5):436-47. [DOI:10.1016/j.sleep.2006.02.004] [PMID]
48.Izadi Avanji FS, Adib Hajbaghery M, Afazel MR. [Quality of sleep and it’s related factors in the hospitalized elderly patients of Kashan hospitals in 2007 (Persian)]. KAUMS Journal (FEYZ). 2009; 12(4):52-60. [Link]
49.Franklin KA, Lindberg E. Obstructive sleep apnea is a common disorder in the population-a review on the epidemiology of sleep apnea. Journal of Thoracic Disease. 2015; 7(8):1311-22. [PMID]
50.Luo J, Zhu G, Zhao Q, Guo Q, Meng H, Hong Z, et al. Prevalence and risk factors of poor sleep quality among Chinese elderly in an urban community: Results from the Shanghai aging study. Plos One. 2013; 8(11):e81261. [DOI:10.1371/journal.pone.0081261] [PMID] [PMCID]
51.Friedman EM, Love GD, Rosenkranz MA, Urry HL, Davidson RJ, Singer BH, et al. Socioeconomic status predicts objective and subjective sleep quality in aging women. Psychosomatic Medicine. 2007; 69(7):682-91. [DOI:10.1097/PSY.0b013e31814ceada] [PMID]
52.Arasteh M, Yousefi F, Sharifi Z. [Investigation of sleep quality and its influencing factors in patients admitted to the gynecology and general surgery of besat hospital in sanandaj (Persian)]. Medical Journal of Mashhad University of Medical Sciences. 2014; 57(6):762-9. [Link]
53.Hosseini SR, Saadat P, Esmaili M, Bijani A. The prevalence of self-reported sleep problems and some factors affecting it among the elderly in Amirkola. Shiraz E-Medical Journal. 2018; 19(3):e59461 [DOI:10.5812/semj.59461]
54.Mirzaei M, Gholamrezaei E, Bidaki R, Fallahzadeh H, Ravaei J. [Quality of sleep and methods of management of sleep disorders in elderly of Yazd city in 2016 (Persian)]. Journal of Shahid Sadoughi University of Medical Sciences. 2017; 25(6):467-75. [Link]
55.Torabi S, Shahriari L, Zahedi R, Rahmanian S, Rahmanian K. A survey the prevalence of sleep disorders and their management in the elderly in Jahrom City, 2008. Journal of Jahrom University of Medical Sciences. 2013; 10(4):31. [Link]
56.Wong WS, Fielding R. Prevalence of insomnia among Chinese adults in Hong Kong: A population‐based study. Journal of Sleep Research. 2011; 20(1pt1):117-26. [DOI:10.1111/j.1365-2869.2010.00822.x] [PMID]
57.Rezaei B, Shooshtarizadeh S. [Factors related to sleep quality among elderly residing at Isfahan nursing homes (Persian)]. Iranian Journal of Geriatric Nursing. 2016; 2(2):37-49. [Link]
58.Kor A, Muosavi S, Reza Masouleh S, Behnam Puor N. [Assessment of the correlation between lifestyle and quality of sleep in elderly who referred to retirement center in Rasht, 2007 (Persian)]. Journal of Holistic Nursing and Midwifery. 2007; 17(2):15-22. [Link]
59.JinJu S, HyunWoo J. The effects of sleep hygiene program on sleep quality in the elderly women. Indian Journal of Science and Technology. 2016; 9(37):1-7. [DOI:10.17485/ijst/2016/v9i37/102541]
60.Chen PH, Kuo HY, Chueh KH. Sleep hygiene education: Efficacy on sleep quality in working women. Journal of Nursing Research. 2010; 18(4):283-9. [DOI:10.1097/JNR.0b013e3181fbe3fd] [PMID]
61.Khodabakhshi-Koolaee A, Zahmatkesh M, Barzeghar Khezri R. [The effect of relaxation and instrumental music by arnd stein on quality of sleep and happiness among ageing women (Persian)]. Journal of Torbat Heydariyeh University of Medical Sciences. 2018; 5(4):46 -53. [Link]
62.Lai HL. Music preference and relaxation in Taiwanese elderly people. Geriatric Nursing. 2004; 25(5):286-91. [DOI:10.1016/j.gerinurse.2004.08.009] [PMID]
63.Wang CF, Sun YL, Zang HX. Music therapy improves sleep quality in acute and chronic sleep disorders: A meta-analysis of 10 randomized studies. International Journal of Nursing Studies. 2014; 51(1):51-62. [DOI:10.1016/j.ijnurstu.2013.03.008] [PMID]
64.Allami Z, Dalvandi A, Rezasoltani P. [Effect of music-therapy on quality of sleep among elderly male of the Isfahan city petroleum’s Retirement Association 2012 (Persian)]. Journal of Geriatric Nursing. 2014; 1(1):55-63. [Link]
65.Feng F, Zhang Y, Hou J, Cai J, Jiang Q, Li X, et al. Can music improve sleep quality in adults with primary insomnia? A systematic review and network meta-analysis. International Journal of Nursing Studies. 2018; 77:189-96. [DOI:10.1016/j.ijnurstu.2017.10.011] [PMID]
66.Huang CY, Chang ET, Hsieh YM, Lai HL. Effects of music and music video interventions on sleep quality: A randomized controlled trial in adults with sleep disturbances. Complementary Therapies in Medicine. 2017; 34:116-22. [DOI:10.1016/j.ctim.2017.08.015] [PMID]
67.Chan MF, Chan EA, Mok E. Effects of music on depression and sleep quality in elderly people: A randomised controlled trial. Complementary Therapies in Medicine. 2010; 18(3):150-9. [DOI:10.1016/j.ctim.2010.02.004] [PMID]
متن کامل: (2058 مشاهده)
مقدمه
پیشرفتهای پزشکی و بهداشتی در نیمه قرن بیستم باعث افزایش نسبی طول عمر انسان شده است [1]، بهطوریکه افزایش جمعیت سالمندان به یک بحران تبدیل شده و در حال حاضر رشد جمعیت افراد بالای 60 سال جهان بیش از رشد جمعیت کودکان است [2, 3]. در ایران نیز پیشبینی میشود تعداد سالمندان در سال 2025 به 10/5 درصد [4] و تا سال 2050 به بیش از 26 میلیون نفر از کل جامعه ایران برسد [5]. همراه با افزایش جمعیت سالمندان شیوع انواع اختلالات سلامتی، نگرانی عمده برای دستگاههای مراقبتی و بهداشتی و اجتماعی ایجاد میکند [6]. ازجمله اختلالات شایع سلامت در سالمندان میتوان به اختلالات روانی همچون زوال عقلی، افسردگی و اختلالات خواب اشاره کرد. اختلالات خواب در این میان برجستگی بیشتری دارد، چراکه مطالعات اپیدمیولوژیک نشان دادهاند 40 تا 57 درصد سالمندان با معضلات خواب مواجه هستند [7] و حدود 30 تا 48 درصد از افراد بالغ جوامع مختلف، از علائم و نشانههای مربوط به اختلالات خواب شکایت میکنند که این مسئله بر سایر جنبههای فعالیت روانی و جسمانی آنان تأثیر میگذارد [8]. شیوع اختلالات خواب در جمعیت عمومی 29/9 درصد برآورد شده است [9] و نتایج مطالعات مختلف نشان دادهاند میزانهای شیوع این اختلال از حداقل 5 تا50 درصد براساس تعاریف مختلفی که برای اختلال خواب در نظر گرفتهاند، متفاوت است [8].
اختلالات خواب به 2 صورت بیخوابی اولیه و ثانویه دیده میشود. بیخوابی اولیه برخلاف بیخوابی ثانویه منتج از مشکل جسمانی یا دارویی نیست. شکایت عمده در بیخوابیهای اولیه، اختلال در شروع و دوام خواب و عدم احساس راحتی پس از خواب به مدت حداقل 1 ماه است [10]. اختلالات شروع خواب در 10 تا 39 درصد، بیدار شدن در طول شب در 18 تا 60 درصد، بیدار شدن زودهنگام صبحها در 12 تا 33 درصد و احتیاج به چرت روزانه در 18 تا 36 درصد از سالمندان مشاهده شده است [11]. مطالعه آنکل که در سال 2004 در کالیفرنیا روی 9000 فرد بالغ صورت گرفت نشان داد حدود 28 درصد از شرکتکنندگان مشکل شروع خواب داشتند و 42 درصد هم دارای مشکل شروع و تداوم خواب بودند [12].
برای مقابله با اختلالات خواب راههای گوناگونی وجود دارد ولی معمولاً افراد مسن جهت مقابله با اختلالات خواب از داروهای خوابآور استفاده میکنند. بهطوریکه 39 درصد از داروهای خوابآور برای افراد بالاتر از 60 سال مصرف میشود [13]. نتایج مطالعه نوبهار و همکاران در سال1386 در سمنان نشان داد حدود 20 درصد افراد سالمند از درمان دارویی برای مقابله با اختلالات خواب استفاده میکنند [14]. درحالیکه این داروها اختلالات خواب را بهطور موقت تخفیف میدهند [15]. بهطوریکه نتایج مطالعهای نشان داده است که استفاده از داروهای ضداضطراب و باربیتوراتها تا 50 درصد بیخوابی در سالمندان را افزایش میدهد [16]. متخصصین خواب برای مقابله با اختلالات خواب روشهای غیردارویی را پیشنهاد میکنند که باعث افزایش تعامل بین ذهن و بدن و درنتیجه حمایت از خواب میشوند [17]. یکی از این روشها رعایت بهداشت خواب است که بهعنوان رفتارهای تمرینی که باعث سهولت در خواب و اجتناب از رفتارهایی که باعث تداخل خواب میشوند، توصیف میشود. بهداشت خواب به لیستی از رفتارها، شرایط محیطی و سایر عوامل وابسته به خواب اشاره دارد که میتواند بهعنوان یک درمان مستقل یا جزئی از درمانهای متعدد برای بیماران مبتلا به بیخوابی تنظیم شود. آموزش بهداشت خواب ارائه مشاوره براساس جنبههای مختلف شیوه زندگی و رفتار و همچنین عوامل محیطی و فیزیولوژیکی نظیر نور، درجه حرارت، سروصدا، کیفیت بستر، درد و نگرانیهای برطرف نشده است، که میتوانند کیفیت و کمیت خواب بیمار را تغییر دهند [18]. در این زمینه مطالعه طاهری و همکاران نشان داد آموزش بهداشت خواب میتواند کیفیت خواب، شدت بیخوابی و سلامت عمومی زنان سالمند را بهبود بخشد، بنابراین میتوان از آن در مراقبتهای اولیه بهداشتی به منزله روش درمانی مقرونبهصرفه و در دسترس استفاده کرد [19]. همچنین طبق مطالعه مرادی و همکاران آموزش بهداشت خواب مبتنی بر پیگیری تلفنی، باعث ارتقای کیفیت خواب سالمندان میشود [20].
یکی دیگر از روشهای درمانی غیردارویی، گوش دادن به موسیقی است که اخیراً بهعنوان یک راهکار رایج استفاده میشود [9، 21-25]. موسیقی بهعنوان یک منبع حمایتی برای برانگیختن و تقویت آرامش و کاهش یا کنترل استرس در افراد عمل میکند [26]. موسیقی یک مداخله مؤثر برای مدیریت استرس [23، 27] و باعث تحریک و برقراری آرامش و کنترل اضطراب بهوسیله تکنیکهای خودمدیریتی میشود [28]. همچنین موسیقی باعث افزایش معنیدار کیفیت خواب، درک بهتر از کیفیت خواب، افزایش طول مدت خواب، کارآمدی بیشتر خواب، کاهش زمان شروع خواب، کمتر شدن اختلال خواب و کاهش کارایی مناسب در طول روز میشود [23]. در این زمینه نتایج یک مطالعه متاآنالیز نشان داد موسیقی یک اثر تعدیلکننده بر اختلال خواب دارد و به علت قابلیت دسترسی و هزینه کم آن میتواند برای افراد دارای اختلال خواب استفاده شود [29].
هرچند مطالعات محدودی درباره اثر استفاده از موسیقی بر بهبود وضعیت خواب انجام شده، ولی نتایج آنها حاکی از اثرات سودمند موسیقی بر اختلال خواب هستند [23]. موسیقی با کاهش ترشح نورآدرنالین در گردش خون منجر به شروع فرایند خواب میشود [30]. موسیقی ملایم با ریتم منظم کمتر از 80 بیت در دقیقه [31] باعث کاهش اضطراب [26، 32]، استرس و کاهش سطح کورتیزول میشود [33، 34]. نتایج مطالعات نشان داده موسیقی، خواب ذهنی را در افراد بالغ [23] و دانشجویان دانشگاهی [35] بهبود میدهد و در سالمندان باعث افزایش آستانه تحمل درد، کاهش تپش قلب، اضطراب و افسردگی میشود [36]. استفاده از یک قطعه موسیقی ضبط شده بهعنوان یک ضداضطراب در محیطهای درمانی مختلف و برای بیماران گوناگون یک راهکار مطلوب بوده است [26].
اگرچه درمانهای دارویی مختلفی برای اختلالات خواب وجود دارد، اما پیامدهایی همچون وابستگی دارویی و مقاومت افراد و نیز هزینه تحمیلشده بر افراد ازجمله معایب این روشهاست. ازاینرو استفاده از روشهای غیردارویی [37]. ازجمله موسیقیدرمانی در اختلالات خواب منطقی به نظر میرسد [38]. درحالیکه موسیقی محلی یا ﻓﻮﻟﻜﻠﻮر به لحاظ ویژگیهای خاصی که دارد میتواند آینه تمامنمای مردم، فرهنگ و هنر هر ناحیه باشد. درحقیقت آهنگهای محلی، چکیدهای از زندگی و احساسات پاک و بیآلایش افراد هستند و به دلیل تفاوت در طرز تفکر، نحوه زندگی و برخورد مردم نواحی مختلف با مشکلات و وضع جغرافیایی، اقتصادی و آیین و سنن آنها، آهنگها و ترانههای محلی گوناگونی خلق شده است که از میان آنها میتوان به موسیقی آذربایجان اشاره کرد [39]. مردم هر منطقه براساس شرایط اولیه محیطی خود به انتخاب ساز و نغمههای موسیقی میپردازند [40]. این پژوهش به علت مأنوس بودن سالمندان با موسیقی محلی به زبان آذری، اثرات موسیقی فولکلوریک را بهعنوان یک درمان غیردارویی در مدیریت اختلالات خواب سالمندان شهرستان ارومیه بررسی کرده است.
متدولوژی
این مطالعه، یک کارآزمایی بالینی تصادفیشده بود که در آن تأثیر موسیقی و آموزش بهداشت خواب بر اختلال خواب سالمندان بالای 60 سال شهر ارومیه بررسی شده است. جمعیت موردبررسی دارای نمره آزمون اختلال خواب بیشتر از 5 بود.
نمونهگیری
نمونهگیری بهصورت خوشهای و در 2 مرحله انجام گرفت. در ابتدا شهر ارومیه به 2 قسمت شمال و جنوب تقسیم شدکه در قسمت شمال 18 مرکز جامع سلامت و در قسمت جنوب 8 مرکز جامع سلامت قرار داشت. از بین این مراکز به روش تصادفیشده 9 مرکز از شمال و 4 مرکز از جنوب انتخاب شدند.
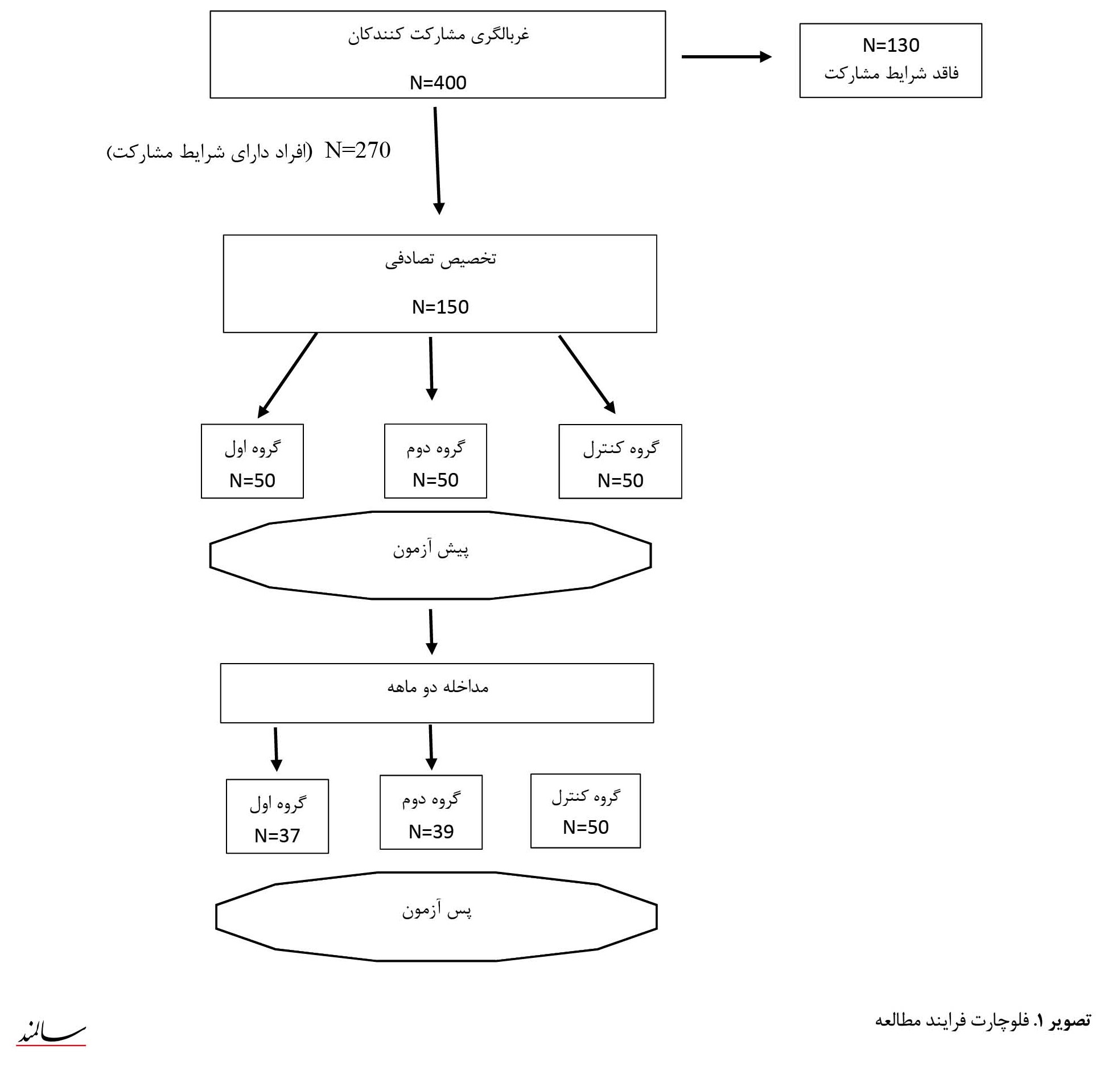
با مطالعه پرونده خانوار موجود در مراکز جامع سلامت، درمجموع با 400 سالمند مبتلا به اختلال خواب تماس گرفته شد. معیارهای ورود شامل سن بالای 60 سال، داشتن اختلال خواب و تمایل واحدهای موردپژوهش به شرکت در مطالعه و معیارهای خروج، شامل مشکلات روانی، سابقه مصرف الکل یا مواد مخدر، سابقه مصرف مداوم داروهای اختلال خواب (شامل بنزودیازپینها، لورازپام و اگزازپام)، بیماری شدید جسمی و اختلال شنوایی بود [21]. پس از مصاحبه غربالگری، براساس معیارهای خروج، 130 نفر رد صلاحیت شدند. شایعترین دلیل حذف، مصرف مداوم داروی خواب بود. بعد از اختصاص کد عددی به 270 نفری که شرایط ورود به مطالعه را داشتند از بین آنان 150 سالمند بالای 60 سال بهطور تصادفی در 3 گروه آموزش بهداشت خواب / موسیقی (گروه اول)،گروه آموزش بهداشت خواب (گروه دوم) و گروه کنترل (گروه سوم) تخصیص یافتند (تصویر شماره 1).
پیشرفتهای پزشکی و بهداشتی در نیمه قرن بیستم باعث افزایش نسبی طول عمر انسان شده است [1]، بهطوریکه افزایش جمعیت سالمندان به یک بحران تبدیل شده و در حال حاضر رشد جمعیت افراد بالای 60 سال جهان بیش از رشد جمعیت کودکان است [2, 3]. در ایران نیز پیشبینی میشود تعداد سالمندان در سال 2025 به 10/5 درصد [4] و تا سال 2050 به بیش از 26 میلیون نفر از کل جامعه ایران برسد [5]. همراه با افزایش جمعیت سالمندان شیوع انواع اختلالات سلامتی، نگرانی عمده برای دستگاههای مراقبتی و بهداشتی و اجتماعی ایجاد میکند [6]. ازجمله اختلالات شایع سلامت در سالمندان میتوان به اختلالات روانی همچون زوال عقلی، افسردگی و اختلالات خواب اشاره کرد. اختلالات خواب در این میان برجستگی بیشتری دارد، چراکه مطالعات اپیدمیولوژیک نشان دادهاند 40 تا 57 درصد سالمندان با معضلات خواب مواجه هستند [7] و حدود 30 تا 48 درصد از افراد بالغ جوامع مختلف، از علائم و نشانههای مربوط به اختلالات خواب شکایت میکنند که این مسئله بر سایر جنبههای فعالیت روانی و جسمانی آنان تأثیر میگذارد [8]. شیوع اختلالات خواب در جمعیت عمومی 29/9 درصد برآورد شده است [9] و نتایج مطالعات مختلف نشان دادهاند میزانهای شیوع این اختلال از حداقل 5 تا50 درصد براساس تعاریف مختلفی که برای اختلال خواب در نظر گرفتهاند، متفاوت است [8].
اختلالات خواب به 2 صورت بیخوابی اولیه و ثانویه دیده میشود. بیخوابی اولیه برخلاف بیخوابی ثانویه منتج از مشکل جسمانی یا دارویی نیست. شکایت عمده در بیخوابیهای اولیه، اختلال در شروع و دوام خواب و عدم احساس راحتی پس از خواب به مدت حداقل 1 ماه است [10]. اختلالات شروع خواب در 10 تا 39 درصد، بیدار شدن در طول شب در 18 تا 60 درصد، بیدار شدن زودهنگام صبحها در 12 تا 33 درصد و احتیاج به چرت روزانه در 18 تا 36 درصد از سالمندان مشاهده شده است [11]. مطالعه آنکل که در سال 2004 در کالیفرنیا روی 9000 فرد بالغ صورت گرفت نشان داد حدود 28 درصد از شرکتکنندگان مشکل شروع خواب داشتند و 42 درصد هم دارای مشکل شروع و تداوم خواب بودند [12].
برای مقابله با اختلالات خواب راههای گوناگونی وجود دارد ولی معمولاً افراد مسن جهت مقابله با اختلالات خواب از داروهای خوابآور استفاده میکنند. بهطوریکه 39 درصد از داروهای خوابآور برای افراد بالاتر از 60 سال مصرف میشود [13]. نتایج مطالعه نوبهار و همکاران در سال1386 در سمنان نشان داد حدود 20 درصد افراد سالمند از درمان دارویی برای مقابله با اختلالات خواب استفاده میکنند [14]. درحالیکه این داروها اختلالات خواب را بهطور موقت تخفیف میدهند [15]. بهطوریکه نتایج مطالعهای نشان داده است که استفاده از داروهای ضداضطراب و باربیتوراتها تا 50 درصد بیخوابی در سالمندان را افزایش میدهد [16]. متخصصین خواب برای مقابله با اختلالات خواب روشهای غیردارویی را پیشنهاد میکنند که باعث افزایش تعامل بین ذهن و بدن و درنتیجه حمایت از خواب میشوند [17]. یکی از این روشها رعایت بهداشت خواب است که بهعنوان رفتارهای تمرینی که باعث سهولت در خواب و اجتناب از رفتارهایی که باعث تداخل خواب میشوند، توصیف میشود. بهداشت خواب به لیستی از رفتارها، شرایط محیطی و سایر عوامل وابسته به خواب اشاره دارد که میتواند بهعنوان یک درمان مستقل یا جزئی از درمانهای متعدد برای بیماران مبتلا به بیخوابی تنظیم شود. آموزش بهداشت خواب ارائه مشاوره براساس جنبههای مختلف شیوه زندگی و رفتار و همچنین عوامل محیطی و فیزیولوژیکی نظیر نور، درجه حرارت، سروصدا، کیفیت بستر، درد و نگرانیهای برطرف نشده است، که میتوانند کیفیت و کمیت خواب بیمار را تغییر دهند [18]. در این زمینه مطالعه طاهری و همکاران نشان داد آموزش بهداشت خواب میتواند کیفیت خواب، شدت بیخوابی و سلامت عمومی زنان سالمند را بهبود بخشد، بنابراین میتوان از آن در مراقبتهای اولیه بهداشتی به منزله روش درمانی مقرونبهصرفه و در دسترس استفاده کرد [19]. همچنین طبق مطالعه مرادی و همکاران آموزش بهداشت خواب مبتنی بر پیگیری تلفنی، باعث ارتقای کیفیت خواب سالمندان میشود [20].
یکی دیگر از روشهای درمانی غیردارویی، گوش دادن به موسیقی است که اخیراً بهعنوان یک راهکار رایج استفاده میشود [9، 21-25]. موسیقی بهعنوان یک منبع حمایتی برای برانگیختن و تقویت آرامش و کاهش یا کنترل استرس در افراد عمل میکند [26]. موسیقی یک مداخله مؤثر برای مدیریت استرس [23، 27] و باعث تحریک و برقراری آرامش و کنترل اضطراب بهوسیله تکنیکهای خودمدیریتی میشود [28]. همچنین موسیقی باعث افزایش معنیدار کیفیت خواب، درک بهتر از کیفیت خواب، افزایش طول مدت خواب، کارآمدی بیشتر خواب، کاهش زمان شروع خواب، کمتر شدن اختلال خواب و کاهش کارایی مناسب در طول روز میشود [23]. در این زمینه نتایج یک مطالعه متاآنالیز نشان داد موسیقی یک اثر تعدیلکننده بر اختلال خواب دارد و به علت قابلیت دسترسی و هزینه کم آن میتواند برای افراد دارای اختلال خواب استفاده شود [29].
هرچند مطالعات محدودی درباره اثر استفاده از موسیقی بر بهبود وضعیت خواب انجام شده، ولی نتایج آنها حاکی از اثرات سودمند موسیقی بر اختلال خواب هستند [23]. موسیقی با کاهش ترشح نورآدرنالین در گردش خون منجر به شروع فرایند خواب میشود [30]. موسیقی ملایم با ریتم منظم کمتر از 80 بیت در دقیقه [31] باعث کاهش اضطراب [26، 32]، استرس و کاهش سطح کورتیزول میشود [33، 34]. نتایج مطالعات نشان داده موسیقی، خواب ذهنی را در افراد بالغ [23] و دانشجویان دانشگاهی [35] بهبود میدهد و در سالمندان باعث افزایش آستانه تحمل درد، کاهش تپش قلب، اضطراب و افسردگی میشود [36]. استفاده از یک قطعه موسیقی ضبط شده بهعنوان یک ضداضطراب در محیطهای درمانی مختلف و برای بیماران گوناگون یک راهکار مطلوب بوده است [26].
اگرچه درمانهای دارویی مختلفی برای اختلالات خواب وجود دارد، اما پیامدهایی همچون وابستگی دارویی و مقاومت افراد و نیز هزینه تحمیلشده بر افراد ازجمله معایب این روشهاست. ازاینرو استفاده از روشهای غیردارویی [37]. ازجمله موسیقیدرمانی در اختلالات خواب منطقی به نظر میرسد [38]. درحالیکه موسیقی محلی یا ﻓﻮﻟﻜﻠﻮر به لحاظ ویژگیهای خاصی که دارد میتواند آینه تمامنمای مردم، فرهنگ و هنر هر ناحیه باشد. درحقیقت آهنگهای محلی، چکیدهای از زندگی و احساسات پاک و بیآلایش افراد هستند و به دلیل تفاوت در طرز تفکر، نحوه زندگی و برخورد مردم نواحی مختلف با مشکلات و وضع جغرافیایی، اقتصادی و آیین و سنن آنها، آهنگها و ترانههای محلی گوناگونی خلق شده است که از میان آنها میتوان به موسیقی آذربایجان اشاره کرد [39]. مردم هر منطقه براساس شرایط اولیه محیطی خود به انتخاب ساز و نغمههای موسیقی میپردازند [40]. این پژوهش به علت مأنوس بودن سالمندان با موسیقی محلی به زبان آذری، اثرات موسیقی فولکلوریک را بهعنوان یک درمان غیردارویی در مدیریت اختلالات خواب سالمندان شهرستان ارومیه بررسی کرده است.
متدولوژی
این مطالعه، یک کارآزمایی بالینی تصادفیشده بود که در آن تأثیر موسیقی و آموزش بهداشت خواب بر اختلال خواب سالمندان بالای 60 سال شهر ارومیه بررسی شده است. جمعیت موردبررسی دارای نمره آزمون اختلال خواب بیشتر از 5 بود.
نمونهگیری
نمونهگیری بهصورت خوشهای و در 2 مرحله انجام گرفت. در ابتدا شهر ارومیه به 2 قسمت شمال و جنوب تقسیم شدکه در قسمت شمال 18 مرکز جامع سلامت و در قسمت جنوب 8 مرکز جامع سلامت قرار داشت. از بین این مراکز به روش تصادفیشده 9 مرکز از شمال و 4 مرکز از جنوب انتخاب شدند.
با مطالعه پرونده خانوار موجود در مراکز جامع سلامت، درمجموع با 400 سالمند مبتلا به اختلال خواب تماس گرفته شد. معیارهای ورود شامل سن بالای 60 سال، داشتن اختلال خواب و تمایل واحدهای موردپژوهش به شرکت در مطالعه و معیارهای خروج، شامل مشکلات روانی، سابقه مصرف الکل یا مواد مخدر، سابقه مصرف مداوم داروهای اختلال خواب (شامل بنزودیازپینها، لورازپام و اگزازپام)، بیماری شدید جسمی و اختلال شنوایی بود [21]. پس از مصاحبه غربالگری، براساس معیارهای خروج، 130 نفر رد صلاحیت شدند. شایعترین دلیل حذف، مصرف مداوم داروی خواب بود. بعد از اختصاص کد عددی به 270 نفری که شرایط ورود به مطالعه را داشتند از بین آنان 150 سالمند بالای 60 سال بهطور تصادفی در 3 گروه آموزش بهداشت خواب / موسیقی (گروه اول)،گروه آموزش بهداشت خواب (گروه دوم) و گروه کنترل (گروه سوم) تخصیص یافتند (تصویر شماره 1).
سپس محقق هدف و روش تحقیق را برای شرکتکنندگان توضیح داد و رضایتنامه کتبی برای همه شرکتکنندگان تکمیل شد. حجم نمونه براساس مطالعه چانگ و همکاران [21] و با استفاده از فرمول شماره 1 محاسبه شد:
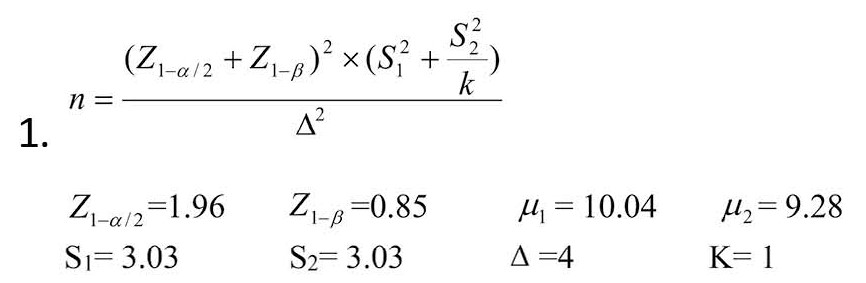
براساس فرمول، 35 نفر برای هر گروه برآورد شد. با در نظر گرفتن 40 درصد ریزش نمونهها در طول مداخله و برای اطمینان بیشتر 50 سالمند برای هر گروه در نظر گرفته شد.
ابزار
برای بررسی اختلال خواب از پرسشنامه استاندارد بررسی وضعیت اختلالات خواب پیتزبورگ استفاده شد که توسط خود فرد و یا در صورت عدم داشتن تحصیلات توسط پرسشگر تکمیل شد [21، 41]. این ابزار توسط دانیل جی بایسی و همکارانش برای اندازهگیری کیفیت خواب و کمک به تشخیص افرادی که خواب خوب یا بد دارند، ساخته شده است [41]. این مقیاس خودگزارشی دارای 18 سؤال است و بخشهای متعددی دارد. این پرسشنامه در 7 جز طبقهبندی میشود که به ترتیب جزء اول مربوط به کیفیت خواب، جزء دوم تأخیر در به خواب رفتن، جزء سوم مدتزمان خواب، جزء چهارم کارایی خواب فرد (با تقسیم کل ساعات خواب بر کل ساعات خواب فرد ضربدر 100 محاسبه میشود)، جزء پنجم اختلال خواب، جزء ششم مربوط به دریافت داروی خوابآور و جزء هفتم که مرتبط با عملکرد روزانه است. اکثر سؤالات این پرسشنامه بهصورت سؤالات چندجوابی تنظیمشدهاند و بهآسانی قابلفهم هستند. در این پژوهش نمرهدهی برای پاسخ سؤالات از 1 تا 4 بود. بهطوریکه نمرات 1 تا 4 به ترتیب بیانگر وضعیت طبیعی، وجود مشکل خفیف، وجود مشکل متوسط و وجود مشکل شدید است. دامنه نمرات از حداقل نمره 1 تا حداکثر 28 است و نمره بالاتر از 5 بهعنوان یک اختلال خواب قابلملاحظه تلقی شد. پرسشنامه اصلی پترزبورگ توسط بویسی و همکاران در سال 1989 طراحی و پایایی آن 0/83 و حساسیت تشخیصی آن 89/6 درصد و ویژگی 86/5 درصد گزارش شد [42]. همچنین پایایی، حساسیت تشخیصی و ویژگی در پرسشنامه ایرانی با حجم نمونه 133 نفر فرد سالم و 85 بیمار ساکن در شهر کرمان به ترتیب 0/89، 94 و 72 درصد محاسبه شد [43].
مداخله
دوره آموزشی شامل 4 جلسه 1 ساعته مشتمل بر آگاهی از مراحل خواب، چگونگی فراهم کردن یک محیط مناسب برای خواب، اجتناب از سیگار، چای، قهوه، کولا، گرسنگی و سیری کامل و داشتن برنامه منظم خواب بود که بهطور جداگانه برای گروههای آزمایش برگزار شد. شرکتکنندگان در گروه موسیقی بعد از اتمام کلاسهای آموزش بهداشت خواب 1 ماه موسیقی مناسب را دریافت و 30 تا 45 دقیقه قبل از خواب به آن گوش دادند. هر سالمند یک mp3 player دریافت کرد و به آنها آموزش داده شد که چطور از آن استفاده کنند (خاموش و روشن کردن، انتخاب موزیک، کنترل صدا و شارژ کردن آن) و از آنان خواسته شد تا یکی از موسیقیهای موردعلاقه به زبان آذری (زبان مادری) را که خودشان ترجیح میدهد و دوست دارند در موقع خواب گوش دهد. بههرحال اگر موسیقی دلخواهی نداشتند، یک آلبوم موسیقی که دارای ریتم ملایم بود و افتوخیز ناگهانی نداشت توسط کارشناس انتخاب میشد، زیرا انتخاب موسیقی توسط فرد دیگر دارای اثر یکسان است [22]. مدتزمان پخش موسیقی حدود 45 دقیقه بود [23]. نوع موسیقیهای انتخابی به صورتی بود که کیفیت آنها یکسان و تغییرات ناگهانی در صدا و ریتم آنها وجود نداشت. از افراد شرکتکننده خواسته شد قبل از خواب با رعایت بهداشت خواب، به موسیقی گوش دهند. جهت پیگیری در طول مداخله توسط محقق با مشارکتکنندگان 2 بار در هفته تماس تلفنی گرفته شد و رعایت بهداشت خواب و همچنین گوش کردن به موسیقی به آنان یادآوری شد. 2 ماه بعد از مداخله از افراد خواسته شد تا در مراکز بهداشتی جامع سلامت حضور یابند و پرسشنامه خواب پترزبورگ را تکمیل کنند. بعد از اتمام مطالعه یک جلسه آموزشی 2 ساعته برای گروه کنترل برگزار شد و پمفلت آموزشی در اختیار آنان قرار گرفت.
اطلاعات پس از جمعآوری وارد نرمافزار SPSS نسخه 21 شد و سپس برای توصیف دادهها از میانگین، انحراف معیار، فراوانی و درصد استفاده شد. برای دانستن تفاوت اولیه متغیرهای کیفی در 3 گروه از آزمون کای دو و برای مقایسه ابعاد هفتگانه شاخص کیفیت خواب از آزمونهای آماری آنووای یکراهه در سطح معنیداری 0/05 استفاده شد.
یافتهها
مطالعه با شرکت 150 نفر از سالمندان انجام گرفت. یافتهها نشان دادند 74/80 درصد از سالمندان، زن و میانگین سن و انحراف معیار سالمندان (5/23±64/39) سال بود. سطح تحصیلات 58/48 درصد مشارکتکنندگان در حد زیر دیپلم و 59/84 درصد از سالمندان غیرشاغل و 79/52 درصد آنان دارای منزل شخصی بودند. بین 3 گروه ازنظر متغیرهای زمینهای از قبیل سن، تحصیلات، شغل، وضعیت زناشویی و جنسیت تفاوت آماری معنیداری وجود نداشت. اطلاعات فردیاجتماعی سالمندان به تفکیک گروه در جدول شماره 1 آمده است.
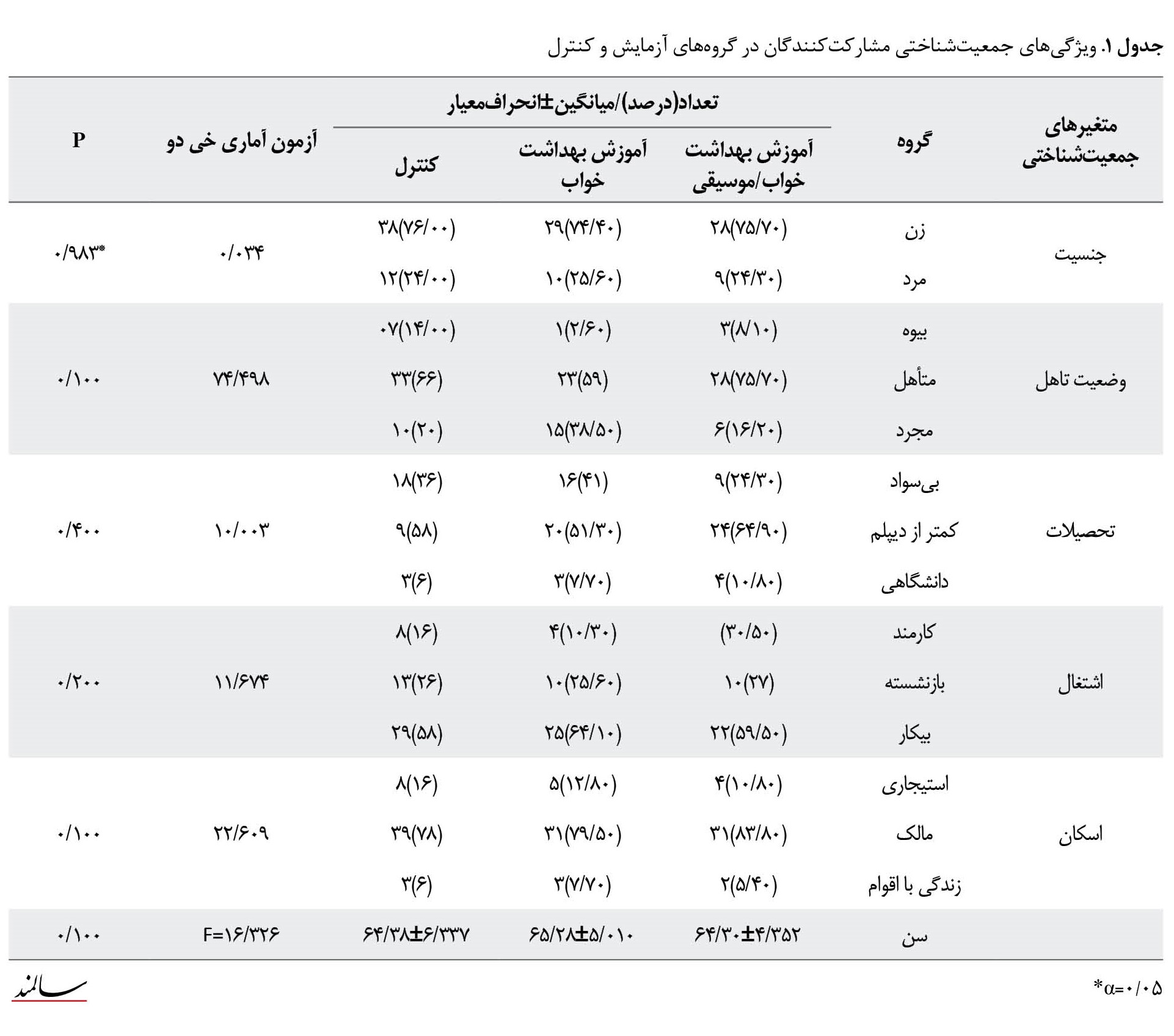
در طول مطالعه 16 درصد از مشارکتکنندگان شامل 13 نفر از گروه موسیقی / بهداشت خواب و 11 نفر از گروه بهداشت خواب از مطالعه خارج شدند (جدول شماره 1).
نمرات ابعاد هفتگانه شاخص کیفیت خواب مورد تجزیهوتحلیل قرار گرفت و برای بررسی توزیع دادهها از آزمون کلموگروفاسمیرنوف استفاده شد و سپس باتوجهبه نرمال بودن توزیع متغیرها آزمون آنووای یکراهه مورد استفاده قرار گرفت. باتوجهبه معنیدار بودن نتیجه آزمون آنووا، جهت انجام مقایسات دوتایی از آزمون تعقیبی، به روش بونفرونی استفاده شد. مقایسه نمرات ابعاد پرسشنامه بعد از مداخله در گروه آموزش بهداشت خواب / موسیقی، آموزش بهداشت خواب و کنترل نشان داد که نمرات کیفیت خواب (F=14/34 ،P=0/0001)، تأخیر در به خواب رفتن (F=10/05 ،P=0/0001)، مدتزمان خواب (F=21/91 ،P=0/0001)، کارایی خواب فرد (F=24/98 ،P=0/0001)، اختلال خواب (F=15/37 ،P=0/0001)، مصرف داروی خوابآور (F=1/840 ،P=0/04) و عملکرد روزانه (F=1/181 ،P=0/02) بین 3 گروه تفاوت معنیداری دارد (جدول شماره 2).
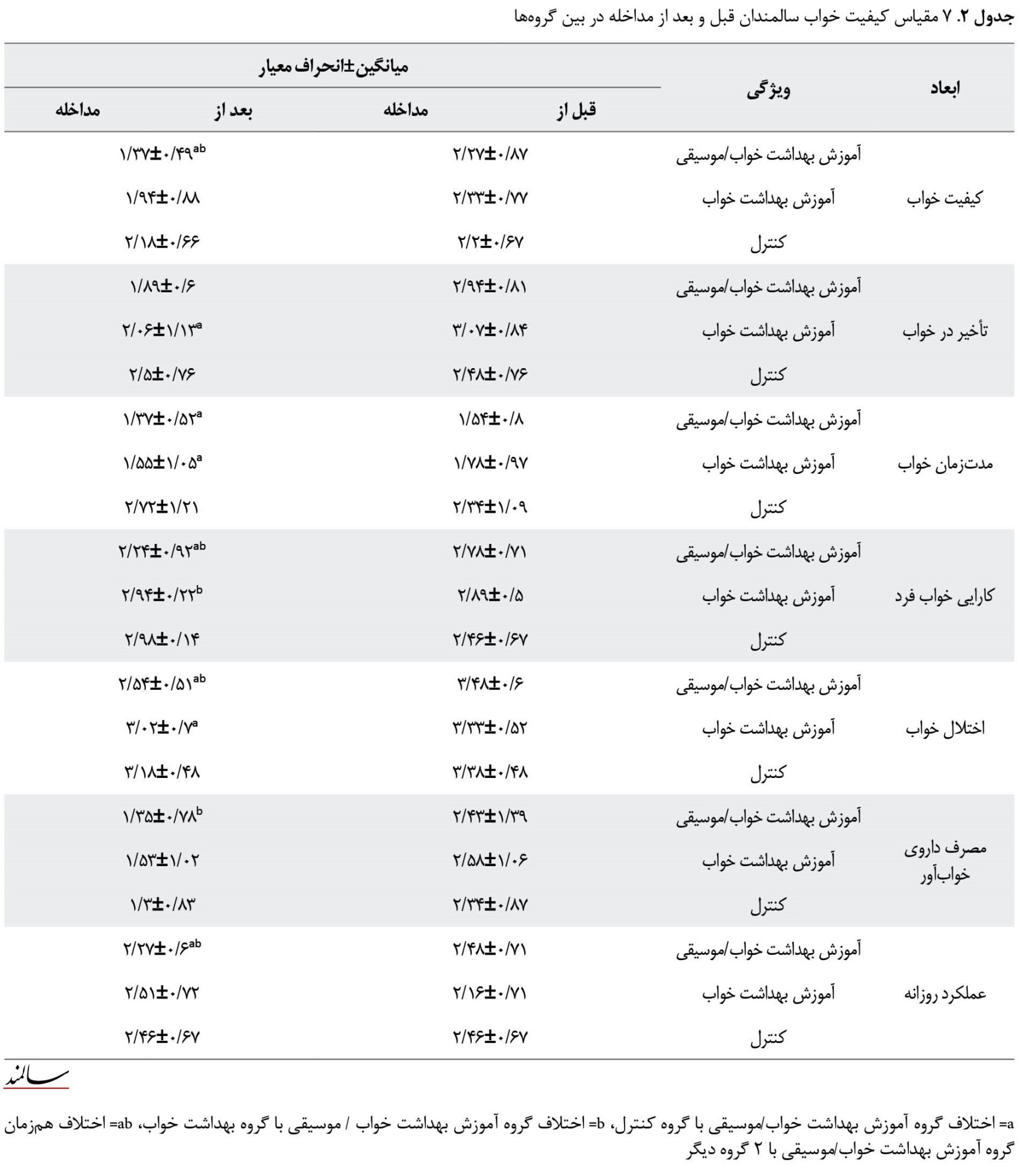
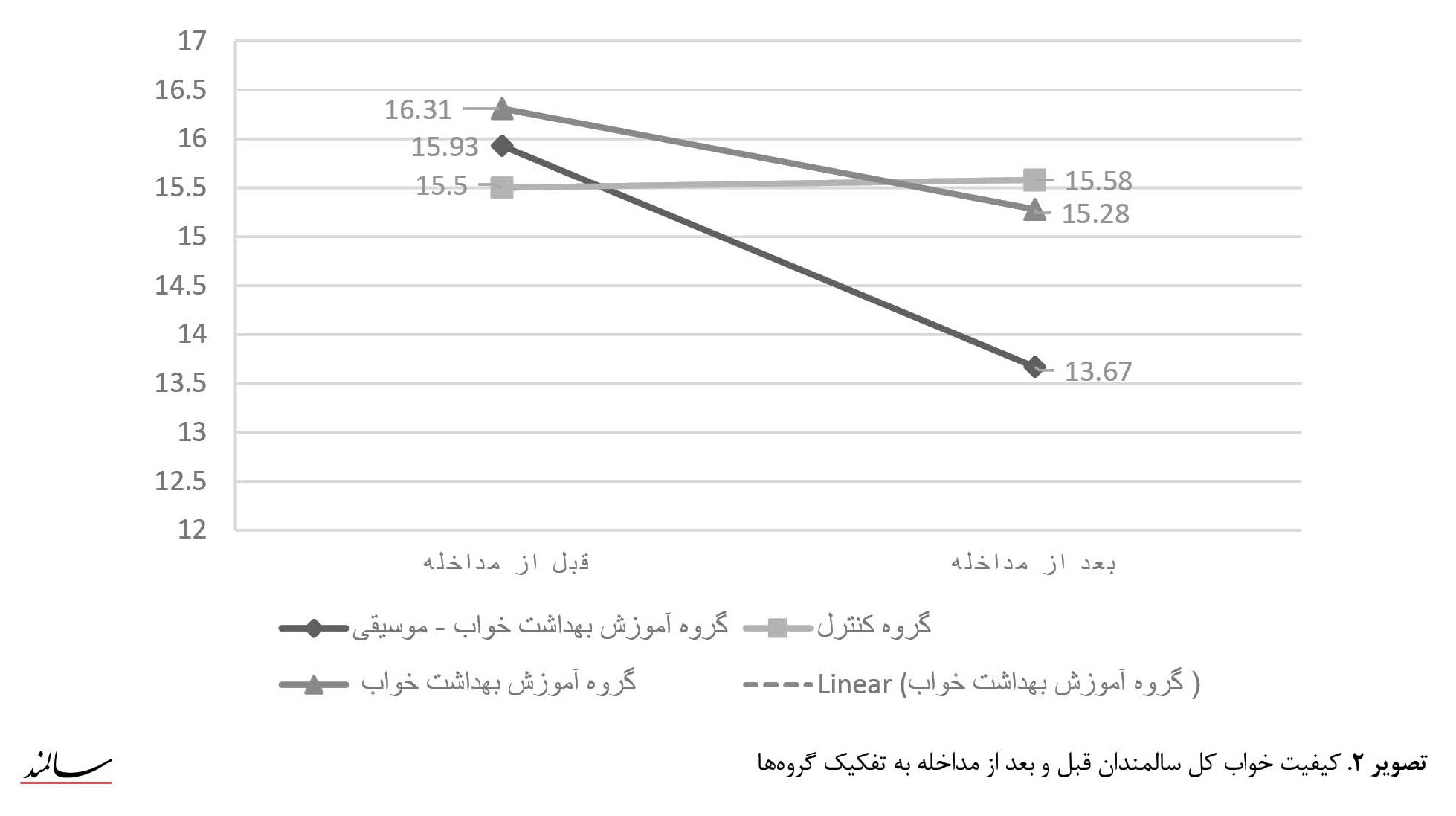
نتایج در تصویر شماره 2 نشان میدهد قبل از مداخله، میانگین و انحراف نمرات کیفیت کلی شاخص خواب در 2 گروه آموزش بهداشت خواب / موسیقی و آموزش بهداشت خواب به ترتیب برابر بود با 15/93±3/13 و 16/31±2/57 که بعد از مداخله بهطور قابلملاحظهای در 2 گروه آموزش بهداشت / موسیقی و آموزش بهداشت خواب ترتیب به میزانهای 13/67±2/24 و 15/28±3/57 کاهش یافته است که نشانگر موفقیت مداخله و بهبود کیفیت خواب است.
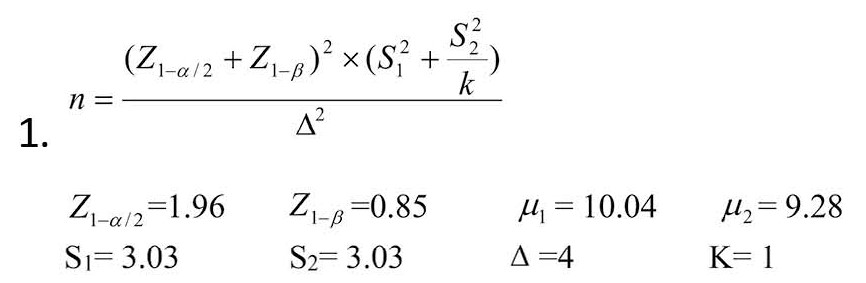
براساس فرمول، 35 نفر برای هر گروه برآورد شد. با در نظر گرفتن 40 درصد ریزش نمونهها در طول مداخله و برای اطمینان بیشتر 50 سالمند برای هر گروه در نظر گرفته شد.
ابزار
برای بررسی اختلال خواب از پرسشنامه استاندارد بررسی وضعیت اختلالات خواب پیتزبورگ استفاده شد که توسط خود فرد و یا در صورت عدم داشتن تحصیلات توسط پرسشگر تکمیل شد [21، 41]. این ابزار توسط دانیل جی بایسی و همکارانش برای اندازهگیری کیفیت خواب و کمک به تشخیص افرادی که خواب خوب یا بد دارند، ساخته شده است [41]. این مقیاس خودگزارشی دارای 18 سؤال است و بخشهای متعددی دارد. این پرسشنامه در 7 جز طبقهبندی میشود که به ترتیب جزء اول مربوط به کیفیت خواب، جزء دوم تأخیر در به خواب رفتن، جزء سوم مدتزمان خواب، جزء چهارم کارایی خواب فرد (با تقسیم کل ساعات خواب بر کل ساعات خواب فرد ضربدر 100 محاسبه میشود)، جزء پنجم اختلال خواب، جزء ششم مربوط به دریافت داروی خوابآور و جزء هفتم که مرتبط با عملکرد روزانه است. اکثر سؤالات این پرسشنامه بهصورت سؤالات چندجوابی تنظیمشدهاند و بهآسانی قابلفهم هستند. در این پژوهش نمرهدهی برای پاسخ سؤالات از 1 تا 4 بود. بهطوریکه نمرات 1 تا 4 به ترتیب بیانگر وضعیت طبیعی، وجود مشکل خفیف، وجود مشکل متوسط و وجود مشکل شدید است. دامنه نمرات از حداقل نمره 1 تا حداکثر 28 است و نمره بالاتر از 5 بهعنوان یک اختلال خواب قابلملاحظه تلقی شد. پرسشنامه اصلی پترزبورگ توسط بویسی و همکاران در سال 1989 طراحی و پایایی آن 0/83 و حساسیت تشخیصی آن 89/6 درصد و ویژگی 86/5 درصد گزارش شد [42]. همچنین پایایی، حساسیت تشخیصی و ویژگی در پرسشنامه ایرانی با حجم نمونه 133 نفر فرد سالم و 85 بیمار ساکن در شهر کرمان به ترتیب 0/89، 94 و 72 درصد محاسبه شد [43].
مداخله
دوره آموزشی شامل 4 جلسه 1 ساعته مشتمل بر آگاهی از مراحل خواب، چگونگی فراهم کردن یک محیط مناسب برای خواب، اجتناب از سیگار، چای، قهوه، کولا، گرسنگی و سیری کامل و داشتن برنامه منظم خواب بود که بهطور جداگانه برای گروههای آزمایش برگزار شد. شرکتکنندگان در گروه موسیقی بعد از اتمام کلاسهای آموزش بهداشت خواب 1 ماه موسیقی مناسب را دریافت و 30 تا 45 دقیقه قبل از خواب به آن گوش دادند. هر سالمند یک mp3 player دریافت کرد و به آنها آموزش داده شد که چطور از آن استفاده کنند (خاموش و روشن کردن، انتخاب موزیک، کنترل صدا و شارژ کردن آن) و از آنان خواسته شد تا یکی از موسیقیهای موردعلاقه به زبان آذری (زبان مادری) را که خودشان ترجیح میدهد و دوست دارند در موقع خواب گوش دهد. بههرحال اگر موسیقی دلخواهی نداشتند، یک آلبوم موسیقی که دارای ریتم ملایم بود و افتوخیز ناگهانی نداشت توسط کارشناس انتخاب میشد، زیرا انتخاب موسیقی توسط فرد دیگر دارای اثر یکسان است [22]. مدتزمان پخش موسیقی حدود 45 دقیقه بود [23]. نوع موسیقیهای انتخابی به صورتی بود که کیفیت آنها یکسان و تغییرات ناگهانی در صدا و ریتم آنها وجود نداشت. از افراد شرکتکننده خواسته شد قبل از خواب با رعایت بهداشت خواب، به موسیقی گوش دهند. جهت پیگیری در طول مداخله توسط محقق با مشارکتکنندگان 2 بار در هفته تماس تلفنی گرفته شد و رعایت بهداشت خواب و همچنین گوش کردن به موسیقی به آنان یادآوری شد. 2 ماه بعد از مداخله از افراد خواسته شد تا در مراکز بهداشتی جامع سلامت حضور یابند و پرسشنامه خواب پترزبورگ را تکمیل کنند. بعد از اتمام مطالعه یک جلسه آموزشی 2 ساعته برای گروه کنترل برگزار شد و پمفلت آموزشی در اختیار آنان قرار گرفت.
اطلاعات پس از جمعآوری وارد نرمافزار SPSS نسخه 21 شد و سپس برای توصیف دادهها از میانگین، انحراف معیار، فراوانی و درصد استفاده شد. برای دانستن تفاوت اولیه متغیرهای کیفی در 3 گروه از آزمون کای دو و برای مقایسه ابعاد هفتگانه شاخص کیفیت خواب از آزمونهای آماری آنووای یکراهه در سطح معنیداری 0/05 استفاده شد.
یافتهها
مطالعه با شرکت 150 نفر از سالمندان انجام گرفت. یافتهها نشان دادند 74/80 درصد از سالمندان، زن و میانگین سن و انحراف معیار سالمندان (5/23±64/39) سال بود. سطح تحصیلات 58/48 درصد مشارکتکنندگان در حد زیر دیپلم و 59/84 درصد از سالمندان غیرشاغل و 79/52 درصد آنان دارای منزل شخصی بودند. بین 3 گروه ازنظر متغیرهای زمینهای از قبیل سن، تحصیلات، شغل، وضعیت زناشویی و جنسیت تفاوت آماری معنیداری وجود نداشت. اطلاعات فردیاجتماعی سالمندان به تفکیک گروه در جدول شماره 1 آمده است.

در طول مطالعه 16 درصد از مشارکتکنندگان شامل 13 نفر از گروه موسیقی / بهداشت خواب و 11 نفر از گروه بهداشت خواب از مطالعه خارج شدند (جدول شماره 1).
نمرات ابعاد هفتگانه شاخص کیفیت خواب مورد تجزیهوتحلیل قرار گرفت و برای بررسی توزیع دادهها از آزمون کلموگروفاسمیرنوف استفاده شد و سپس باتوجهبه نرمال بودن توزیع متغیرها آزمون آنووای یکراهه مورد استفاده قرار گرفت. باتوجهبه معنیدار بودن نتیجه آزمون آنووا، جهت انجام مقایسات دوتایی از آزمون تعقیبی، به روش بونفرونی استفاده شد. مقایسه نمرات ابعاد پرسشنامه بعد از مداخله در گروه آموزش بهداشت خواب / موسیقی، آموزش بهداشت خواب و کنترل نشان داد که نمرات کیفیت خواب (F=14/34 ،P=0/0001)، تأخیر در به خواب رفتن (F=10/05 ،P=0/0001)، مدتزمان خواب (F=21/91 ،P=0/0001)، کارایی خواب فرد (F=24/98 ،P=0/0001)، اختلال خواب (F=15/37 ،P=0/0001)، مصرف داروی خوابآور (F=1/840 ،P=0/04) و عملکرد روزانه (F=1/181 ،P=0/02) بین 3 گروه تفاوت معنیداری دارد (جدول شماره 2).

نتایج در تصویر شماره 2 نشان میدهد قبل از مداخله، میانگین و انحراف نمرات کیفیت کلی شاخص خواب در 2 گروه آموزش بهداشت خواب / موسیقی و آموزش بهداشت خواب به ترتیب برابر بود با 15/93±3/13 و 16/31±2/57 که بعد از مداخله بهطور قابلملاحظهای در 2 گروه آموزش بهداشت / موسیقی و آموزش بهداشت خواب ترتیب به میزانهای 13/67±2/24 و 15/28±3/57 کاهش یافته است که نشانگر موفقیت مداخله و بهبود کیفیت خواب است.
هرچند این کاهش در گروه آموزش بهداشت خواب / موسیقی چشمگیرتر است (P=0/0001). درمورد گروه کنترل، نمرات کیفیت کلی شاخص خواب در مرحله قبل از مداخله در مقایسه با نمره بعد از مداخله از (15/50±3/01) به مقدار 15/58±3/01 تغییر کرده است که این مقدار بسیار جزئی و قابلچشم پوشی است.
بحث
یافتههای این پژوهش نشان داد 75/4 درصد از سالمندان دارای اختلال خواب، زن بودند. یافتههای تیچومپا و همکاران در تایلند [44]، مطالعه وانگ و همکاران [45] و همینطورمطالعه زانگ و همکاران در چین [46] نیز نشان داد زنان بیشتر مستعد به مشکلات خواب هستند. در توجیه این امر میتوان گفت که یائسگی نقش مهمی در تغییرات ساختاری خواب سالمندان داشته و با شروع یائسگی، خواب زنان سالمند دچار اختلال میشود. درواقع خواب سالمند با تأخیر طولانی و بیداریهای مکرر همراه بوده و زمان خواب کوتاهتر میشود [47]. همچنین ممکن است زنان سالمند قبلاً دورههایی از بارداری و شیردهی را تجربه کرده باشند. بیداریهای این دوره در طول شب شاید باعث اختلال در سیکل خواب آنها شده و به شکل یک عادت باقی مانده است و هنوز ادامه دارد [48]. از طرفی تفاوت در تنظیم هورمونی زنان و مردان نیز نشان میدهد آنها در اختلال خواب یکسان نیستند. استروژن باعث کوتاه شدن چرخه خواب میشود. به همین دلیل زنان اغلب در زمان قاعدگی، حاملگی یا یائسگی مشکلاتی در خوابیدن دارند. در مقابل مردان بیشتر به دلیل قطع جریان تنفسی یا چربی دور گردن دچار اختلال در خواب میشوند [49].
در مطالعه حاضر 66/7 درصد سالمندان سطح تحصیلی زیر دیپلم و 34/12 درصد نیز بیسواد بودند. معمولاً افراد کمسواد و بیسواد کمتر با مهارتهای حل مشکل آشنایی دارند و از طرفی در اکثر مواقع وضعیت اقتصادی افراد بیسواد نامناسب است که این عوامل به نظر میرسد مختلکننده خواب سالمندان باشد [46، 48]. لئو و همکاران نیز بر این باورند که سواد کم میتواند عامل بیخوابی سالمندان چینی باشد [50]. الیوت و همکاران نیز اذعان داشتند سالمندان با تحصیلات بالاتر، تصویر ذهنی بهتری از کیفیت خواب دارند و درنتیجه شروع خواب، کارایی و کیفیت خواب در آنها بهتر است [51].
یافتههای پژوهش همچنین نشان داد 66.67 در صد از سالمندان متأهل مشکل خواب داشتند که در این زمینه مطالعه آراسته و همکاران نیز نشان داد 73/3 درصد نمونهها از اختلال خواب رنج میبرند که همسو با نتایج پژوهش حاضر است [52]. این یافته میتواند به این دلیل باشد که در شرایط اقتصادی فعلی، یکی از مهمترین دغدغههای افراد متأهل تأمین مایحتاج خانواده تحت تکفل آنهاست که معمولاً افراد مجرد چنین دغدغهای ندارند [53]. ولی بعضی مطالعات بیان داشتهاند که مجردها بیشتر دارای مشکل خواب هستند، زیرا وجود همسر باعث حمایت روحی و روانی میشود [54, 55]. شاید دلیل اختلاف در یافتهها تفاوت فرهنگی باشد. همچنین 60/31 درصد سالمندان بیکار بودند و وضعیت اقتصادی نامناسب داشتند. به نظر میرسد این فاکتور بهعنوان یک مشغله فکری باعث بیخوابی سالمندان شده باشد. زیرا در مطالعات مشابه [51، 56] سالمندان بازنشسته دارای خواب مناسب بودند که شاید علت آن وجود درآمد بازنشستگی بهعنوان حامی مالی است که باعث میشود وضعیت اقتصادی بهتر و ازنظر مالی نگرانی کمتری داشته باشند. درمورد عامل مسکن، 80/15 درصد سالمندان دارای ملک شخصی بودند، ولی مشکل اختلال خواب داشتند که با نتایج مطالعه رضایی همخوانی ندارد [57]. اگرچه داشتن مسکن و اتاق مجزا برای خواب و استراحت و دور بودن از سروصدا و سایر شرایط فیزیکی امری لازم برای خواب و استراحت فرد سالمند محسوب میشود، ولی تأثیر شیوه زندگی در کیفیت خواب سالمندان را نمیتوان کتمان کرد. بنابراین صرفاً داشتن مسکن و استفاده از یک اتاق خواب مجزا برای خواب مطلوب و استراحت کافی نخواهد بود [58].
مطابق یافتهها در ابتدای پژوهش، میانگین نمره مقیاس پیترزبورگ تمام گروهها (15/84± 2/93) بالاتر از نقطه برش بود که نشانگراختلال کیفیت خواب سالمندان است. باتوجهبه نتایج آزمونهای آماری، قبل از مداخله، کیفیت کلی خواب و 7 بعد آن (شامل کیفیت ذهنی خواب، تأخیر در خواب، مدتزمان واقعی خواب، کفایت خواب، اختلالات خواب، میزان داروهای خوابآور مصرفی و عملکرد روزانه) در 2 گروه آزمایش و کنترل تفاوت معنادار نداشته و کاملاً همگن بودهاند. پس از انجام مداخله، کیفیت کلی خواب و خردهمقیاسهای آن در 2 گروه مداخله (آموزش بهداشت خواب / موسیقی و آموزش بهداشت خواب) نسبت به گروه کنترل ارتقا پیدا کرده است که همراستا با نتایج بهدستآمده از پژوهش جین جو و همکاران است. هرچند مداخله آنان ازطریق آموزش بهداشت خواب و فقط روی گروه زنان انجام گرفته است [59]. هیو چن و همکاران نیز گزارش کردند که با آموزش بهداشت خواب به مدت 5 هفته توانستند اختلال خواب زنان شاغل را ارتقا دهند [60]. علامی و همکاران نیز تأثیر موسیقی بر کیفیت خواب، بر روی 18 نفر مرد سالمند 60 تا 75 ساله را (3 هفته هر شب، به مدت 45 دقیقه) بررسی کردند که میانگین نمرات کیفیت خواب در گروه آزمایش بهبود یافت [38].خدابخشی و همکاران نیز30 نفر زن سالمند 60 تا 75 ساله را برای مطالعه خود انتخاب کردند و 12 جلسه اثر موسیقی را در خواب ظهر سالمندان ساکن در سراهای تهران بررسی کردند و به نتیجه مثبت دست یافتند [61]. در تمامی طرحهای ذکرشده موسیقی توانسته کیفیت خواب را بهبود ببخشد، ولی نمیتوان نتایج را با هم مقایسه کرد. زیرا حجم نمونهها، جنسیت سالمندان تحت مطالعه، طول مدت مداخله و نوع مداخله با هم متفاوت بود و حتی اغلب گروه خاصی از سالمندان را تحت بررسی قرار داده بودند.
در مطالعه حاضر، مشابه مطالعات انجامشده [62, 63]، طیف موسیقی انتخابشده در گروه آموزش بهداشت خواب/موسیقی متناسب با زبان و فرهنگ شرکتکنندگان بود. حتی اگر ژانرهای موسیقی فولکولوریک متفاوت بود، همه این آهنگها در ویژگیهای اصلی مانند سرعت 60 تا80 ضربان در دقیقه یکسان بودند.
براساس یافتههای مطالعه حاضر، میا نگین نمره کیفیت خواب و ابعاد هفتگانه کیفیت خواب، در گروه آموزش بهداشت خواب / موسیقی بهطور معنیداری کاهش یافت. بنابراین میتوان با اطمینان، هرگونه تغییر پس از آزمون را به مداخله نسبت داد.نتایج متفاوتی از کاربرد موسیقی در اختلال خواب گزارش شده است. در این راستا در مطالعه علمی و همکاران در میانگین نمره کل کیفیت خواب و کیفیت ذهنی خواب، تأخیر در به خواب رفتن، اختلالات خواب و عملکرد روزانه گروه آزمایش کاهش معنادار وجود داشت، ولی در ابعاد سوم، چهارم و ششم کیفیت خواب تفاوت آماری معناداری دیده نشد [64]. همچنین فنگ و همکاران نیز به این نتیجه رسیدند که مداخله موسیقی مزایای روشنی برای بزرگسالان دارای بیخوابی اولیه در پی دارد و گوش دادن به موسیقی و آرامش مرتبط با موسیقی احتمالاً بهترین گزینههایی است که در کاربرد مداخله موسیقی میتوان در نظر گرفت [65]. ولی هوانگ و همکاران با استفاده از الکتروانسفالوگرافی در افراد دارای اختلال خواب در گروههای سنی بیش از 20 سال به این نتیجه رسیدند که مداخلات موسیقی و موسیقی فیلم هیچ تأثیری بر پارامترهای خواب عینی ندارد. بااینحال در مطالعه آنان، زمان خواب کلی ذهنی در گروه موسیقی (M) نسبت به گروه موسیقی فیلم (MV) به مقدار قابلتوجهی طولانیتر بود [66]. شاید دلیل این اختلاف را بتوان به افراد با گروههای سنی متفاوت و کوتاه بودن زمان ارزشیابی با استفاده از دستگاه الکتروانسفالوگرافی نسبت داد. یافتههای مطالعه چان و همکاران نشان داد مداخله با موسیقی آرام به بهبود افسردگی و کیفیت خواب در افراد سالمند کمک میکند. هرچند هیچ اختلاف آماری بین گروههای موردمطالعه آنان وجود نداشت، ولی برخی از نشانهها حاکی از تأثیر موسیقی در برخی پارامترهای کیفیت خواب بود [67]. به نظر میرسد با افزایش تعداد افراد مطالعه میتوانستند به نتایج بهتری دست یابند.
در مطالعه حاضر هرچند هر 2 روش مداخله در کاهش اختلال خواب سالمندان مؤثر بودند، ولی میانگین نمره کیفیت خواب از نقطه برش کمتر نشد. بنابراین توصیه میشود این مطالعه در زمانهای طولانیتری روی جمعیت سالمندان انجام شود تا ماندگاری و میزان تأثیر این روش بهخوبی مشخص شود.
نتیجهگیری نهایی
ازآنجاکه پایین بودن کیفیت خواب از مشکلات شایع و تأثیرگذار سالمندان است و اغلب مصرف داروهای خوابآور معمولترین گزینه درمانی این گروه است. باتوجهبه عوارض مختلف مصرف داروهای خوابآور، تأثیر کوتاهمدت آنها و ایجاد مقاومت در بدن نسبت به آنها میتوان مداخلات غیرتهاجمی نظیر موسیقی و آموزش بهداشت خواب را جایگزینی مناسب برای درمان آشفتگیهای خواب دانست و با آموزش راهبردهای بهداشت خواب به افراد کمک کرد تا عادات اشتباه و سبک زندگیشان را برای بهتر خوابیدن اصلاح کنند و با بهکارگیری روش مکمل نظیر موسیقی که متناسب با فرهنگ و گویش افراد باشد میتوان بیخوابی و کیفیت خواب را بهبود بخشید.بنابراین پیشنهاد میشود این روش بهعنوان یک شیوه درمانی غیردارویی اختلال خواب توسط مراقبین سالمند در خانواده و سرای سالمندان به کار گرفته شود.
تفاوتهای فردی، شرایط روانی واحدهای موردپژوهش در هنگام پاسخ به سؤالات پرسشنامه، درد، ناراحتی، بیماری، مصرف بعضی از داروها، اضطراب، استرس و رژیم غذایی از جمله عوامل تأثیرگذار بر کیفیت خواب سالمندان است که پژوهشگر قادر به کنترل آنان نبود. در مطالعه حاضر سعی شد با انتخاب تصادفی مراکز جامع سلامت و نمونهها سوگیری به حداقل برسد.
ملاحظات اخلاقی
پیروی از اصول اخلاق پژوهش
مطالعه حاضر حاصل پروژه تحقیقاتی دانشگاه علومپزشکی و خدمات بهداشتی و درمانی ارومیه است و دارای تأییدیه کمیته اخلاق با کد IR.URMIA.REC.1396.180 است.
حامی مالی
این مطالعه با حمایت مالی دانشگاه علومپزشکی و خدمات بهداشتی و درمانی ارومیه انجام گرفت.
مشارکت نویسندگان
مفهومسازی: همه نویسندگان؛ روششناسی: جمیله امیرزاده ایرانق، فیروز محمدی ، وحید عیوقی و سعید رازی؛ جمعآوری و تجزیهوتحلیل دادهها: جمیله امیرزاده، فیروز محمدی، پرویز صافی، وحید عیوقی؛ نوشتن پیش نویس اصلی، نوشتن، بررسی و ویرایش، تأمین مالی؛ منابع: جمیله امیرزاده؛ نظارت: جمیله امیرزاده، پرویز صافی، وحید عیوقی، علی صادقی.
تعارض منافع
نویسندگان این مقاله هیچ گونه تعارض منافعی ندارند.
بحث
یافتههای این پژوهش نشان داد 75/4 درصد از سالمندان دارای اختلال خواب، زن بودند. یافتههای تیچومپا و همکاران در تایلند [44]، مطالعه وانگ و همکاران [45] و همینطورمطالعه زانگ و همکاران در چین [46] نیز نشان داد زنان بیشتر مستعد به مشکلات خواب هستند. در توجیه این امر میتوان گفت که یائسگی نقش مهمی در تغییرات ساختاری خواب سالمندان داشته و با شروع یائسگی، خواب زنان سالمند دچار اختلال میشود. درواقع خواب سالمند با تأخیر طولانی و بیداریهای مکرر همراه بوده و زمان خواب کوتاهتر میشود [47]. همچنین ممکن است زنان سالمند قبلاً دورههایی از بارداری و شیردهی را تجربه کرده باشند. بیداریهای این دوره در طول شب شاید باعث اختلال در سیکل خواب آنها شده و به شکل یک عادت باقی مانده است و هنوز ادامه دارد [48]. از طرفی تفاوت در تنظیم هورمونی زنان و مردان نیز نشان میدهد آنها در اختلال خواب یکسان نیستند. استروژن باعث کوتاه شدن چرخه خواب میشود. به همین دلیل زنان اغلب در زمان قاعدگی، حاملگی یا یائسگی مشکلاتی در خوابیدن دارند. در مقابل مردان بیشتر به دلیل قطع جریان تنفسی یا چربی دور گردن دچار اختلال در خواب میشوند [49].
در مطالعه حاضر 66/7 درصد سالمندان سطح تحصیلی زیر دیپلم و 34/12 درصد نیز بیسواد بودند. معمولاً افراد کمسواد و بیسواد کمتر با مهارتهای حل مشکل آشنایی دارند و از طرفی در اکثر مواقع وضعیت اقتصادی افراد بیسواد نامناسب است که این عوامل به نظر میرسد مختلکننده خواب سالمندان باشد [46، 48]. لئو و همکاران نیز بر این باورند که سواد کم میتواند عامل بیخوابی سالمندان چینی باشد [50]. الیوت و همکاران نیز اذعان داشتند سالمندان با تحصیلات بالاتر، تصویر ذهنی بهتری از کیفیت خواب دارند و درنتیجه شروع خواب، کارایی و کیفیت خواب در آنها بهتر است [51].
یافتههای پژوهش همچنین نشان داد 66.67 در صد از سالمندان متأهل مشکل خواب داشتند که در این زمینه مطالعه آراسته و همکاران نیز نشان داد 73/3 درصد نمونهها از اختلال خواب رنج میبرند که همسو با نتایج پژوهش حاضر است [52]. این یافته میتواند به این دلیل باشد که در شرایط اقتصادی فعلی، یکی از مهمترین دغدغههای افراد متأهل تأمین مایحتاج خانواده تحت تکفل آنهاست که معمولاً افراد مجرد چنین دغدغهای ندارند [53]. ولی بعضی مطالعات بیان داشتهاند که مجردها بیشتر دارای مشکل خواب هستند، زیرا وجود همسر باعث حمایت روحی و روانی میشود [54, 55]. شاید دلیل اختلاف در یافتهها تفاوت فرهنگی باشد. همچنین 60/31 درصد سالمندان بیکار بودند و وضعیت اقتصادی نامناسب داشتند. به نظر میرسد این فاکتور بهعنوان یک مشغله فکری باعث بیخوابی سالمندان شده باشد. زیرا در مطالعات مشابه [51، 56] سالمندان بازنشسته دارای خواب مناسب بودند که شاید علت آن وجود درآمد بازنشستگی بهعنوان حامی مالی است که باعث میشود وضعیت اقتصادی بهتر و ازنظر مالی نگرانی کمتری داشته باشند. درمورد عامل مسکن، 80/15 درصد سالمندان دارای ملک شخصی بودند، ولی مشکل اختلال خواب داشتند که با نتایج مطالعه رضایی همخوانی ندارد [57]. اگرچه داشتن مسکن و اتاق مجزا برای خواب و استراحت و دور بودن از سروصدا و سایر شرایط فیزیکی امری لازم برای خواب و استراحت فرد سالمند محسوب میشود، ولی تأثیر شیوه زندگی در کیفیت خواب سالمندان را نمیتوان کتمان کرد. بنابراین صرفاً داشتن مسکن و استفاده از یک اتاق خواب مجزا برای خواب مطلوب و استراحت کافی نخواهد بود [58].
مطابق یافتهها در ابتدای پژوهش، میانگین نمره مقیاس پیترزبورگ تمام گروهها (15/84± 2/93) بالاتر از نقطه برش بود که نشانگراختلال کیفیت خواب سالمندان است. باتوجهبه نتایج آزمونهای آماری، قبل از مداخله، کیفیت کلی خواب و 7 بعد آن (شامل کیفیت ذهنی خواب، تأخیر در خواب، مدتزمان واقعی خواب، کفایت خواب، اختلالات خواب، میزان داروهای خوابآور مصرفی و عملکرد روزانه) در 2 گروه آزمایش و کنترل تفاوت معنادار نداشته و کاملاً همگن بودهاند. پس از انجام مداخله، کیفیت کلی خواب و خردهمقیاسهای آن در 2 گروه مداخله (آموزش بهداشت خواب / موسیقی و آموزش بهداشت خواب) نسبت به گروه کنترل ارتقا پیدا کرده است که همراستا با نتایج بهدستآمده از پژوهش جین جو و همکاران است. هرچند مداخله آنان ازطریق آموزش بهداشت خواب و فقط روی گروه زنان انجام گرفته است [59]. هیو چن و همکاران نیز گزارش کردند که با آموزش بهداشت خواب به مدت 5 هفته توانستند اختلال خواب زنان شاغل را ارتقا دهند [60]. علامی و همکاران نیز تأثیر موسیقی بر کیفیت خواب، بر روی 18 نفر مرد سالمند 60 تا 75 ساله را (3 هفته هر شب، به مدت 45 دقیقه) بررسی کردند که میانگین نمرات کیفیت خواب در گروه آزمایش بهبود یافت [38].خدابخشی و همکاران نیز30 نفر زن سالمند 60 تا 75 ساله را برای مطالعه خود انتخاب کردند و 12 جلسه اثر موسیقی را در خواب ظهر سالمندان ساکن در سراهای تهران بررسی کردند و به نتیجه مثبت دست یافتند [61]. در تمامی طرحهای ذکرشده موسیقی توانسته کیفیت خواب را بهبود ببخشد، ولی نمیتوان نتایج را با هم مقایسه کرد. زیرا حجم نمونهها، جنسیت سالمندان تحت مطالعه، طول مدت مداخله و نوع مداخله با هم متفاوت بود و حتی اغلب گروه خاصی از سالمندان را تحت بررسی قرار داده بودند.
در مطالعه حاضر، مشابه مطالعات انجامشده [62, 63]، طیف موسیقی انتخابشده در گروه آموزش بهداشت خواب/موسیقی متناسب با زبان و فرهنگ شرکتکنندگان بود. حتی اگر ژانرهای موسیقی فولکولوریک متفاوت بود، همه این آهنگها در ویژگیهای اصلی مانند سرعت 60 تا80 ضربان در دقیقه یکسان بودند.
براساس یافتههای مطالعه حاضر، میا نگین نمره کیفیت خواب و ابعاد هفتگانه کیفیت خواب، در گروه آموزش بهداشت خواب / موسیقی بهطور معنیداری کاهش یافت. بنابراین میتوان با اطمینان، هرگونه تغییر پس از آزمون را به مداخله نسبت داد.نتایج متفاوتی از کاربرد موسیقی در اختلال خواب گزارش شده است. در این راستا در مطالعه علمی و همکاران در میانگین نمره کل کیفیت خواب و کیفیت ذهنی خواب، تأخیر در به خواب رفتن، اختلالات خواب و عملکرد روزانه گروه آزمایش کاهش معنادار وجود داشت، ولی در ابعاد سوم، چهارم و ششم کیفیت خواب تفاوت آماری معناداری دیده نشد [64]. همچنین فنگ و همکاران نیز به این نتیجه رسیدند که مداخله موسیقی مزایای روشنی برای بزرگسالان دارای بیخوابی اولیه در پی دارد و گوش دادن به موسیقی و آرامش مرتبط با موسیقی احتمالاً بهترین گزینههایی است که در کاربرد مداخله موسیقی میتوان در نظر گرفت [65]. ولی هوانگ و همکاران با استفاده از الکتروانسفالوگرافی در افراد دارای اختلال خواب در گروههای سنی بیش از 20 سال به این نتیجه رسیدند که مداخلات موسیقی و موسیقی فیلم هیچ تأثیری بر پارامترهای خواب عینی ندارد. بااینحال در مطالعه آنان، زمان خواب کلی ذهنی در گروه موسیقی (M) نسبت به گروه موسیقی فیلم (MV) به مقدار قابلتوجهی طولانیتر بود [66]. شاید دلیل این اختلاف را بتوان به افراد با گروههای سنی متفاوت و کوتاه بودن زمان ارزشیابی با استفاده از دستگاه الکتروانسفالوگرافی نسبت داد. یافتههای مطالعه چان و همکاران نشان داد مداخله با موسیقی آرام به بهبود افسردگی و کیفیت خواب در افراد سالمند کمک میکند. هرچند هیچ اختلاف آماری بین گروههای موردمطالعه آنان وجود نداشت، ولی برخی از نشانهها حاکی از تأثیر موسیقی در برخی پارامترهای کیفیت خواب بود [67]. به نظر میرسد با افزایش تعداد افراد مطالعه میتوانستند به نتایج بهتری دست یابند.
در مطالعه حاضر هرچند هر 2 روش مداخله در کاهش اختلال خواب سالمندان مؤثر بودند، ولی میانگین نمره کیفیت خواب از نقطه برش کمتر نشد. بنابراین توصیه میشود این مطالعه در زمانهای طولانیتری روی جمعیت سالمندان انجام شود تا ماندگاری و میزان تأثیر این روش بهخوبی مشخص شود.
نتیجهگیری نهایی
ازآنجاکه پایین بودن کیفیت خواب از مشکلات شایع و تأثیرگذار سالمندان است و اغلب مصرف داروهای خوابآور معمولترین گزینه درمانی این گروه است. باتوجهبه عوارض مختلف مصرف داروهای خوابآور، تأثیر کوتاهمدت آنها و ایجاد مقاومت در بدن نسبت به آنها میتوان مداخلات غیرتهاجمی نظیر موسیقی و آموزش بهداشت خواب را جایگزینی مناسب برای درمان آشفتگیهای خواب دانست و با آموزش راهبردهای بهداشت خواب به افراد کمک کرد تا عادات اشتباه و سبک زندگیشان را برای بهتر خوابیدن اصلاح کنند و با بهکارگیری روش مکمل نظیر موسیقی که متناسب با فرهنگ و گویش افراد باشد میتوان بیخوابی و کیفیت خواب را بهبود بخشید.بنابراین پیشنهاد میشود این روش بهعنوان یک شیوه درمانی غیردارویی اختلال خواب توسط مراقبین سالمند در خانواده و سرای سالمندان به کار گرفته شود.
تفاوتهای فردی، شرایط روانی واحدهای موردپژوهش در هنگام پاسخ به سؤالات پرسشنامه، درد، ناراحتی، بیماری، مصرف بعضی از داروها، اضطراب، استرس و رژیم غذایی از جمله عوامل تأثیرگذار بر کیفیت خواب سالمندان است که پژوهشگر قادر به کنترل آنان نبود. در مطالعه حاضر سعی شد با انتخاب تصادفی مراکز جامع سلامت و نمونهها سوگیری به حداقل برسد.
ملاحظات اخلاقی
پیروی از اصول اخلاق پژوهش
مطالعه حاضر حاصل پروژه تحقیقاتی دانشگاه علومپزشکی و خدمات بهداشتی و درمانی ارومیه است و دارای تأییدیه کمیته اخلاق با کد IR.URMIA.REC.1396.180 است.
حامی مالی
این مطالعه با حمایت مالی دانشگاه علومپزشکی و خدمات بهداشتی و درمانی ارومیه انجام گرفت.
مشارکت نویسندگان
مفهومسازی: همه نویسندگان؛ روششناسی: جمیله امیرزاده ایرانق، فیروز محمدی ، وحید عیوقی و سعید رازی؛ جمعآوری و تجزیهوتحلیل دادهها: جمیله امیرزاده، فیروز محمدی، پرویز صافی، وحید عیوقی؛ نوشتن پیش نویس اصلی، نوشتن، بررسی و ویرایش، تأمین مالی؛ منابع: جمیله امیرزاده؛ نظارت: جمیله امیرزاده، پرویز صافی، وحید عیوقی، علی صادقی.
تعارض منافع
نویسندگان این مقاله هیچ گونه تعارض منافعی ندارند.
References
1.Albou Kordi M, Ramezani M, Arizi F. [A study on the quality of life among elderly Shahinshahr area of Isfahan province in year 2004 (Persian)]. Jundishapur Scientific Medical Journal. 2007; 5(4):7-1-7. [Link]
2.Donmez L, Gokkoca Z, Dedeoglu N. Disability and its effects on quality of life among older people living in Antalya city center, Turkey. Archives of Gerontology and Geriatrics. 2005; 40(2):213-23. [DOI:10.1016/j.archger.2004.08.006] [PMID]
3.Tonn B, Eisenberg J. The aging US population and residential energy demand. Energy Policy. 2007; 35(1):743-5. [DOI:10.1016/j.enpol.2005.12.011]
4.Hashemi Siyavoshani M, Fallahi Arezodar F, Pishgooei SA, Jadid_Milani M. [The effect of rose water on the anxiety level of aged admitted to cardiac intensive care units (Persian)]. Iranian Journal of Nursing Research. 2020; 15(1):59-68. [Link]
5.Heidari M, Shahbazi S. [Effect of self-care training program on quality of life of elders (Persian)]. Iran Journal of Nursing. 2012; 25(75):1-8. [Link]
6.Alizadeh M, Hoseini M, Shojaeizadeh D, Rahimi A, Arshinchi M, Rohani H. [Assessing anxiety, depression and psychological wellbeing status of urban elderly under represent of Tehran Metropolitan City (Persian)] . Iranian Journal of Aging. 2012; 7(3):66-73. [Link]
7.Abbasi A, Bahrami H, Beygi B, Musa Farkhani E, Vakili V, Rezaee Talab F, et al. [Risk factors of sleep disorders in elderly: A population-based case-control study (Persian)]. Iranian Journal of Epidemiology. 2019; 15(2):172-8. [Link]
8.Ohayon MM. Epidemiology of insomnia: What we know and what we still need to learn. Sleep Medicine Reviews. 2002; 6(2):97-111. [DOI:10.1053/smrv.2002.0186] [PMID]
9.Morin CM, LeBlanc M, Daley M, Gregoire JP, Mérette C. Epidemiology of insomnia: Prevalence, self-help treatments, consultations, and determinants of help-seeking behaviors. Sleep Medicine. 2006; 7(2):123-30. [DOI:10.1016/j.sleep.2005.08.008] [PMID]
10.Aminnia N, Aghaei A, Molavi H, Najafi MR. [The effectiveness of group cognitive therapy on symptoms of insomnia in women with chronic insomnia (Persian)]. Knowledge & Research in Applied Psychology. 2011; 12(2):13-19. [Link]
11.Krishnan P, Hawranik P. Diagnosis and management of geriatric insomnia: A guide for nurse practitioners. Journal of the American Academy of Nurse Practitioners. 2008; 20(12):590-9. [DOI:10.1111/j.1745-7599.2008.00366.x] [PMID]
12.Ancoll-Israel S. Sleep disorders in older adults. A primary care guide to assessing 4 common sleep problems in geriatric patients. Geriatrics. 2004; 59(1):37-40. [PMID]
13.Harrington JJ, Avidan AY. Treatment of sleep disorders in elderly patients. Current Treatment Options in Neurology. 2005; 7(5):339-52. [DOI:10.1007/s11940-005-0027-x] [PMID]
14.Nobahar M, Vafaee AA. [Assessment of elderlies sleep disorders and different confronts methods among them (Persian)]. Iranian Journal of Ageing. 2007; 2(2):263-8. [Link]
15.Montgomery P. Treatments for sleep problems in elderly people. BMJ. 2002; 325(7372):1049. [DOI:10.1136/bmj.325.7372.1049] [PMID] [PMCID]
16.Ford DE, Cooper‐Patrick L. Sleep disturbances and mood disorders: An epidemiologic perspective. Depression and Anxiety. 2001; 14(1):3-6. [DOI:10.1002/da.1041] [PMID]
17.Kozasa EH, Hachul H, Monson C, Pinto L Jr, Garcia MC, Mello LE, et al. Mind-body interventions for the treatment of insomnia: A review. Revista Brasileira de Psiquiatria. 2010; 32(4):437-43. [DOI:10.1590/S1516-44462010000400018] [PMID]
18.Baghaei R, Moradi Y. [The Effect of sleep hygiene education on sleep quality of patients with heart failure hospitalized in cardiac care units of urmia teaching hospitals 2017-2018 (Persian)]. Nursing and Midwifery Journal. 2019; 17(9):674-89. [Link]
19.Taheri Tanjani P, Khodabakhshi H, Etemad K, Mohammadi M. [Effect of sleep hygiene education on sleep quality and general health of elderly women with sleep disorders living in Birjand City, Iran, in 2016 (Persian)]. Salmand: Iranian Journal of Ageing. 2019; 14(2):248-59. [Link]
20.Moradi M, Mohammadzadeh H, Noori R, Basiri Moghadam K, Sadeghmoghadam L. [Effect of a sleep hygiene education program using telephone follow-up method on the sleep quality of the elderly (Persian)]. Iranian Journal of Ageing. 2021; 15(4):484- 95. [DOI:10.32598/sija.15.4.2895.1]
21.Chang ET, Lai HL, Chen PW, Hsieh YM, Lee LH. The effects of music on the sleep quality of adults with chronic insomnia using evidence from polysomnographic and self-reported analysis: A randomized control trial. International Journal of Nursing Studies. 2012; 49(8):921-30. [DOI:10.1016/j.ijnurstu.2012.02.019] [PMID]
22.Cepeda MS, Carr DB, Lau J, Alvarez H. Music for pain relief. Cochrane Database of Systematic Reviews. 2006; 2(2). [DOI:10.1002/14651858.CD004843.pub2]
23.Lai HL, Good M. Music improves sleep quality in older adults. Journal of Advanced Nursing. 2005; 49(3):234-44. [DOI:10.1111/j.1365-2648.2004.03281.x] [PMID]
24.Cruise CJ, Chung F, Yogendran S, Little D. Music increases satisfaction in elderly outpatients undergoing cataract surgery. Canadian Journal of Anaesthesia. 1997; 44(1):43-8. [DOI:10.1007/BF03014323] [PMID]
25.Winter MJ, Paskin S, Baker T. Music reduces stress and anxiety of patients in the surgical holding area. Journal of Post Anesthesia Nursing. 1994; 9(6):340-3. [PMID]
26.Nilsson U. Music: A nursing intervention. European Journal of Cardiovascular Nursing. 2011; 10(2):73-4. [DOI:10.1016/j.ejcnurse.2010.06.004] [PMID]
27.Nilsson J, Parker MG, Kabir ZN. Assessing health -related quality of life among older people in rural Bangladesh. Jornal of Trans Cultural Nursing. 2004; 15(4):298-307. [DOI:10.1177/1043659604268968] [PMID]
28.Nilsson U. The anxiety-and pain-reducing effects of music interventions: A systematic review. AORN Journal. 2008; 87(4):780-807. [DOI:10.1016/j.aorn.2007.09.013] [PMID]
29.de Niet G, Tiemens B, Lendemeijer B, Hutschemaekers G. Music‐assisted relaxation to improve sleep quality: Meta‐analysis. Journal of Advanced Nursing. 2009; 65(7):1356-64. [DOI:10.1111/j.1365-2648.2009.04982.x] [PMID]
30.Möckel M, Röcker L, Störk T, Vollert J, Danne O, Eichstädt H, et al. Immediate physiological responses of healthy volunteers to different types of music: Cardiovascular, hormonal and mental changes. European Journal of Applied Physiology and Occupational Physiology. 1994; 68(6):451-9. [DOI:10.1007/BF00599512] [PMID]
31.Lindquist R, Snyder M, Tracy MF. Complementary & alternative therapies in Nursing. New York: Springer Publishing Company; 2013. [DOI:10.1891/9780826196347]
32.Lai HL, Hwang MJ, Chen CJ, Chang KF, Peng TC, Chang FM. Randomised controlled trial of music on state anxiety and physiological indices in patients undergoing root canal treatment. Journal of Clinical Nursing. 2008; 17(19):2654-60. [DOI:10.1111/j.1365-2702.2008.02350.x] [PMID]
33.Lai HL, Li YM. The effect of music on biochemical markers and self‐perceived stress among first‐line nurses: A randomized controlled crossover trial. Journal of Advanced Nursing. 2011; 67(11):2414-24. [DOI:10.1111/j.1365-2648.2011.05670.x] [PMID]
34.Ventura T, Gomes M, Carreira T. Cortisol and anxiety response to a relaxing intervention on pregnant women awaiting amniocentesis. Psychoneuroendocrinology. 2012; 37(1):148-56. [DOI:10.1016/j.psyneuen.2011.05.016] [PMID]
35.Harmat L, Takács J, Bodizs R. Music improves sleep quality in students. Journal of Advanced Nursing. 2008; 62(3):327-35. [DOI:10.1111/j.1365-2648.2008.04602.x] [PMID]
36.Standley JM. Music research in medical/dental treatment: Meta-analysis and clinical applications. Journal of Music Therapy. 1986; 23(2):56-122. [DOI:10.1093/jmt/23.2.56] [PMID]
37.Abbasi Tadi S, Saberi M, Akbari H. [Effect of acupressure at ShenMen acupoint on the sleep quality of nurses in emergency departments and intensive care units (Persian)]. Complementary Medicine Journal. 2021; 10(4):380-95. [Link]
38.Allami Z, khankeh H, Dalvandi A, Ali Zademohammai M, Rezasoltani P. [Effect of music-therapy on quality of sleep among elderly male of the Isfahan city petroleum’s Retirement Association 2012 (Persian)]. Journal of Geriatric Nursing. 2014; 1(1):55-63. [Link]
39.Majedi H, Shamlou Kia S. [The impression of nature & environment on Iranian music (Persian)]. Journal of Environmental Science and Technology. 2011; 13(2):93-102. [Link]
40.Wishlaqi J. [Examining the types of poems of Azerbaijani local musicians (Persian)]. Culture of the Iranian People. 2007; 10:139-64. [Link]
41.Buysse DJ, Reynolds CF 3rd, Monk TH, Berman SR, Kupfer DJ. The Pittsburgh Sleep Quality Index: A new instrument for psychiatric practice and research. Psychiatry Research. 1989; 28(2):193-213. [DOI:10.1016/0165-1781(89)90047-4] [PMID]
42.Mottaghi R, Maredpour A, Karamin S. [A comparison study on the effectiveness of acceptance and commitment therapy and sleep hygiene education on sleep quality and physiological parameters in older adults (Persian)]. Salmand: Iranian Journal of Ageing. 2022; 17(2):170-85. [Link]
43.Farrahi J, Nakhaee N, Sheibani V, Garrusi B, Amirkafi A. Psychometric properties of the Persian version of the Pittsburgh Sleep Quality Index addendum for PTSD (PSQI-A). Sleep & Breathing = Schlaf & Atmung. 2009; 13(3):259-62. [DOI:10.1007/s11325-008-0233-3] [PMID]
44.Thichumpa W, Howteerakul N, Suwannapong N, Tantrakul V. Sleep quality and associated factors among the elderly living in rural Chiang Rai, northern Thailand. Epidemiology and Health. 2018; 40:e2018018-e. [DOI:10.4178/epih.e2018018] [PMID] [PMCID]
45.Wang P, Song L, Wang K, Han X, Cong L, Wang Y, et al. Prevalence and associated factors of poor sleep quality among Chinese older adults living in a rural area: A population-based study. Aging Clinical and Experimental Research. 2020; 32(1):125-31. [DOI:10.1007/s40520-019-01171-0] [PMID] [PMCID]
46.Zhang HS, Li Y, Mo HY, Qiu DX, Zhao J, Luo JL, et al. A community-based cross-sectional study of sleep quality in middle-aged and older adults. Quality of Life Research. 2017; 26(4):923-33. [DOI:10.1007/s11136-016-1408-1] [PMID]
47.Kalleinen N, Polo O, Himanen SL, Joutsen A, Urrila AS, Polo-Kantola P. Sleep deprivation and hormone therapy in postmenopausal women. Sleep Medicine. 2006; 7(5):436-47. [DOI:10.1016/j.sleep.2006.02.004] [PMID]
48.Izadi Avanji FS, Adib Hajbaghery M, Afazel MR. [Quality of sleep and it’s related factors in the hospitalized elderly patients of Kashan hospitals in 2007 (Persian)]. KAUMS Journal (FEYZ). 2009; 12(4):52-60. [Link]
49.Franklin KA, Lindberg E. Obstructive sleep apnea is a common disorder in the population-a review on the epidemiology of sleep apnea. Journal of Thoracic Disease. 2015; 7(8):1311-22. [PMID]
50.Luo J, Zhu G, Zhao Q, Guo Q, Meng H, Hong Z, et al. Prevalence and risk factors of poor sleep quality among Chinese elderly in an urban community: Results from the Shanghai aging study. Plos One. 2013; 8(11):e81261. [DOI:10.1371/journal.pone.0081261] [PMID] [PMCID]
51.Friedman EM, Love GD, Rosenkranz MA, Urry HL, Davidson RJ, Singer BH, et al. Socioeconomic status predicts objective and subjective sleep quality in aging women. Psychosomatic Medicine. 2007; 69(7):682-91. [DOI:10.1097/PSY.0b013e31814ceada] [PMID]
52.Arasteh M, Yousefi F, Sharifi Z. [Investigation of sleep quality and its influencing factors in patients admitted to the gynecology and general surgery of besat hospital in sanandaj (Persian)]. Medical Journal of Mashhad University of Medical Sciences. 2014; 57(6):762-9. [Link]
53.Hosseini SR, Saadat P, Esmaili M, Bijani A. The prevalence of self-reported sleep problems and some factors affecting it among the elderly in Amirkola. Shiraz E-Medical Journal. 2018; 19(3):e59461 [DOI:10.5812/semj.59461]
54.Mirzaei M, Gholamrezaei E, Bidaki R, Fallahzadeh H, Ravaei J. [Quality of sleep and methods of management of sleep disorders in elderly of Yazd city in 2016 (Persian)]. Journal of Shahid Sadoughi University of Medical Sciences. 2017; 25(6):467-75. [Link]
55.Torabi S, Shahriari L, Zahedi R, Rahmanian S, Rahmanian K. A survey the prevalence of sleep disorders and their management in the elderly in Jahrom City, 2008. Journal of Jahrom University of Medical Sciences. 2013; 10(4):31. [Link]
56.Wong WS, Fielding R. Prevalence of insomnia among Chinese adults in Hong Kong: A population‐based study. Journal of Sleep Research. 2011; 20(1pt1):117-26. [DOI:10.1111/j.1365-2869.2010.00822.x] [PMID]
57.Rezaei B, Shooshtarizadeh S. [Factors related to sleep quality among elderly residing at Isfahan nursing homes (Persian)]. Iranian Journal of Geriatric Nursing. 2016; 2(2):37-49. [Link]
58.Kor A, Muosavi S, Reza Masouleh S, Behnam Puor N. [Assessment of the correlation between lifestyle and quality of sleep in elderly who referred to retirement center in Rasht, 2007 (Persian)]. Journal of Holistic Nursing and Midwifery. 2007; 17(2):15-22. [Link]
59.JinJu S, HyunWoo J. The effects of sleep hygiene program on sleep quality in the elderly women. Indian Journal of Science and Technology. 2016; 9(37):1-7. [DOI:10.17485/ijst/2016/v9i37/102541]
60.Chen PH, Kuo HY, Chueh KH. Sleep hygiene education: Efficacy on sleep quality in working women. Journal of Nursing Research. 2010; 18(4):283-9. [DOI:10.1097/JNR.0b013e3181fbe3fd] [PMID]
61.Khodabakhshi-Koolaee A, Zahmatkesh M, Barzeghar Khezri R. [The effect of relaxation and instrumental music by arnd stein on quality of sleep and happiness among ageing women (Persian)]. Journal of Torbat Heydariyeh University of Medical Sciences. 2018; 5(4):46 -53. [Link]
62.Lai HL. Music preference and relaxation in Taiwanese elderly people. Geriatric Nursing. 2004; 25(5):286-91. [DOI:10.1016/j.gerinurse.2004.08.009] [PMID]
63.Wang CF, Sun YL, Zang HX. Music therapy improves sleep quality in acute and chronic sleep disorders: A meta-analysis of 10 randomized studies. International Journal of Nursing Studies. 2014; 51(1):51-62. [DOI:10.1016/j.ijnurstu.2013.03.008] [PMID]
64.Allami Z, Dalvandi A, Rezasoltani P. [Effect of music-therapy on quality of sleep among elderly male of the Isfahan city petroleum’s Retirement Association 2012 (Persian)]. Journal of Geriatric Nursing. 2014; 1(1):55-63. [Link]
65.Feng F, Zhang Y, Hou J, Cai J, Jiang Q, Li X, et al. Can music improve sleep quality in adults with primary insomnia? A systematic review and network meta-analysis. International Journal of Nursing Studies. 2018; 77:189-96. [DOI:10.1016/j.ijnurstu.2017.10.011] [PMID]
66.Huang CY, Chang ET, Hsieh YM, Lai HL. Effects of music and music video interventions on sleep quality: A randomized controlled trial in adults with sleep disturbances. Complementary Therapies in Medicine. 2017; 34:116-22. [DOI:10.1016/j.ctim.2017.08.015] [PMID]
67.Chan MF, Chan EA, Mok E. Effects of music on depression and sleep quality in elderly people: A randomised controlled trial. Complementary Therapies in Medicine. 2010; 18(3):150-9. [DOI:10.1016/j.ctim.2010.02.004] [PMID]
نوع مطالعه: پژوهشي |
موضوع مقاله:
سالمند شناسی
دریافت: 1400/9/16 | پذیرش: 1401/2/25 | انتشار: 1402/4/10
دریافت: 1400/9/16 | پذیرش: 1401/2/25 | انتشار: 1402/4/10
ارسال پیام به نویسنده مسئول
| بازنشر اطلاعات | |
 |
این مقاله تحت شرایط Creative Commons Attribution-NonCommercial 4.0 International License قابل بازنشر است. |