دوره 18، شماره 2 - ( تابستان 1402 )
جلد 18 شماره 2 صفحات 267-252 |
برگشت به فهرست نسخه ها
Download citation:
BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:



BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:
Seyed Alavi S E, Mohammadi-Shahboulaghi F, Hosseini M A, vahedi M, Khoshbakht-Pishkhani M, Sadeghi Mahalli N. Psychometric Properties of the Persian Version of the Care Transitions Measure (CTM-15) in Iranian Older People. Salmand: Iranian Journal of Ageing 2023; 18 (2) :252-267
URL: http://salmandj.uswr.ac.ir/article-1-2501-fa.html
URL: http://salmandj.uswr.ac.ir/article-1-2501-fa.html
سید علوی سید ابراهیم، محمدی شاهبلاغی فرحناز، حسینی محمد علی، واحدی محسن، خوشبخت پیشخانی مریم، صادقی محلی نسیم. مشخصات روانسنجی نسخه فارسی پرسشنامه گذار مراقبت در جامعه سالمندان ایرانی. سالمند: مجله سالمندی ایران. 1402; 18 (2) :252-267
سید ابراهیم سید علوی1 

 ، فرحناز محمدی شاهبلاغی*2
، فرحناز محمدی شاهبلاغی*2 

 ، محمد علی حسینی3
، محمد علی حسینی3 

 ، محسن واحدی4
، محسن واحدی4 

 ، مریم خوشبخت پیشخانی5
، مریم خوشبخت پیشخانی5 

 ، نسیم صادقی محلی1
، نسیم صادقی محلی1 




 ، فرحناز محمدی شاهبلاغی*2
، فرحناز محمدی شاهبلاغی*2 

 ، محمد علی حسینی3
، محمد علی حسینی3 

 ، محسن واحدی4
، محسن واحدی4 

 ، مریم خوشبخت پیشخانی5
، مریم خوشبخت پیشخانی5 

 ، نسیم صادقی محلی1
، نسیم صادقی محلی1 


1- گروه پرستاری، دانشگاه علوم توانبخشی و سلامت اجتماعی، تهران، ایران.
2- گروه اموزشی پرستاری، مرکز تحقیقات سالمندی ، دانشگاه علوم توانبخشی و سلامت اجتماعی، تهران، ایران. ،mohammadifarahnaz@gmail.com
3- گروه مدیریت توانبخشی، دانشگاه علوم توانبخشی و سلامت اجتماعی، تهران، ایران.
4- گروه آمار زیستی-اپیدمیولوژی، دانشگاه علوم توانبخشی و سلامت اجتماعی، تهران، ایران.
5- گروه پرستاری داخلی جراحی، دانشکده پرستاری و مامایی، دانشگاه علومپزشکی گیلان، رشت، ایران.
2- گروه اموزشی پرستاری، مرکز تحقیقات سالمندی ، دانشگاه علوم توانبخشی و سلامت اجتماعی، تهران، ایران. ،
3- گروه مدیریت توانبخشی، دانشگاه علوم توانبخشی و سلامت اجتماعی، تهران، ایران.
4- گروه آمار زیستی-اپیدمیولوژی، دانشگاه علوم توانبخشی و سلامت اجتماعی، تهران، ایران.
5- گروه پرستاری داخلی جراحی، دانشکده پرستاری و مامایی، دانشگاه علومپزشکی گیلان، رشت، ایران.
متن کامل [PDF 6426 kb]
(2118 دریافت)
| چکیده (HTML) (4120 مشاهده)
References
1.United Nations. World Population Ageing 2019. World population ageing 2019. New York: United Nations; 2019. [Link]
2.Zanjari N, Sadeghi R. [Elderly watch Index in Iran 2016 (Persian)]. Tehran: Saba Institute of Retirement Strategies; 2020. [Link]
3.Karlamangla A, Tinetti M, Guralnik J, Studenski S, Wetle T, Reuben D. Comorbidity in older adults : Nosology of impairment , diseases , and conditions. The Journals of Gerontology. Series A, Biological Sciences and Medical Sciences. 2007; 62(3):296-300. [DOI:10.1093/gerona/62.3.296] [PMID]
4.WHO. Transitions of care: Technical series on safer primary care. Geneva: World Health Organization; 2016. [Link]
5.Noei H, Sahaf R, Akbari Kamrani AA, Abolfathi Momtaz Y, Pourhadi S, Shati M. [The relationship between gender and disability in the elderly people in Tehran Municipality Pension Organization (Persian)]. Salmand: Iranian Journal of Ageing. 2017; 12(1):6-17 [DOI:10.21859/sija-12016]
6.Blanchette PL, Wen AB. Comorbidities and their impact on transitions of care. Annual Review of Gerontology and Geriatrics. 2012; 31(1):93-110. [DOI:10.1891/0198-8794.31.93]
7.Van Cleave JH, Trotta RL, Lysaght S, Steis MR, Lorenz RA, Naylor MD. Comorbidities in the context of care transitions. ANS. Advances in Nursing Science. 2013; 36(2):E1–13. [PMID]
8.Whitehall L, Rush R, Górska S, Forsyth K. The general self-efficacy of older adults receiving care : A systematic review and meta-analysis. The Gerontologist. 2021; 61(6):e302-17. [DOI:10.1093/geront/gnaa036] [PMID] [PMCID]
9.Pollack AH, Backonja U, Miller AD, Mishra SR, Khelifi M, Kendall L, et al. Closing the gap: Supporting patients' transition to self-management after hospitalization. Proceedings of the SIGCHI Conference on Human Factors in Computing Systems. CHI Conference. 2016; 2016:5324-36. [PMID]
10.Enguidanos S, Gibbs N, Jamison P. From hospital to home: A brief nurse practitioner intervention for vulnerable older adults. Journal of Gerontological Nursing. 2012; 38(3):40-50. [PMID]
11.Arbaje AI, Boonyasai RT, Dilworth-Anderson P. The older person in transition: Implications for pathways of transitions of care. In: Sterns HL, Bernard MA, editors. Annual review of gerontology and geriatrics. New York: Springer Publishing Company; 2008. [Link]
12.Coleman EA, Roman SP. Family caregivers’ experiences during transitions out of hospital. Journal for Healthcare Quality. 2015; 37(1):12-21. [DOI:10.1097/01.JHQ.0000460117.83437.b3] [PMID]
13.Prusaczyk B, Fabbre V, Morrow-Howell N, Proctor E. Understanding transitional care provided to older adults with and without dementia: A mixed methods study. International Journal of Care Coordination. 2020; 23(1):14-23. [DOI:10.1177/2053434520908122]
14.Dreyer T. Care transitions: Best practices and evidence-based programs. Home Healthcare Nurse. 2014; 32(5):309-16. [Link]
15.Zwart DLM, Schnipper JL, Vermond D, Bates DW. How do care transitions work?: Unraveling the working mechanisms of care transition interventions. Medical Care. 2021; 59(Suppl 4):S387-97. [DOI:10.1097/MLR.0000000000001581] [PMID] [PMCID]
16.Forster AJ, Clark HD, Menard A, Dupuis N, Chernish R, Chandok N, et al. Adverse events among medical patients after discharge from hospital. Canadian Medical Association Journal. 2004; 170(3):771. [PMID]
17.McGilton KS, Vellani S, Krassikova A, Robertson S, Irwin C, Cumal A, et al. Understanding transitional care programs for older adults who experience delayed discharge: A scoping review. BMC Geriatrics. 2021; 21(1):210. [DOI:10.1186/s12877-021-02099-9] [PMID] [PMCID]
18.National Transitions of Care Coalition. Improving transitions of care: The vision of the national transitions of care coalition. US: National Transitions of Care Coalition; 2008. [Link]
19.Gholizadeh M, Janati A, Delgoshaei B, Gorji HA, Tourani S. Implementation requirements for patient discharge planning in health system: A qualitative study in Iran. Ethiop J Health Sci. 2018;28(2):157-168. doi:10.4314/ejhs.v28i2.7. Ethiopian Journal of Health Sciences. 2018; 28(2):157-68. [DOI:10.4314/ejhs.v28i2.7] [PMID] [PMCID]
20.Gholizadeh M, Delgoshaei B, Gorji HA, Torani S, Janati A. Challenges in patient discharge planning in the health system of Iran: A qualitative study. Global Journal of Health Science. 2015; 8(6):47426. [PMID] [PMCID]
21.Rustad EC, Furnes B, Cronfalk BS, Dysvik E. Older patients’ experiences during care transition. Patient Preference and Adherence. 2016; 10:769-79. [PMID]
22.Arbaje AI, Kansagara DL, Salanitro AH, Englander HL, Kripalani S, Jencks SF, et al. Regardless of age: Incorporating principles from geriatric medicine to improve care transitions for patients with complex needs.Journal of General Internal Medicine. 2022; 29(6):932-9. [DOI:10.1007/s11606-013-2729-1] [PMID] [PMCID]
23.Lindquist LA, Jain N, Tam K, Martin GJ, Baker DW. Inadequate health literacy among paid caregivers of seniors. Journal of General Internal Medicine. 2011; 26(5):474-9. [DOI:10.1007/s11606-010-1596-2] [PMID] [PMCID]
24.Arbaje AI, Wolff JL, Yu Q, Powe NR, Anderson GF, Boult C. Postdischarge environmental and socioeconomic factors and the likelihood of early hospital readmission among community-dwelling medicare beneficiaries. Gerontologist. 2008; 48(4):495-504. [DOI:10.1093/geront/48.4.495] [PMID]
25.Lindquist LA, Cameron KA, Messerges-Bernstein J, Friesema E, Zickuhr L, Baker DW, et al. Hiring and screening practices of agencies supplying paid caregivers to older adults. Journal of The American Geriatrics Society. 2012; 60(7):1253-9. [DOI:10.1111/j.1532-5415.2012.04047.x] [PMID] [PMCID]
26.Coleman EA, Smith JD, Frank JC, Eilertsen TB, Thiare JN, Kramer AM. Development and testing of a measure designed to assess the quality of care transitions. International Journal of Integrated Care. 2002 ; 2:e02. [DOI:10.5334/ijic.60] [PMID]
27.Coleman EA, Mahoney E, Parry C. Assessing the quality of preparation for posthospital care from the patient’s perspective: The care transitions measure. Medical Care. 2005; 43(3):246-55. [DOI:10.1097/00005650-200503000-00007] [PMID]
28.Cao X, Chen L, Diao Y, Tian L, Liu W, Jiang X. Validity and reliability of the Chinese version of the care transition measure. PLoS One. 2015; 10(5):e0127403. [DOI:10.1371/journal.pone.0127403] [PMID] [PMCID]
29.Bakshi AB, Wee SL, Tay C, Wong LM, Leong IY, Merchant RA, et al. Validation of the care transition measure in multi-ethnic South-East Asia in Singapore. BMC Health Services Research. 2012; 12:256. [PMID] [PMCID]
30.Flink M, Tessma M, Cvancarova Småstuen M, Lindblad M, Coleman EA, Ekstedt M. Measuring care transitions in Sweden : Validation of the care transitions measure. International Journal for Quality in Health Care. 2018; 30(4):291-7. [DOI:10.1093/intqhc/mzy001] [PMID] [PMCID]
31.Acosta AM, Lima MADS, Marques GQ, Levandovski PF, Weber LAF. Brazilian version of the Care Transitions Measure: Translation and validation. International Nursing Review. 2017; 64(3):379-87. [DOI:10.1111/inr.12326] [PMID]
32.Yoshimura M, Sato M, Sumi N. Validity and reliability of the Japanese version of the Care Transitions Measure. The International Journal of Health Planning and Management. 2018; 33(2):380-90. [DOI:10.1002/hpm.2472] [PMID]
33.McLeod J, Stolee P, Walker J, Heckman G. Measuring care transition quality for older patients with musculoskeletal disorders. Musculoskeletal Care. 2014; 12(1):13-21. [DOI:10.1002/msc.1043] [PMID]
34.Parry C, Mahoney E, Chalmers SA, Coleman EA. Assessing the quality of transitional care: further applications of the care transitions measure. Medical Care. 2008; 46(3):317-22. [DOI:10.1097/MLR.0b013e3181589bdc] [PMID]
35.Goldstein JN, Hicks LS, Kolm P, Weintraub WS, Elliott DJ. Is the care transitions measure associated with readmission risk? Analysis from a single academic center. Journal of General Internal Medicine. 2016; 31(7):732-8. [DOI:10.1007/s11606-016-3610-9] [PMID] [PMCID]
36.Keller SD, Ware JE Jr, Gandek B, Aaronson NK, Alonso J, Apolone G, et al. Testing the equivalence of translations of widely used response choice labels: Results from the IQOLA Project. International Quality of Life Assessment. 1998; 51(11):933-44. [DOI:10.1016/S0895-4356(98)00084-5] [PMID]
37.Ebadi A, Sharifnia SH , Zareian A, Zarshenas L. [Instrument development in health science (Persian)]. Tehran: Jame-e-Negar; 2019.
38.Lawshe CH. A quantitative approach to content validity. Personnel Psychology. 1975; 28(4):563-75. [DOI:10.1111/j.1744-6570.1975.tb01393.x]
39.Hurley AE, Scandura TA, Schriesheim CA, Brannick MT, Seers A, Vandenberg RJ, et al. Exploratory and confirmatory factor analysis: Guidelines, issues, and alternatives. Journal of Organizational Behavior. 1997; 18(6):667-83. [Link]
40.Mvududu NH, Sink CA. Factor analysis in counseling research and practice. Counseling Outcome Research and Evaluation. 2013; 4(2):75-98. [DOI:10.1177/2150137813494766]
41.Sharifi A, Arsalani N, Khoshknab MF, Mohammadi-Shahbolaghi F, Ebadi A. [The psychometric properties of persian version of the perceptions of physical restraint use questionnaire in the elderly (Persian)]. Salmand-Iranian Journal of Ageing. 2021; 16(2):260-72. [DOI:10.1037/t86262-000]
42.Rajabi GR. [Reliability and validity of the general self-efficacy beliefs scale (Gse-10) comparing the psychology students of Shahid Chamrin University and Azad University of Marvdasht (Persian)]. New Thoughts on Education. 2006; 2(1-2):111-22. [Link]
43.Schmitt TA. Current methodological considerations in exploratory and confirmatory factor analysis. Journal of Psychoeducational Assessment. 2011; 29(4):304-21. [DOI:10.1177/0734282911406653]
44.Versteegh P. Older adult care transition experience following inpatient rehabilitation [PhD dissertation]. Ontario: The University of Western Ontario; 2021.
متن کامل: (1950 مشاهده)
مقدمه
سالمندی جمعیت، یک موفقیت گسترده جهانی است که به دنبال پیشرفتهای پزشکی، توسعه اقتصادیاجتماعی و کاهش مرگومیر زودرس اتفاق افتاده است [1]. در کشور ما براساس دادههای مرکز آمار ایران، میزان جمعیت سالمندان در سال 1395 به بیش از 7/4 میلیون نفر رسیده و پیشبینیها حاکی از این است که افزایش جمعیت سالمندان ایرانی در سال 2050 حدود 30 میلیون نفر و در جمعیت جهانی به بیش از 2/1 میلیارد نفر خواهد رسید [2].
با سالمندی جمعیت و افزایش سن، احتمال ابتلا به بیماریهای مزمن افزایش مییابد. ابتلا به بیماریهای مزمن مختلف در سالمندان موجب گذار مداوم بیمار بین ساختارهای مختلف بهداشتیدرمانی میشود. فرایند گذار در ارائه مراقبت به سالمندان، مرحلهای از مسیر مراقبت سلامتی است که طی آن بیمار سالمند از یک مرکز مراقبتی به سایر مراکز خاص ارجاع داده میشود و یا برای دریافت خدمات گوناگون مراقبت سلامت با ارائهدهندگان این خدمات ارتباط برقرار میکند. گذار شامل جابهجایی بین منزل، بیمارستان، مراکز خدمات سرپایی و مراکز اقامتی است. باید توجه داشت که این انتقال صرفاً فیزیکی نیست، بلکه با تغییر و تحول در بیمار و مراقب خانوادگی همراه است. [3 ,4 ,5, 6, 7]. درواقع به دنبال فرایند گذار، بیمار و خانواده به سبب آموزش امور مربوط به خودمراقبتی و خودمدیریتی، توانمند میشوند و در تبعیت از درمان فعالتر میشوند. بهعبارتدیگر بیماران و خانواده به سطح بالاتری از اعتماد در اقدام، اجرا و خودکارآمدی عمومی در پاسخ به نیازهای مراقبتی بیمار سالمند، دست مییابند. خودکارآمدی عمومی ارتباط مستقیمی با خودمدیریتی بیماریها و مشارکت در رفتارهای بهداشتی دارد و پیشبینیکننده مناسبی برای رفتارهای مثبت سلامتی است. براساس آنچه گفته شد، میتوان چنین استنباط کرد که آمادگی برای گذار به نوعی، نمودی از خودکارآمدی بیمار و مراقبین اوست. بنابراین ارتقا و بهبود خودکارآمدی سالمندان و به تبع آن افزایش رضایتمندی آنها، در گرو مراقبتهای گذار صحیح و مؤثر است [8, 9, 10].
گذار مراقبت برای سالمندان و مراقبین آنها به دلیل پیچیدگی شرایط بیماری، چنددارویی و عدم آمادگی مراقب چالشهایی را به همراه دارد [11, 12 ,13]. مطالعات مختلفی نشان داده است که گذار مراقبت نامطلوب میتواند به بروز سقوط، عفونت، اشتباهات دارویی، بستری مجدد در بیمارستان، بدتر شدن علائم بیماری، طولانی شدن دوره آن و حتی مرگ بیمار منجر شود [14-17]. با وجود سیاستگذاری و تدوین برنامههای سلامت بهمنظور توسعه و ارتقای فرایند گذار در کشورهای مختلف، در ایران به علت عدم وجود رویکرد بیمارمحوری و ضرورت توجه به پیگیری درمان و مراقبت، تاکنون توجه و تأکید لازم بر امر گذار منظور نشده است [18, 19] که این امر موجب افزایش بستری مجدد در بیمارستان، تهدید حیات بیماران و افزایش بار مالی شده است [20].
اجرای صحیح و درست گذار مراقبت یک امر پیچیده و درعینحال تأثیرگذار بر کیفیت زندگی است که تحت تأثیر عواملی نظیر سن [21]، شبکه حمایتی خانواده و مراقبین [22]، دانش و سواد بهداشتی سالمندان [23]، عوامل محیطی پس از ترخیص [24]، نیازهای عملکردی برآوردهنشده، فقدان مهارتهای خودمدیریتی [22] و ارائهدهندگان خدمات مراقبتی [25] است. اهمیت گذار مراقبت تا جایی است که به طراحی و ساخت پرسشنامهای منجر شده که به بررسی کیفیت گذار مراقبت از دیدگاه بیماران پرداخته است. پرسشنامه گذار مراقبت توسط کولمن و همکاران در سال 2002 به زبان انگلیسی طراحی شد [26].
پرسشنامه گذار مراقبت شامل 15 گویه و 4 حوزه صحت و صداقت انتقال اطلاعات (به معنی دقت در ارسال اطلاعات و بهموقع بودن آن)؛ آمادگی بیمار و خانواده (آگاهی از شرایط جدید مراقبت پس از بازگشت بیمار به منزل)؛ خودمدیریتی بیمار (آگاهی بیمار نسبت به علائم هشداردهنده و عوارض داروها) و توانمندسازی بیمار در ارتباط با اهداف (در نظر گرفتن اهداف بیمار توسط کادر درمان در جهت برآورده کردن آنها) است. هریک از این 15 گویه به یکی از 4 خردهمقیاس تعلق دارند و 4 خردهمقیاس درمجموع یک ساختار تکبعدی را تشکیل میدهند و به یک نمره منتج میشوند. گویههای 9، 10، 11، 13، 14، 15 در مؤلفهای تحت عنوان اطلاعات ضروری، گویههای 1، 2، 3 اهمیت ترجیحات، 4، 5، 6، 8 آمادگی مدیریت و گویههای 7 و 12 تحت عنوان وجود برنامه مراقبتی مکتوب و قابلفهم نامگذاری شدهاند. این پرسشنامه در مقیاس 4 درجهای لیکرت (از کاملاً مخالفم: نمره 1، مخالفم: نمره 2، موافقم: نمره 3، کاملاً موافقم: نمره 4 و پاسخ پنجم کد 99: نمیدانم، به خاطر نمی آورم، غیرمرتبط) است که نمره آن بین صفر تا 100 و نمره بالاتر درمجموع نشاندهنده گذار مراقبت مطلوبتر است. مقدار آلفای کرونباخ پرسشنامه ابداعشده 0/93 به دست آمده است و نتایج تحلیل عاملی تأییدی مرتبه دوم، روایی سازه با ساختار 4 عاملی پرسشنامه گذار مراقبت را بهصورت عالی نشان میدهد (χ2= 169/73 و P=0/46 و CFI=0/95 TLI=0/99 و WRMR=1/15) [26، 27].
در این خصوص پژوهشهایی در سراسر جهان بهمنظور روانسنجی پرسشنامه گذار مراقبت انجام شده و این پرسشنامه به زبانهای مختلفی ترجمه و در کشورهای چین [28]، سنگاپور [29]، سوئد [30]، برزیل [31]، ژاپن [32] و در سالمندان مبتلا به اختلالات اسکلتیعضلانی [33] مورد استفاده قرار گرفته است و در این کشورها با تغییر و تعدیلاتی در ساختار پرسشنامه، روایی و پایایی مناسب نشان داده شده است.
مطالعات روانسنجی نسخههای چینی و ژاپنی با بیان اینکه گذار، مفهومی وابسته به بستر فرهنگی و اجتماعی است، نسخه تعدیلشده پرسشنامه 3 عاملی (در برابر نسخه اصلی 4 عاملی) برخوردار از روایی و پایایی مناسب را در جمعیتهای موردنظر معرفی کردهاند. مطالعه مک لئود بیانگر این موضوع بود که این پرسشنامه علاوه بر بیمارستانهای حاد، در مراکز توانبخشی نیز میتواند مورد استفاده قرار گیرد [33].
مطالعات نشان داده سنجش و بررسی کیفیت گذار مراقبت، تأثیر بسزایی در کاهش تبعات منفی گذار نامطلوب، همچون بستری مجدد در بیمارستان و نیاز به خدمات اورژانسی در سالمندان دارد [34، 35]. وجود پرسشنامهای بومیشده جهت بررسی کیفیت گذار مراقبت و انجام مداخلات مؤثر جهت بهبود و ارتقای آن در سالمندان میتواند بسیار کمککننده باشد. ازآنجاییکه تاکنون مطالعهای جهت روانسنجی نسخه فارسی پرسشنامه گذار مراقبت در سالمندان ایرانی انجام نشده است و جامعه سالمندان ایرانی در حال افزایش است، پژوهش حاضر با هدف تبیین عوامل ساختاری مفهوم گذار مراقبت در جامعه ایرانی و اعتباریابی نسخه فارسی این پرسشنامه در سالمندان انجام گرفت.
روش مطالعه
پژوهش حاضر یک مطالعه روششناختی از نوع تعیین ویژگیهای روانسنجی ابزار است.
بنا به مراحل مطالعه، نمونههای گوناگونی بهصورت دردسترس وارد مطالعه شدند. نمونههای اصلی مطالعه واجد معیارهای ورود (سن 60 سال و بالاتر، بستری در مراکز آموزشیدرمانی شهر رشت به دلیل ابتلا به اختلالات داخلی و جراحی، فارسیزبان و تمایل به شرکت در مطالعه) بودند. سالمندان دارای بیماریهای شناختی یا شنوایی و بینایی (براساس تشخیص ارائهشده در پرونده)، از مطالعه خارج شدند.
در این مطالعه 3 بیمارستان عمومی وابسته به دانشگاه علومپزشکی گیلان که مراکز مهم ارائه خدمات درمانی به سالمندان بودند و امکان دسترسی به سالمندان در حال ترخیص را فراهم میکردند، بهعنوان محیط پژوهش انتخاب شدند.
برای جمعآوری دادهها از پرسشنامههای جمعیتشناختی (سن، جنس، تأهل، تحصیلات، بیماری مزمن، اشتغال، دفعات بستری، وضعیت بیمه)، نسخه ترجمه فارسی ابزار گذار مراقبت و پرسشنامه خودکارآمدی عمومی استفاده شد.
در ابتدای کار مجوز استفاده از پرسشنامه، از طراح نسخه اصلی (اریک کولمن) اخذ شد. سپس، ترجمه آن مطابق با روش استاندارد ترجمه و معادلسازی براساس الگوی اعتباریابی کیفیت زندگی صورت گرفت [36].
برای این منظور در ابتدا 2 نفر از افراد مسلط به زبان انگلیسی، نسخه انگلیسی ابزار را به فارسی ترجمه کردند (ترجمه رو به جلو). سپس پس از بازبینی 2 ترجمه بهدستآمده و معادلهای تهیهشده توسط مترجمین مسلط به زبان انگلیسی، یک نسخه فارسی واحد از پرسشنامه به دست آمد. نسخه فارسی بهدستآمده در اختیار 2 مترجم مسلط به زبان انگلیسی دیگر قرار گرفت تا اقدام به نمرهدهی کیفیت ترجمه کنند. برای موارد نامطلوب، واژهها و عبارات مناسب جایگزین شدند و این فرایند تا به دست آوردن کیفیت مطلوب ترجمه ارتقا پیدا کرد. در مرحله آخر فرایند ترجمه، از 2 مترجم دیگر خواسته شد تا نسخه فارسی بهدستآمده را به زبان انگلیسی ترجمه کنند (ترجمه رو به عقب). پس از بررسی نسخههای انگلیسی بهدستآمده و اصلاحات نهایی، نسخه واحدی از پرسشنامه انگلیسی به دست آمد و بهمنظور تأیید نهایی و اطمینان از یکسانی مفهومی، برای طراح اصلی پرسشنامه ارسال شد و مورد تأیید قرار گرفت.
روایی صوری پرسشنامه گذار مراقبت به روش کیفی و کمی صورت گرفت. در بخش کیفی از 10 نفر سالمند واجد شرایط خواسته شد تا نظرات خود را در خصوص تناسب، ابهام و اشکال سؤالات مطرح کنند و اصلاحات ضروری روی پرسشنامه طبق نظرات انجام پذیرفت. برای بررسی روایی صوری کمی از آن سالمندان خواسته شد تا اهمیت هریک از گویههای ابزار را در یک طیف لیکرتی 5 درجهای از 1 (اصلاً مهم نیست) تا 5 (کاملاً مهم است) تعیین کنند. سپس امتیاز هرگویه از پرسشنامه با فرمول (فراوانی (به درصد)×اهمیت) محاسبه شد. نمره تأثیر بالاتر از 1/5 برای هر گویه مطلوب در نظر گرفته شد [37].
روایی محتوای پرسشنامه گذار مراقبت به 2 روش کیفی و کمی بررسی شد. در بخش کیفی روایی محتوایی پرسشنامه گذار مراقبت، از 10 نفر از متخصصان و پژوهشگران حوزه سلامت سالمندی و پرستاری سالمندان خواسته شد تا ضمن بررسی هریک از 15 گویه پرسشنامه ازلحاظ سادگی، وضوح و استفاده از واژههای مناسب، نظرات و دیدگاههای اصلاحی خود را بهصورت مبسوط و کتبی ارائه دهند [37]. سپس پرسشنامه طبق نظرات مطرحشده اصلاح شد.
در بخش روایی محتوی کمی، برای بررسی مرتبط بودن گویهها از شاخص ایندکس روایی محتوا مطابق با فرمول والتز و باسل (1983) استفاده شد. به این صورت که 10 نفر از متخصصان سالمندی و پرستاری سالمندان هریک از گویههای پرسشنامه را براساس معیار «مربوط بودن» و با استفاده از طیف لیکرتی (از «اصلاً مرتبط نیست» تا «کاملاً مرتبط است») بررسی کردند و با استفاده از فرمول روایی محتوا، ایندکس روایی محتوایی برای هرکدام از گویهها و کل ابزار محاسبه شد. اگر نمره شاخص ایندکس روایی محتوا گویه بیشتر از 0/79 باشد، گویه حفظ میشود. اگر این نمره بین 0/7-0/79 باشد، گویه نیازمند اصلاح و بازنگری است و اگر زیر 0/7 باشد، گویه حذف میشود [37، 38].
برای بررسی روایی سازه پرسشنامه گذار مراقبت از تحلیل عاملی تأییدی و اکتشافی استفاده شد. بدینمنظور 200 نفر از سالمندان بستری در بیمارستانهای وابسته به دانشگاه علومپزشکی گیلان، باتوجهبه معیارهای ورود به مطالعه و به روش نمونهگیری در دسترس مورد بررسی قرار گرفتند. باتوجهبه انجام مراحل روانسنجی، حداقل حجم نمونه لازم برای تحلیل عاملی 5 تا 10 نمونه به ازای هر گویه بیان شده است [37].
در این مطالعه، درمجموع باتوجهبه 15 گویهای بودن ابزار، 200 نفر سالمند انتخاب شدند. ازآنجاکه مرور متون حکایت از وابستگی مفهوم به ساختار فرهنگی و اجتماعی بود، نخست تحلیل عاملی تأییدی بهمنظور تبیین ساختار مفهوم گذار در جامعه سالمندان ایرانی انجام شد [28، 39، 40]. در تحلیل عاملی تأییدی، برای تأیید مدل 4 عاملی ابزار اصلی، از شاخصهای برازندگی استفاده شد. شاخصهای مطلق، تطبیقی و شاخصهای مقتصد یا تعدیلشده در این مطالعه مورد استفاده قرار گرفتند. ریشه میانگین مربعات خطای برآورد، برازش برای هر درجه از آزادی مدل را نشان میدهد و مقادیر نزدیکتر به صفر نشانگر برازندگی بیشتر مدل است. اگر ریشه میانگین مربعات خطای برآورد کوچکتر از 0/08 باشد، نشانگر برازندگی خیلی خوب، 0/08 تا 0/1 نشانگر برازندگی قابلقبول و مقادیر بزرگتر از 0/1 نشانگر برازندگی ضعیف مدل است. شاخصهای نیکویی برازش، برازش هنجارشده و برازش تطبیقی، شاخصهایی هستند که بر مبنای مقایسه مدل تدوین شدهاند و با یک مدل مبنا محاسبه میشوند. مقادیر آنها بین صفر تا 1 است و مقادیر بالاتر از 0/9 نشانگر برازش خوب مدل است [41].
برای انجام تحلیل عاملی اکتشافی از شاخص کیزر میر اولکین و آزمون کرویت بارتلت استفاده شد. برای اطمینان از مناسب بودن دادهها از آزمون کرویت بارتلت استفاده شد که معناداری تحلیل دادهها را بررسی میکند و برای اطمینان از کفایت حجم نمونه، از شاخص کفایت نمونه گیری کیزر ـ میر ـ اولکین استفاده شد. میزان شاخص کفایت نمونه گیری کیزرـ میرـ اولکین بین صفر تا 1 است و مقدار بیشتر از 0/5 را قابلقبول در نظر گرفتهاند [37]. حداقل بار عاملی قابلقبول برای تحلیل عاملی اکتشافی 0/3 در نظر گرفته شد.
جهت بررسی روایی همگرا، پرسشنامه خودکارآمدی عمومی به فاصله زمانی یک هفته بعد از ترخیص و ازطریق تماس تلفنی با سالمندانی که قبلاً به پرسشنامه گذار پاسخ داده بودند، تکمیل شد و همبستگی پیرسون با پرسشنامه گذار بررسی شد [42]. ضریب همبستگی بین 1 و 1- تغییر میکند.
جهت تعیین پایایی، همسانی درونی پرسشنامه با استفاده از آلفای کرونباخ، برای کل پرسشنامه محاسبه شد. اگر ضریب آلفای کرونباخ مساوی یا بیشتر از 0/7 باشد، آنگاه پرسشنامه از پایایی مناسب برخوردار است [37]. جهت بررسی پایایی آزمون بازآزمون، ضریب همبستگی درونخوشهای بین نمرات حاصل از 2 آزمون در 15 نفر از سالمندان، که با فاصله زمانی 4 هفته بعد از تکمیل اول پرسشنامه گذار مراقبت انجام گرفت، بررسی شد. میزان شاخص همبستگی درونخوشهای از صفر تا 1 است و هرچه به 1 نزدیکتر باشد، پایایی بالاتری را نشان میدهد. شاخص همبستگی درونخوشهای بین 2 آزمون 0/8 یا بیشتر، نشاندهنده ثبات رضایتبخش است [37]. بهمنظور تجزیهوتحلیل دادههای آماری از نرمافزار SPSS نسخه 26 و AMOS نسخه 24 استفاده شد.
یافتهها
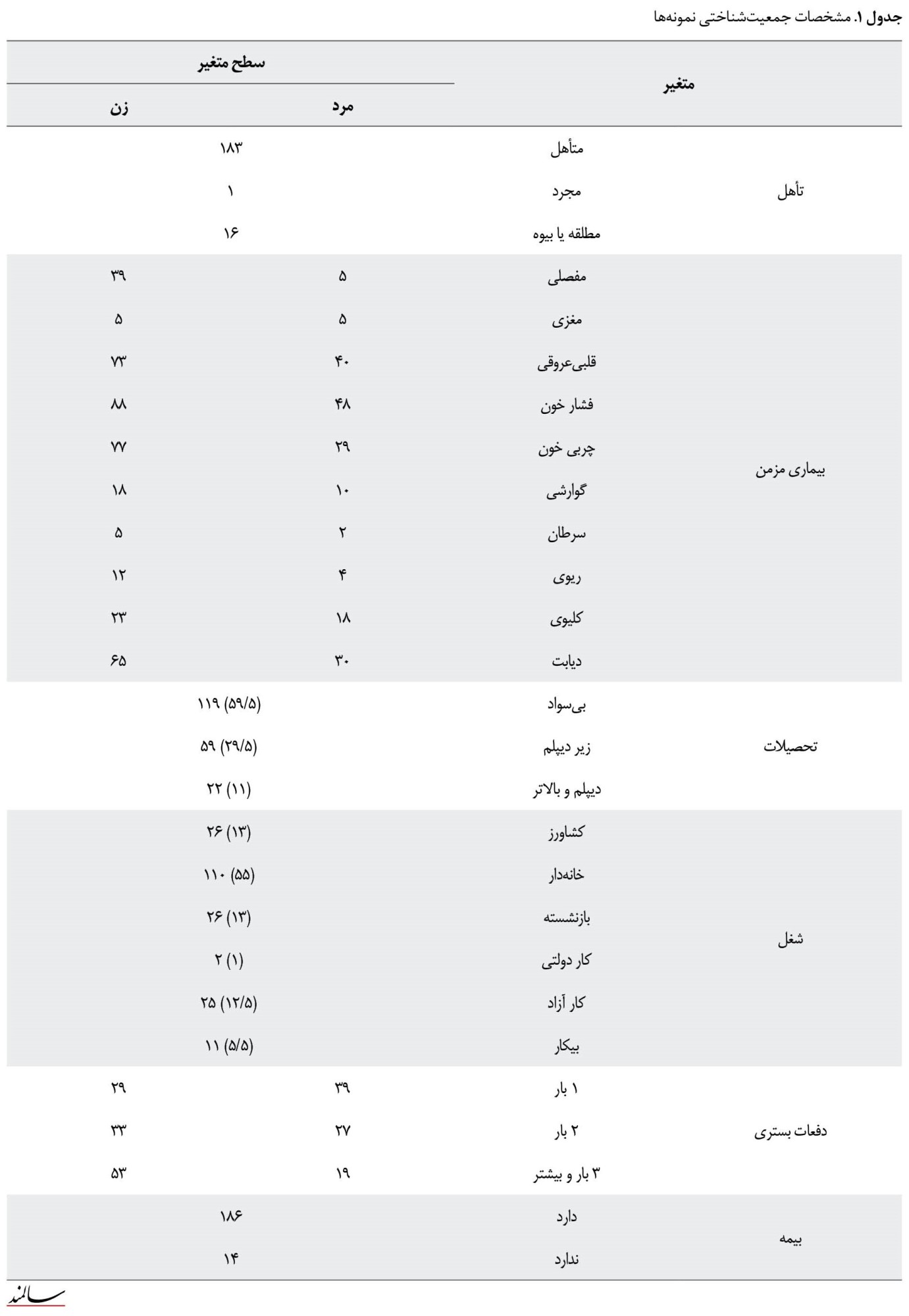
از مجموع 200 نفر سالمند شرکتکننده در این مطالعه، 115 نفر زن (57/5 درصد) و 85 نفر مرد (42/5 درصد) با میانگین سنی 68/9 و انحراف معیار 6/68 بودند. 189 نفر دارای بیماری مزمن و 160 نفر بیش از 1 بیماری مزمن داشتند (جدول شماره 1).
نسخه ترجمهشده ابزار شامل 15 گویه بود. در روایی صوری کیفی، اصلاحات موردنظر سالمندان در 6 گویه انجام شد. برای مثال در 3 گویه ابتدایی، واژه «کادر درمان» بنابر نظر گروه هدف، ویرایش شد. در روایی صوری کمی، همه گویهها نمره تأثیر بالاتر از 1/5 کسب کردند و تمامی گویهها حفظ شدند.
در روایی محتوایی بهصورت کیفی، پیشنهادات و نظرات متخصصان سالمندی و پرستاری سالمندان ازنظر وضوح و سادگی اعمال شد. اصلاحات موردنظر در 12 گویه انجام گرفت. برای مثال در گویه شماره 12، اصطلاح «آزمایشها» به کلمه « آزمایشها یا تصویربرداریها» گسترش یافت. در روایی محتوایی کمی، ایندکس روایی محتوا براساس فرمول والتز و باسل برای کل ابزار، 0/966=S-CVI به دست آمد. بنابراین تمام گویهها مورد تأیید قرار گرفت و حفظ شد. همچنین، نمره شاخص ایندکس روایی محتوا گویههای 3، 4، 8، 9 و 10 عدد 0/9 به دست آمد و سایر گویهها نمره 1 را کسب کردند.
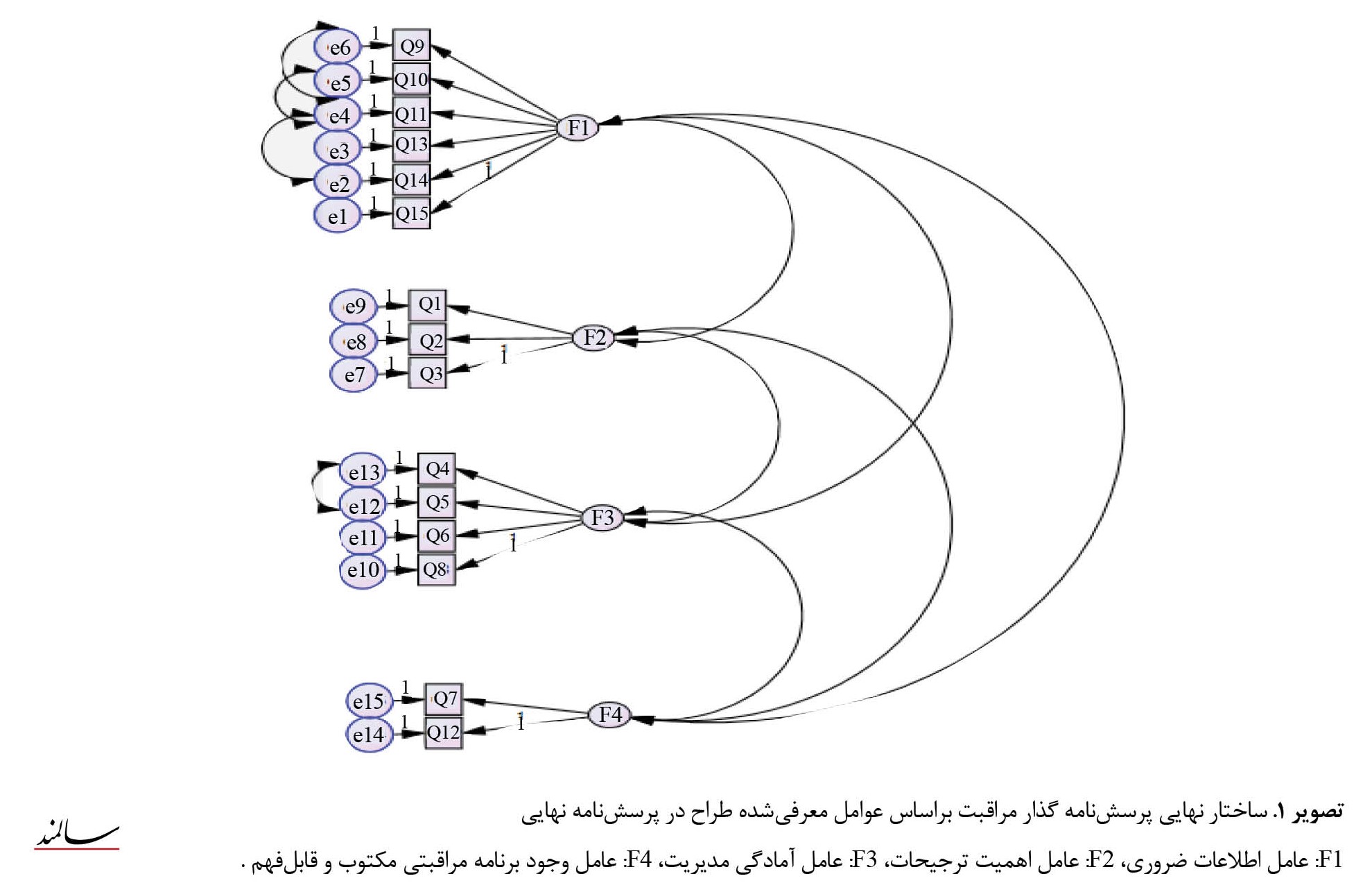
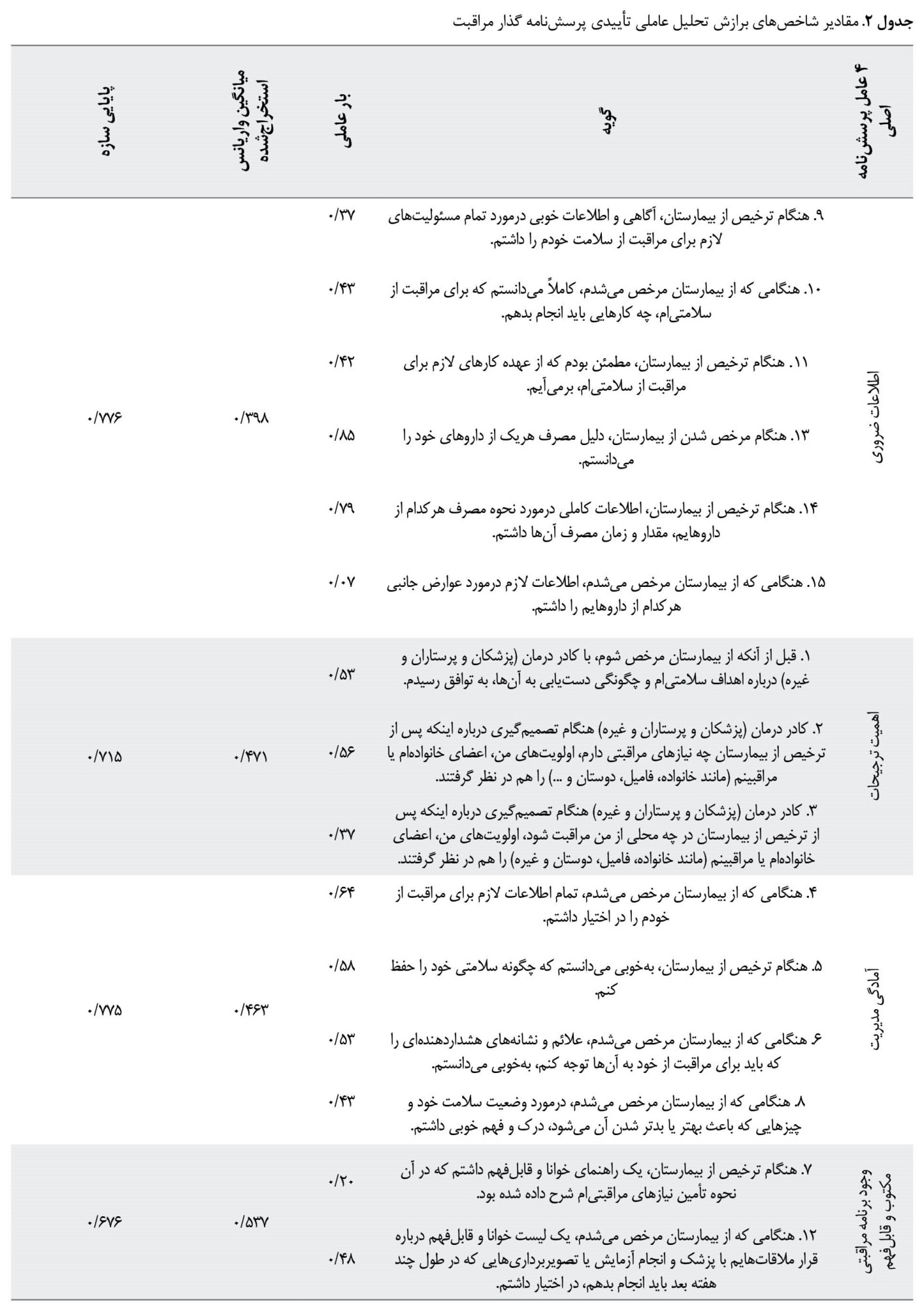
بهمنظور تبیین ساختار مفهوم گذار در جامعه ایرانی و جهت بررسی مدل و سازه پرسشنامه گذار مراقبت، باتوجهبه 4 عامل معرفیشده توسط مبدع ابزار (عامل اول: اطلاعات ضروری شامل گویه 9، 10، 11، 13، 14، 15؛ عامل دوم: اهمیت ترجیحات شامل گویههای 1، 2، 3؛ عامل سوم: آمادگی مدیریت شامل گویههای 4، 5، 6، 8 و عامل چهارم: وجود برنامه مراقبتی مکتوب و قابلفهم شامل گویههای 7 و 12)، مدل مربوطه در نرم افزار AMOS نسخه 24 رسم شد. براساس نتایج ارائهشده در جدول شماره 2، مقدار بار عاملی استانداردشده 15 گویه از 0/07 تا 0/85 متغیر بود.
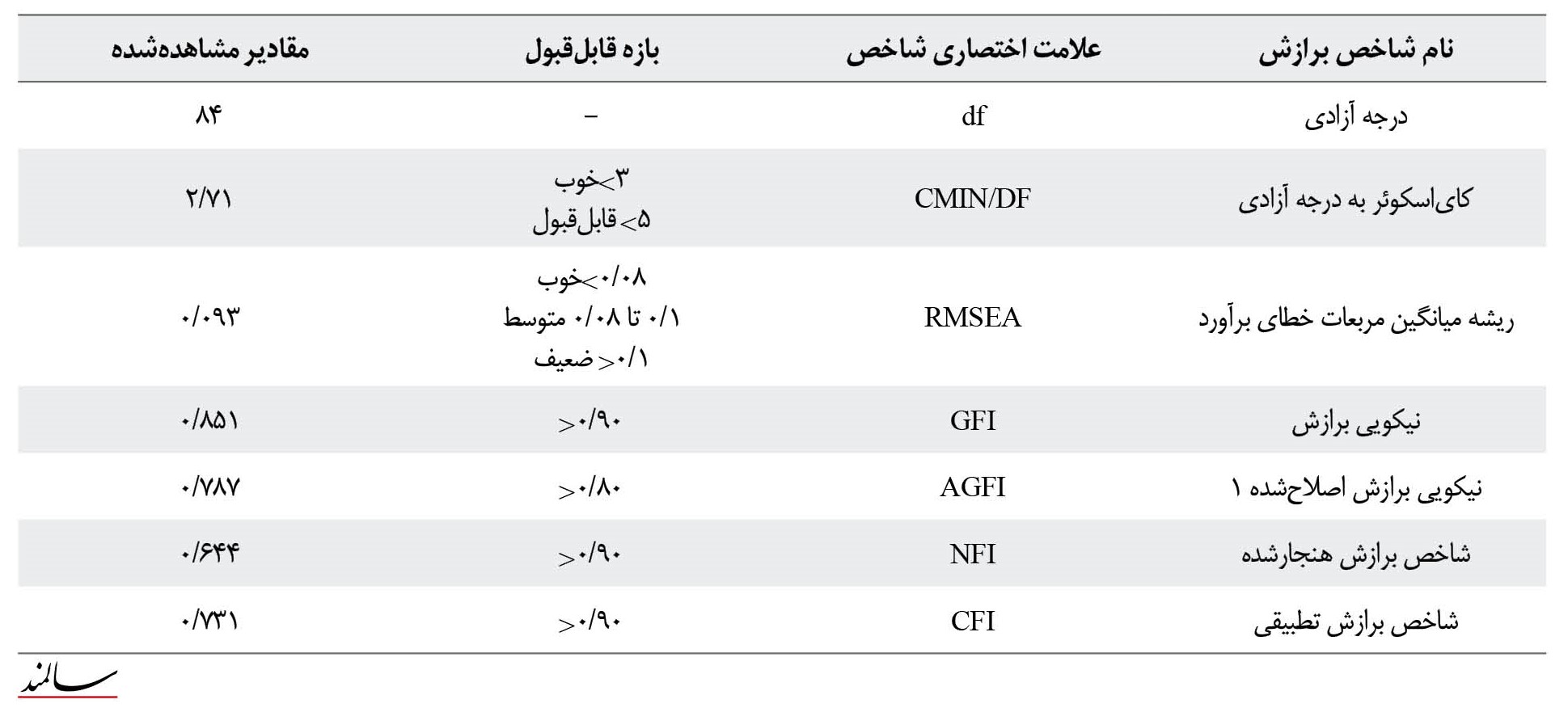
همچنین میانگین واریانس استخراجشده عوامل از 0/39 تا 0/53 متغیر بود (این مقدار برای 3 عامل کمتر از حد نرمال و 0/5 بود) و همچنین پایایی سازه برای عامل چهارم پایینتر از 0/7 بود. جهت بهبود برازش مدل معرفیشده، باتوجهبه پیشنهادات شاخصهای اصلاحی، پیشنهاداتی که برای اجرای آنها توضیح وجود داشت، اعمال شدند. با اضافه کردن کوواریانس بین e2 و e4 ،e4 و e5، e5 و e6، e12 و e13 ضریب کایدو بهبود یافت، اما باوجوداین، نتایج حاصل از تحلیل عاملی تأییدی به کمک شاخصهای برازندگی، بارهای عاملی و پایایی سازه بیانگر این بود که دادههای مطالعه حاضر با مدل 4 عاملی ارائهشده توسط طراح ابزار، برازش خوبی ندارد و مدل ارائهشده مناسب نیست (0/001>P و 0/093=RMSEA و 0/851=GFI و 0/644=NFI و 0/731=CFI) (تصویر شماره 1).
سالمندی جمعیت، یک موفقیت گسترده جهانی است که به دنبال پیشرفتهای پزشکی، توسعه اقتصادیاجتماعی و کاهش مرگومیر زودرس اتفاق افتاده است [1]. در کشور ما براساس دادههای مرکز آمار ایران، میزان جمعیت سالمندان در سال 1395 به بیش از 7/4 میلیون نفر رسیده و پیشبینیها حاکی از این است که افزایش جمعیت سالمندان ایرانی در سال 2050 حدود 30 میلیون نفر و در جمعیت جهانی به بیش از 2/1 میلیارد نفر خواهد رسید [2].
با سالمندی جمعیت و افزایش سن، احتمال ابتلا به بیماریهای مزمن افزایش مییابد. ابتلا به بیماریهای مزمن مختلف در سالمندان موجب گذار مداوم بیمار بین ساختارهای مختلف بهداشتیدرمانی میشود. فرایند گذار در ارائه مراقبت به سالمندان، مرحلهای از مسیر مراقبت سلامتی است که طی آن بیمار سالمند از یک مرکز مراقبتی به سایر مراکز خاص ارجاع داده میشود و یا برای دریافت خدمات گوناگون مراقبت سلامت با ارائهدهندگان این خدمات ارتباط برقرار میکند. گذار شامل جابهجایی بین منزل، بیمارستان، مراکز خدمات سرپایی و مراکز اقامتی است. باید توجه داشت که این انتقال صرفاً فیزیکی نیست، بلکه با تغییر و تحول در بیمار و مراقب خانوادگی همراه است. [3 ,4 ,5, 6, 7]. درواقع به دنبال فرایند گذار، بیمار و خانواده به سبب آموزش امور مربوط به خودمراقبتی و خودمدیریتی، توانمند میشوند و در تبعیت از درمان فعالتر میشوند. بهعبارتدیگر بیماران و خانواده به سطح بالاتری از اعتماد در اقدام، اجرا و خودکارآمدی عمومی در پاسخ به نیازهای مراقبتی بیمار سالمند، دست مییابند. خودکارآمدی عمومی ارتباط مستقیمی با خودمدیریتی بیماریها و مشارکت در رفتارهای بهداشتی دارد و پیشبینیکننده مناسبی برای رفتارهای مثبت سلامتی است. براساس آنچه گفته شد، میتوان چنین استنباط کرد که آمادگی برای گذار به نوعی، نمودی از خودکارآمدی بیمار و مراقبین اوست. بنابراین ارتقا و بهبود خودکارآمدی سالمندان و به تبع آن افزایش رضایتمندی آنها، در گرو مراقبتهای گذار صحیح و مؤثر است [8, 9, 10].
گذار مراقبت برای سالمندان و مراقبین آنها به دلیل پیچیدگی شرایط بیماری، چنددارویی و عدم آمادگی مراقب چالشهایی را به همراه دارد [11, 12 ,13]. مطالعات مختلفی نشان داده است که گذار مراقبت نامطلوب میتواند به بروز سقوط، عفونت، اشتباهات دارویی، بستری مجدد در بیمارستان، بدتر شدن علائم بیماری، طولانی شدن دوره آن و حتی مرگ بیمار منجر شود [14-17]. با وجود سیاستگذاری و تدوین برنامههای سلامت بهمنظور توسعه و ارتقای فرایند گذار در کشورهای مختلف، در ایران به علت عدم وجود رویکرد بیمارمحوری و ضرورت توجه به پیگیری درمان و مراقبت، تاکنون توجه و تأکید لازم بر امر گذار منظور نشده است [18, 19] که این امر موجب افزایش بستری مجدد در بیمارستان، تهدید حیات بیماران و افزایش بار مالی شده است [20].
اجرای صحیح و درست گذار مراقبت یک امر پیچیده و درعینحال تأثیرگذار بر کیفیت زندگی است که تحت تأثیر عواملی نظیر سن [21]، شبکه حمایتی خانواده و مراقبین [22]، دانش و سواد بهداشتی سالمندان [23]، عوامل محیطی پس از ترخیص [24]، نیازهای عملکردی برآوردهنشده، فقدان مهارتهای خودمدیریتی [22] و ارائهدهندگان خدمات مراقبتی [25] است. اهمیت گذار مراقبت تا جایی است که به طراحی و ساخت پرسشنامهای منجر شده که به بررسی کیفیت گذار مراقبت از دیدگاه بیماران پرداخته است. پرسشنامه گذار مراقبت توسط کولمن و همکاران در سال 2002 به زبان انگلیسی طراحی شد [26].
پرسشنامه گذار مراقبت شامل 15 گویه و 4 حوزه صحت و صداقت انتقال اطلاعات (به معنی دقت در ارسال اطلاعات و بهموقع بودن آن)؛ آمادگی بیمار و خانواده (آگاهی از شرایط جدید مراقبت پس از بازگشت بیمار به منزل)؛ خودمدیریتی بیمار (آگاهی بیمار نسبت به علائم هشداردهنده و عوارض داروها) و توانمندسازی بیمار در ارتباط با اهداف (در نظر گرفتن اهداف بیمار توسط کادر درمان در جهت برآورده کردن آنها) است. هریک از این 15 گویه به یکی از 4 خردهمقیاس تعلق دارند و 4 خردهمقیاس درمجموع یک ساختار تکبعدی را تشکیل میدهند و به یک نمره منتج میشوند. گویههای 9، 10، 11، 13، 14، 15 در مؤلفهای تحت عنوان اطلاعات ضروری، گویههای 1، 2، 3 اهمیت ترجیحات، 4، 5، 6، 8 آمادگی مدیریت و گویههای 7 و 12 تحت عنوان وجود برنامه مراقبتی مکتوب و قابلفهم نامگذاری شدهاند. این پرسشنامه در مقیاس 4 درجهای لیکرت (از کاملاً مخالفم: نمره 1، مخالفم: نمره 2، موافقم: نمره 3، کاملاً موافقم: نمره 4 و پاسخ پنجم کد 99: نمیدانم، به خاطر نمی آورم، غیرمرتبط) است که نمره آن بین صفر تا 100 و نمره بالاتر درمجموع نشاندهنده گذار مراقبت مطلوبتر است. مقدار آلفای کرونباخ پرسشنامه ابداعشده 0/93 به دست آمده است و نتایج تحلیل عاملی تأییدی مرتبه دوم، روایی سازه با ساختار 4 عاملی پرسشنامه گذار مراقبت را بهصورت عالی نشان میدهد (χ2= 169/73 و P=0/46 و CFI=0/95 TLI=0/99 و WRMR=1/15) [26، 27].
در این خصوص پژوهشهایی در سراسر جهان بهمنظور روانسنجی پرسشنامه گذار مراقبت انجام شده و این پرسشنامه به زبانهای مختلفی ترجمه و در کشورهای چین [28]، سنگاپور [29]، سوئد [30]، برزیل [31]، ژاپن [32] و در سالمندان مبتلا به اختلالات اسکلتیعضلانی [33] مورد استفاده قرار گرفته است و در این کشورها با تغییر و تعدیلاتی در ساختار پرسشنامه، روایی و پایایی مناسب نشان داده شده است.
مطالعات روانسنجی نسخههای چینی و ژاپنی با بیان اینکه گذار، مفهومی وابسته به بستر فرهنگی و اجتماعی است، نسخه تعدیلشده پرسشنامه 3 عاملی (در برابر نسخه اصلی 4 عاملی) برخوردار از روایی و پایایی مناسب را در جمعیتهای موردنظر معرفی کردهاند. مطالعه مک لئود بیانگر این موضوع بود که این پرسشنامه علاوه بر بیمارستانهای حاد، در مراکز توانبخشی نیز میتواند مورد استفاده قرار گیرد [33].
مطالعات نشان داده سنجش و بررسی کیفیت گذار مراقبت، تأثیر بسزایی در کاهش تبعات منفی گذار نامطلوب، همچون بستری مجدد در بیمارستان و نیاز به خدمات اورژانسی در سالمندان دارد [34، 35]. وجود پرسشنامهای بومیشده جهت بررسی کیفیت گذار مراقبت و انجام مداخلات مؤثر جهت بهبود و ارتقای آن در سالمندان میتواند بسیار کمککننده باشد. ازآنجاییکه تاکنون مطالعهای جهت روانسنجی نسخه فارسی پرسشنامه گذار مراقبت در سالمندان ایرانی انجام نشده است و جامعه سالمندان ایرانی در حال افزایش است، پژوهش حاضر با هدف تبیین عوامل ساختاری مفهوم گذار مراقبت در جامعه ایرانی و اعتباریابی نسخه فارسی این پرسشنامه در سالمندان انجام گرفت.
روش مطالعه
پژوهش حاضر یک مطالعه روششناختی از نوع تعیین ویژگیهای روانسنجی ابزار است.
بنا به مراحل مطالعه، نمونههای گوناگونی بهصورت دردسترس وارد مطالعه شدند. نمونههای اصلی مطالعه واجد معیارهای ورود (سن 60 سال و بالاتر، بستری در مراکز آموزشیدرمانی شهر رشت به دلیل ابتلا به اختلالات داخلی و جراحی، فارسیزبان و تمایل به شرکت در مطالعه) بودند. سالمندان دارای بیماریهای شناختی یا شنوایی و بینایی (براساس تشخیص ارائهشده در پرونده)، از مطالعه خارج شدند.
در این مطالعه 3 بیمارستان عمومی وابسته به دانشگاه علومپزشکی گیلان که مراکز مهم ارائه خدمات درمانی به سالمندان بودند و امکان دسترسی به سالمندان در حال ترخیص را فراهم میکردند، بهعنوان محیط پژوهش انتخاب شدند.
برای جمعآوری دادهها از پرسشنامههای جمعیتشناختی (سن، جنس، تأهل، تحصیلات، بیماری مزمن، اشتغال، دفعات بستری، وضعیت بیمه)، نسخه ترجمه فارسی ابزار گذار مراقبت و پرسشنامه خودکارآمدی عمومی استفاده شد.
در ابتدای کار مجوز استفاده از پرسشنامه، از طراح نسخه اصلی (اریک کولمن) اخذ شد. سپس، ترجمه آن مطابق با روش استاندارد ترجمه و معادلسازی براساس الگوی اعتباریابی کیفیت زندگی صورت گرفت [36].
برای این منظور در ابتدا 2 نفر از افراد مسلط به زبان انگلیسی، نسخه انگلیسی ابزار را به فارسی ترجمه کردند (ترجمه رو به جلو). سپس پس از بازبینی 2 ترجمه بهدستآمده و معادلهای تهیهشده توسط مترجمین مسلط به زبان انگلیسی، یک نسخه فارسی واحد از پرسشنامه به دست آمد. نسخه فارسی بهدستآمده در اختیار 2 مترجم مسلط به زبان انگلیسی دیگر قرار گرفت تا اقدام به نمرهدهی کیفیت ترجمه کنند. برای موارد نامطلوب، واژهها و عبارات مناسب جایگزین شدند و این فرایند تا به دست آوردن کیفیت مطلوب ترجمه ارتقا پیدا کرد. در مرحله آخر فرایند ترجمه، از 2 مترجم دیگر خواسته شد تا نسخه فارسی بهدستآمده را به زبان انگلیسی ترجمه کنند (ترجمه رو به عقب). پس از بررسی نسخههای انگلیسی بهدستآمده و اصلاحات نهایی، نسخه واحدی از پرسشنامه انگلیسی به دست آمد و بهمنظور تأیید نهایی و اطمینان از یکسانی مفهومی، برای طراح اصلی پرسشنامه ارسال شد و مورد تأیید قرار گرفت.
روایی صوری پرسشنامه گذار مراقبت به روش کیفی و کمی صورت گرفت. در بخش کیفی از 10 نفر سالمند واجد شرایط خواسته شد تا نظرات خود را در خصوص تناسب، ابهام و اشکال سؤالات مطرح کنند و اصلاحات ضروری روی پرسشنامه طبق نظرات انجام پذیرفت. برای بررسی روایی صوری کمی از آن سالمندان خواسته شد تا اهمیت هریک از گویههای ابزار را در یک طیف لیکرتی 5 درجهای از 1 (اصلاً مهم نیست) تا 5 (کاملاً مهم است) تعیین کنند. سپس امتیاز هرگویه از پرسشنامه با فرمول (فراوانی (به درصد)×اهمیت) محاسبه شد. نمره تأثیر بالاتر از 1/5 برای هر گویه مطلوب در نظر گرفته شد [37].
روایی محتوای پرسشنامه گذار مراقبت به 2 روش کیفی و کمی بررسی شد. در بخش کیفی روایی محتوایی پرسشنامه گذار مراقبت، از 10 نفر از متخصصان و پژوهشگران حوزه سلامت سالمندی و پرستاری سالمندان خواسته شد تا ضمن بررسی هریک از 15 گویه پرسشنامه ازلحاظ سادگی، وضوح و استفاده از واژههای مناسب، نظرات و دیدگاههای اصلاحی خود را بهصورت مبسوط و کتبی ارائه دهند [37]. سپس پرسشنامه طبق نظرات مطرحشده اصلاح شد.
در بخش روایی محتوی کمی، برای بررسی مرتبط بودن گویهها از شاخص ایندکس روایی محتوا مطابق با فرمول والتز و باسل (1983) استفاده شد. به این صورت که 10 نفر از متخصصان سالمندی و پرستاری سالمندان هریک از گویههای پرسشنامه را براساس معیار «مربوط بودن» و با استفاده از طیف لیکرتی (از «اصلاً مرتبط نیست» تا «کاملاً مرتبط است») بررسی کردند و با استفاده از فرمول روایی محتوا، ایندکس روایی محتوایی برای هرکدام از گویهها و کل ابزار محاسبه شد. اگر نمره شاخص ایندکس روایی محتوا گویه بیشتر از 0/79 باشد، گویه حفظ میشود. اگر این نمره بین 0/7-0/79 باشد، گویه نیازمند اصلاح و بازنگری است و اگر زیر 0/7 باشد، گویه حذف میشود [37، 38].
برای بررسی روایی سازه پرسشنامه گذار مراقبت از تحلیل عاملی تأییدی و اکتشافی استفاده شد. بدینمنظور 200 نفر از سالمندان بستری در بیمارستانهای وابسته به دانشگاه علومپزشکی گیلان، باتوجهبه معیارهای ورود به مطالعه و به روش نمونهگیری در دسترس مورد بررسی قرار گرفتند. باتوجهبه انجام مراحل روانسنجی، حداقل حجم نمونه لازم برای تحلیل عاملی 5 تا 10 نمونه به ازای هر گویه بیان شده است [37].
در این مطالعه، درمجموع باتوجهبه 15 گویهای بودن ابزار، 200 نفر سالمند انتخاب شدند. ازآنجاکه مرور متون حکایت از وابستگی مفهوم به ساختار فرهنگی و اجتماعی بود، نخست تحلیل عاملی تأییدی بهمنظور تبیین ساختار مفهوم گذار در جامعه سالمندان ایرانی انجام شد [28، 39، 40]. در تحلیل عاملی تأییدی، برای تأیید مدل 4 عاملی ابزار اصلی، از شاخصهای برازندگی استفاده شد. شاخصهای مطلق، تطبیقی و شاخصهای مقتصد یا تعدیلشده در این مطالعه مورد استفاده قرار گرفتند. ریشه میانگین مربعات خطای برآورد، برازش برای هر درجه از آزادی مدل را نشان میدهد و مقادیر نزدیکتر به صفر نشانگر برازندگی بیشتر مدل است. اگر ریشه میانگین مربعات خطای برآورد کوچکتر از 0/08 باشد، نشانگر برازندگی خیلی خوب، 0/08 تا 0/1 نشانگر برازندگی قابلقبول و مقادیر بزرگتر از 0/1 نشانگر برازندگی ضعیف مدل است. شاخصهای نیکویی برازش، برازش هنجارشده و برازش تطبیقی، شاخصهایی هستند که بر مبنای مقایسه مدل تدوین شدهاند و با یک مدل مبنا محاسبه میشوند. مقادیر آنها بین صفر تا 1 است و مقادیر بالاتر از 0/9 نشانگر برازش خوب مدل است [41].
برای انجام تحلیل عاملی اکتشافی از شاخص کیزر میر اولکین و آزمون کرویت بارتلت استفاده شد. برای اطمینان از مناسب بودن دادهها از آزمون کرویت بارتلت استفاده شد که معناداری تحلیل دادهها را بررسی میکند و برای اطمینان از کفایت حجم نمونه، از شاخص کفایت نمونه گیری کیزر ـ میر ـ اولکین استفاده شد. میزان شاخص کفایت نمونه گیری کیزرـ میرـ اولکین بین صفر تا 1 است و مقدار بیشتر از 0/5 را قابلقبول در نظر گرفتهاند [37]. حداقل بار عاملی قابلقبول برای تحلیل عاملی اکتشافی 0/3 در نظر گرفته شد.
جهت بررسی روایی همگرا، پرسشنامه خودکارآمدی عمومی به فاصله زمانی یک هفته بعد از ترخیص و ازطریق تماس تلفنی با سالمندانی که قبلاً به پرسشنامه گذار پاسخ داده بودند، تکمیل شد و همبستگی پیرسون با پرسشنامه گذار بررسی شد [42]. ضریب همبستگی بین 1 و 1- تغییر میکند.
جهت تعیین پایایی، همسانی درونی پرسشنامه با استفاده از آلفای کرونباخ، برای کل پرسشنامه محاسبه شد. اگر ضریب آلفای کرونباخ مساوی یا بیشتر از 0/7 باشد، آنگاه پرسشنامه از پایایی مناسب برخوردار است [37]. جهت بررسی پایایی آزمون بازآزمون، ضریب همبستگی درونخوشهای بین نمرات حاصل از 2 آزمون در 15 نفر از سالمندان، که با فاصله زمانی 4 هفته بعد از تکمیل اول پرسشنامه گذار مراقبت انجام گرفت، بررسی شد. میزان شاخص همبستگی درونخوشهای از صفر تا 1 است و هرچه به 1 نزدیکتر باشد، پایایی بالاتری را نشان میدهد. شاخص همبستگی درونخوشهای بین 2 آزمون 0/8 یا بیشتر، نشاندهنده ثبات رضایتبخش است [37]. بهمنظور تجزیهوتحلیل دادههای آماری از نرمافزار SPSS نسخه 26 و AMOS نسخه 24 استفاده شد.
یافتهها
از مجموع 200 نفر سالمند شرکتکننده در این مطالعه، 115 نفر زن (57/5 درصد) و 85 نفر مرد (42/5 درصد) با میانگین سنی 68/9 و انحراف معیار 6/68 بودند. 189 نفر دارای بیماری مزمن و 160 نفر بیش از 1 بیماری مزمن داشتند (جدول شماره 1).

نسخه ترجمهشده ابزار شامل 15 گویه بود. در روایی صوری کیفی، اصلاحات موردنظر سالمندان در 6 گویه انجام شد. برای مثال در 3 گویه ابتدایی، واژه «کادر درمان» بنابر نظر گروه هدف، ویرایش شد. در روایی صوری کمی، همه گویهها نمره تأثیر بالاتر از 1/5 کسب کردند و تمامی گویهها حفظ شدند.
در روایی محتوایی بهصورت کیفی، پیشنهادات و نظرات متخصصان سالمندی و پرستاری سالمندان ازنظر وضوح و سادگی اعمال شد. اصلاحات موردنظر در 12 گویه انجام گرفت. برای مثال در گویه شماره 12، اصطلاح «آزمایشها» به کلمه « آزمایشها یا تصویربرداریها» گسترش یافت. در روایی محتوایی کمی، ایندکس روایی محتوا براساس فرمول والتز و باسل برای کل ابزار، 0/966=S-CVI به دست آمد. بنابراین تمام گویهها مورد تأیید قرار گرفت و حفظ شد. همچنین، نمره شاخص ایندکس روایی محتوا گویههای 3، 4، 8، 9 و 10 عدد 0/9 به دست آمد و سایر گویهها نمره 1 را کسب کردند.
بهمنظور تبیین ساختار مفهوم گذار در جامعه ایرانی و جهت بررسی مدل و سازه پرسشنامه گذار مراقبت، باتوجهبه 4 عامل معرفیشده توسط مبدع ابزار (عامل اول: اطلاعات ضروری شامل گویه 9، 10، 11، 13، 14، 15؛ عامل دوم: اهمیت ترجیحات شامل گویههای 1، 2، 3؛ عامل سوم: آمادگی مدیریت شامل گویههای 4، 5، 6، 8 و عامل چهارم: وجود برنامه مراقبتی مکتوب و قابلفهم شامل گویههای 7 و 12)، مدل مربوطه در نرم افزار AMOS نسخه 24 رسم شد. براساس نتایج ارائهشده در جدول شماره 2، مقدار بار عاملی استانداردشده 15 گویه از 0/07 تا 0/85 متغیر بود.


همچنین میانگین واریانس استخراجشده عوامل از 0/39 تا 0/53 متغیر بود (این مقدار برای 3 عامل کمتر از حد نرمال و 0/5 بود) و همچنین پایایی سازه برای عامل چهارم پایینتر از 0/7 بود. جهت بهبود برازش مدل معرفیشده، باتوجهبه پیشنهادات شاخصهای اصلاحی، پیشنهاداتی که برای اجرای آنها توضیح وجود داشت، اعمال شدند. با اضافه کردن کوواریانس بین e2 و e4 ،e4 و e5، e5 و e6، e12 و e13 ضریب کایدو بهبود یافت، اما باوجوداین، نتایج حاصل از تحلیل عاملی تأییدی به کمک شاخصهای برازندگی، بارهای عاملی و پایایی سازه بیانگر این بود که دادههای مطالعه حاضر با مدل 4 عاملی ارائهشده توسط طراح ابزار، برازش خوبی ندارد و مدل ارائهشده مناسب نیست (0/001>P و 0/093=RMSEA و 0/851=GFI و 0/644=NFI و 0/731=CFI) (تصویر شماره 1).
باتوجهبه مناسب و مورد تأیید نبودن مدل ارائهشده پرسشنامه اصلی، بهمنظور تجزیهوتحلیل مؤلفههای اصلی و استخراج ساختار عاملی پرسشنامه گذار مراقبت در جامعه سالمندان ایرانی، تحلیل عاملی اکتشافی براساس 200 نمونه جامعه سالمندان در حال ترخیص مطالعه حاضر، صورت گرفت.
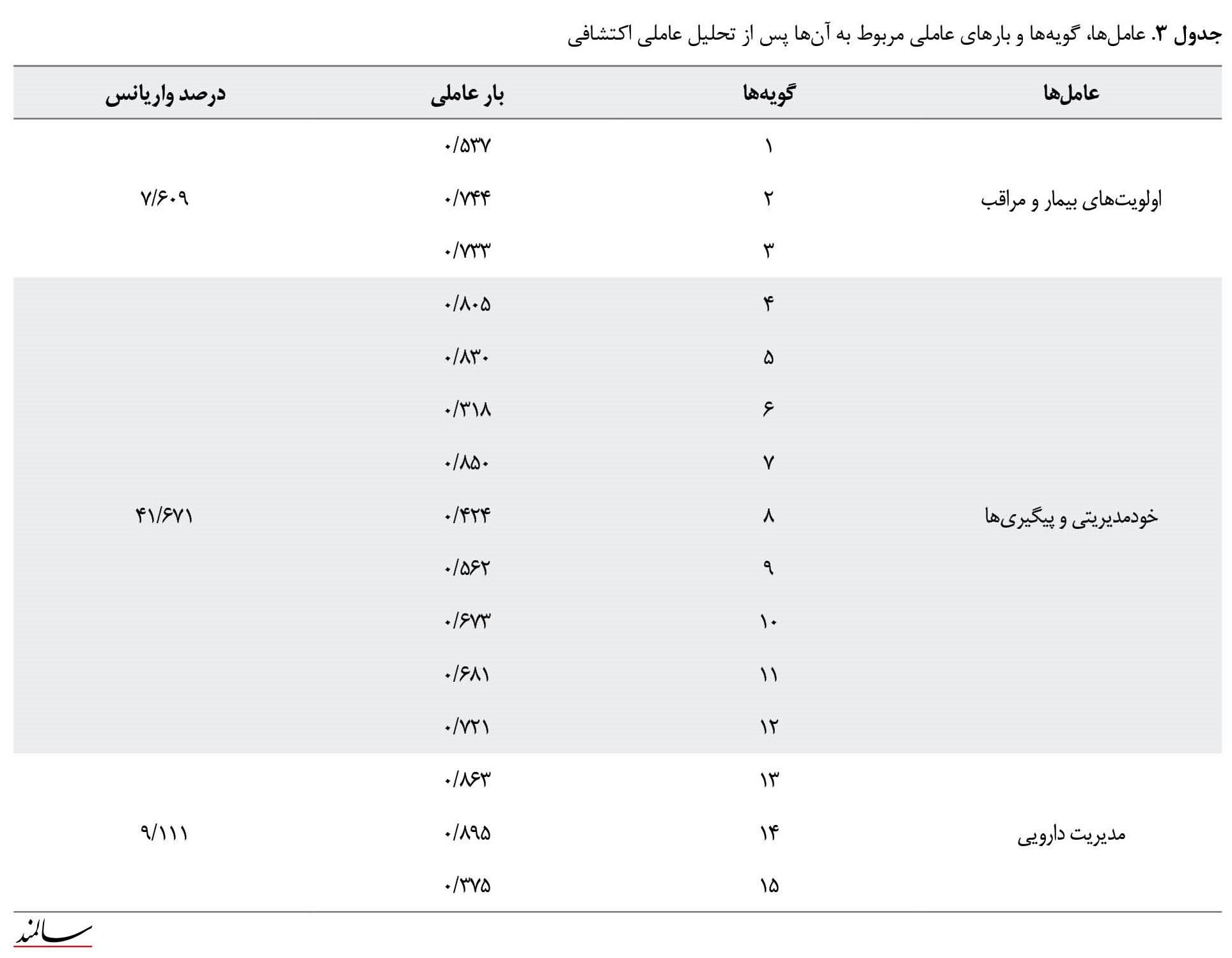
نتیجه حاصل از آزمون شاخص کفایت نمونهگیری کیزرـ میرـ اولکین برای بررسی کفایت حجم نمونه 0/749 به دست آمد که در سطح قابلقبول بود و نتیجه آزمون کرویت بارتلت ازنظر آماری معنادار بود (0/001>P). در تحلیل عاملی اکتشافی برای دستیابی به عوامل، از روش تجزیهوتحلیل اجزای اصلی ابزار با چرخش پرومکس استفاده شد. در این مرحله 3 عامل به دست آمد که این 3 عامل توسط تیم پژوهش و براساس بررسی متون علمی مرتبط «اولویتهای بیمار و مراقب»، «خودمدیریتی و پیگیریها» و «مدیریت دارویی» نامگذاری شد که به ترتیب 6/68، 2/16 و 1/79 مقدار ویژه را به خود اختصاص دادند و درمجموع 39/58 از کل واریانس متغیرهای پرسشنامه گذار مراقبت را تبیین کردند (جدول شماره 3).
با محاسبه آماره پیرسون (178=n)، میزان همبستگی بین نمره پرسشنامه گذار مراقبت و پرسشنامه خودکارآمدی عمومی، 0/468 بوده که در سطح 0/01=P معنادار بوده است. بنابراین همبستگی مثبت با پرسشنامه خودکارآمدی عمومی وجود داشته است.
پایایی پرسشنامه گذار مراقبت به روش همسانی درونی و با محاسبه آلفای کرونباخ 0/76 به دست آمد که در حد مطلوب و رضایتبخش است. برای انجام آزمون مجدد، پرسشنامه گذار مراقبت توسط 15 نفر از آزمودنیها بهطور تصادفی، با فاصله زمانی 4 هفته بعد تکمیل شد. سپس ضریب همبستگی درونخوشهای بین نمرات حاصل از 2 آزمون بررسی شد. شاخص همبستگی درونخوشهای، 0/859 به دست آمد که نشاندهنده ثبات رضایتبخش پرسشنامه گذار مراقبت است.
بحث
این مطالعه با هدف تعیین ویژگیهای روانسنجی نسخه فارسی پرسشنامه گذار مراقبت در سالمندان و معرفی اولیه یک ابزار معتبر به زبان فارسی انجام شد. در این مطالعه ویژگیهای مختلف روانسنجی نسخه فارسی ابزار گذار مراقبت، شامل روایی صوری، روایی محتوا، روایی سازه، روایی همگرا و پایایی آن در جامعه سالمندان بررسی شد. نتایج، روایی و پایایی تأییدشده نسخه فارسی این ابزار را در سالمندان ایرانی نشان میدهد.
پرسشنامه گذار مراقبت در ابتدا توسط کولمن و همکاران در سال 2002 براساس معیارهای ابزارسازی ساخته شده و تاکنون به چندین زبان مختلف ترجمه و استانداردسازی شده است. نتایج مطالعه کائو و همکاران در چین حاکی از روایی قابلقبول نسخه چینی ابزار بود. بهطوریکه روایی محتوای آن با استفاده از ایندکس روایی محتوا توسط 9 نفر متخصص مورد بررسی قرار گرفت و 0/99=S-CVI گزارش شد و همسانی درونی ابزار با استفاده از ضریب آلفای کرونباخ، 0/90 به دست آمد [28]. مطالعهای مشابه در سنگاپور انجام شد. در این مطالعه روایی محتوا گزارش نشده است، اما همسانی درونی ابزار گذار مراقبت، با استفاده از ضریب آلفای کرونباخ 0/82 گزارش شد [29].
بهطورکلی استفاده از تحلیل عاملی تأییدی جهت بررسی و تأیید مدل مفهومی و سازه ابزار، براساس نظریه زیربنایی است که در ساخت ابزار از آن بهره گرفته شده است [39]. باتوجهبه اینکه ساخت پرسشنامه گذار مراقبت، براساس تبیین مفهومی و نظری که توسط مبدع اصلی ابزار در جامعهای کاملاً متفاوت از جامعه ایرانی انجام شده و مبنایی برای مدل اندازهگیری پرسشنامه اولیه بوده است و ازآنجاکه مرور مطالعات مرتبط با ترجمه ابزار به زبانهای گوناگون نیز حاکی از وابستگی مفهوم به مختصات فرهنگی و اجتماعی جوامع بوده است، از تحلیل عاملی تأییدی استفاده شد. پس از رسم مدل براساس عوامل معرفیشده توسط طراح ابزار، مناسب بودن مدل برای جامعه سالمندان ایرانی تأیید نشد. در چنین شرایطی، توصیه بر این است که باید به دادهها بازگشت و از تحلیل عامل اکتشافی جهت کاوش مدل اولیه گذار مراقبت (که در مرحله تأییدی برازش ضعیف آن مسجل شده بود) و تولید مدلی که بعداً بتوان در شرایط مناسب آن را آزمایش کرد، استفاده کرد [39، 40، 43].
در مطالعه حاضر به دنبال تحلیل عاملی اکتشافی، 3 عامل به دست آمد که 58/39 درصد از واریانس کل متغیرهای پرسشنامه را تبیین کردند. این یافتهها با مطالعه کائو و همکاران (2015) و یوشیمورا و همکاران (2018) مطابقت دارد. در مطالعه روانسنجی نسخه چینی ابزار نیز پس از اجرای مدل 4 عاملی گذار مراقبت، شاخصهای برازندگی در حد مطلوب نبود و مدل تأیید نشد و درنهایت پس از تحلیل عاملی اکتشافی، مدل 3 عاملی براساس جمعیت مذکور معرفی شد [28]. ابعاد پرسشنامه در مطالعه کائو و همکاران، 3 عامل و شامل اهمیت اولویتها، مدیریت دارویی و آمادگی برای مدیریت سلامت بود. این عوامل در مطالعه ذکر شده و 59/26 درصد از واریانس کل متغیرها را تبیین کردند که با نتایج پژوهش ما قرابت دارد. همچنین در مطالعه یوشیمورا و همکاران، 3 عامل بهدستآمده شامل پیگیری و مدیریت دارویی، اولویتها، اطلاعات و اطمینان از خودمدیریتی بود. این عوامل درمجموع 59/60 درصد از واریانس کل متغیرها را تبیین کردند و با مطالعه ما قرابت دارد [32].
ضریب همبستگی پیرسون (178=n)، برای همبستگی ابزار گذار مراقبت با پرسشنامه خودکارآمدی عمومی 0/468 بود که در سطح معناداری 0/01=P، معنیدار است که نشاندهنده همگرایی مثبت ابزار گذار مراقبت با خودکارآمدی عمومی است که در سطح تقریباً متوسطی قرار دارد. ذکر این نکته بسیار ضروری است که برخلاف همبستگیهایی که بر مبنای آن روایی ملاکی تعیین میشود (و همبستگیهای بسیار قویتر ترجیح داده میشود)، همبستگیهای مشاهدهشده در روایی همگرا نباید خیلی قوی (بالا) باشند. در این حالت همبستگی هایی که به طور متوسط قوی هستند، ترجیح داده میشود. وجود همبستگیهای بسیار قوی بین نمرههای آزمون جدید و نمرههای آزمون قبلی حاکی از آن است که آزمون جدید اطلاعات تازهای علاوه بر آنچه آزمون قبلی برای ما فراهم میآورد، فراهم نمیکند [37]. در مطالعه یوشیمورا و همکاران برای سنجش روایی همگرا، ضریب همبستگی بین پرسشنامه گذار مراقبت با پرسشنامه خودمراقبتی بررسی شد که 0/37 بوده که در سطح 0/01>P معنادار بود و نشاندهنده همبستگی مثبت و در سطح پایین پرسشنامه گذار مراقبت با خودمراقبتی بوده است. در نسخه چینی، کائو و همکاران، روایی همگرای پرسشنامه گذار مراقبت با پرسشنامه کیفیت زندگی به کمک ضریب همبستگی اسپیرمن برابر 0/3028، 32]. براساس نتیجه بهدستآمده از پایایی ابزار به روش همسانی درونی، ضریب آلفای کرونباخ برابر با 0/76 بود. این نتیجه نشاندهنده ثبات ابزار در حد رضایتبخش و مطلوب است. در مطالعه باکشی و همکاران این عدد 0/82 به دست آمد و در نسخه چینی 0/90 به دست آمد. در مطالعه وستیگ که روانسنجی این ابزار در جمعیت سالمندان انجام گرفت، پایایی ابزار گذار مراقبت 0/91 به دست آمد [28, 29, 44]. به دنبال تعیین پایایی بازآزمایی، نتایج نشاندهنده ثبات پرسشنامه است (0/85=ICC). در مطالعه وستیگ پایایی بازآزمون در فاصله بین 28 تا 32 روز بعد از ترخیص 0/78=ICC بدست آمد که در سطح متوسط است [44] و در مطالعه کائو و همکاران، با فاصله زمانی 2 هفته 0/91 بدست آمد که همسو با مطالعه حاضر است [28].
نتیجهگیری نهایی
نسخه فارسی ابزار گذار مراقبت، از انواع روایی صوری، محتوایی و همگرایی و پایایی همسانی درونی و بازآزمایی برخوردار است. مفهوم موردنظر این ابزار در جامعه سالمندان 3 مؤلفه «اولویتهای بیمار و مراقب»، «خودمدیریتی و پیگیری ها» و «مدیریت دارویی» دارد. تأیید نهایی این عوامل ساختاری اکتشافی نیازمند انجام مطالعهای با هدف تحلیل برای تأیید عاملی آن است. این مشخصات روانسنجی نشان از آن دارد که این ابزار از روایی و پایایی مناسبی برخوردار است. تعداد کم گویهها، پتانسیل استفاده برای سنجش گذار مراقبت را در سالمندان دارد. استفاده از این ابزار آسان بوده و نیازمند صرف زمان کمی است. بر همین اساس مطالعهای برای تکمیل مراحل روانسنجی ابزار توصیه میشود. چراکه استفاده از این ابزار برای مطالعه و ارزیابی کیفیت گذار مراقبت سالمندان ضروری بوده و میتواند بهعنوان ابزاری با ویژگیهای مثبت برای استفاده در بالین و پژوهشهای مرتبط مورد بهرهبرداریهای آتی قرار گیرد. بنابراین پیشنهاد میشود که در پژوهشهای آینده، مراحل روانسنجی بهویژه تحلیل عاملی تأییدی ابزار 3 عاملی نسخه فارسی حاصل از این مطالعه در جمعیت سایر بزرگسالان کشور نیز انجام شود.
ملاحظات اخلاقی
پیروی از اصول اخلاق پژوهش
مطالعه حاضر با تأیید کمیته اخلاق دانشگاه علوم توانبخشی و سلامت اجتماعی تهران با کد اخلاقی IR.USWR.REC.1400.151 و حمایت این دانشگاه و تفاهم نامه همکاری با دانشگاه علومپزشکی گیلان انجام شد.
حامی مالی
این مطالعه حاصل پایاننامه کارشناسی ارشد سید ابراهیم سید علوی بوده و تحت حمایت دانشگاه علوم توانبخشی و سلامت اجتماعی تهران انجام شد.
مشارکت نویسندگان
تمامی نویسندگان در اجرا و نگارش بخشهای پژوهش حاضر مشارکت داشتند.
تعارض منافع
هیچگونه تضاد منافعی در مطالعه حاضر وجود ندارد.
نتیجه حاصل از آزمون شاخص کفایت نمونهگیری کیزرـ میرـ اولکین برای بررسی کفایت حجم نمونه 0/749 به دست آمد که در سطح قابلقبول بود و نتیجه آزمون کرویت بارتلت ازنظر آماری معنادار بود (0/001>P). در تحلیل عاملی اکتشافی برای دستیابی به عوامل، از روش تجزیهوتحلیل اجزای اصلی ابزار با چرخش پرومکس استفاده شد. در این مرحله 3 عامل به دست آمد که این 3 عامل توسط تیم پژوهش و براساس بررسی متون علمی مرتبط «اولویتهای بیمار و مراقب»، «خودمدیریتی و پیگیریها» و «مدیریت دارویی» نامگذاری شد که به ترتیب 6/68، 2/16 و 1/79 مقدار ویژه را به خود اختصاص دادند و درمجموع 39/58 از کل واریانس متغیرهای پرسشنامه گذار مراقبت را تبیین کردند (جدول شماره 3).

با محاسبه آماره پیرسون (178=n)، میزان همبستگی بین نمره پرسشنامه گذار مراقبت و پرسشنامه خودکارآمدی عمومی، 0/468 بوده که در سطح 0/01=P معنادار بوده است. بنابراین همبستگی مثبت با پرسشنامه خودکارآمدی عمومی وجود داشته است.
پایایی پرسشنامه گذار مراقبت به روش همسانی درونی و با محاسبه آلفای کرونباخ 0/76 به دست آمد که در حد مطلوب و رضایتبخش است. برای انجام آزمون مجدد، پرسشنامه گذار مراقبت توسط 15 نفر از آزمودنیها بهطور تصادفی، با فاصله زمانی 4 هفته بعد تکمیل شد. سپس ضریب همبستگی درونخوشهای بین نمرات حاصل از 2 آزمون بررسی شد. شاخص همبستگی درونخوشهای، 0/859 به دست آمد که نشاندهنده ثبات رضایتبخش پرسشنامه گذار مراقبت است.
بحث
این مطالعه با هدف تعیین ویژگیهای روانسنجی نسخه فارسی پرسشنامه گذار مراقبت در سالمندان و معرفی اولیه یک ابزار معتبر به زبان فارسی انجام شد. در این مطالعه ویژگیهای مختلف روانسنجی نسخه فارسی ابزار گذار مراقبت، شامل روایی صوری، روایی محتوا، روایی سازه، روایی همگرا و پایایی آن در جامعه سالمندان بررسی شد. نتایج، روایی و پایایی تأییدشده نسخه فارسی این ابزار را در سالمندان ایرانی نشان میدهد.
پرسشنامه گذار مراقبت در ابتدا توسط کولمن و همکاران در سال 2002 براساس معیارهای ابزارسازی ساخته شده و تاکنون به چندین زبان مختلف ترجمه و استانداردسازی شده است. نتایج مطالعه کائو و همکاران در چین حاکی از روایی قابلقبول نسخه چینی ابزار بود. بهطوریکه روایی محتوای آن با استفاده از ایندکس روایی محتوا توسط 9 نفر متخصص مورد بررسی قرار گرفت و 0/99=S-CVI گزارش شد و همسانی درونی ابزار با استفاده از ضریب آلفای کرونباخ، 0/90 به دست آمد [28]. مطالعهای مشابه در سنگاپور انجام شد. در این مطالعه روایی محتوا گزارش نشده است، اما همسانی درونی ابزار گذار مراقبت، با استفاده از ضریب آلفای کرونباخ 0/82 گزارش شد [29].
بهطورکلی استفاده از تحلیل عاملی تأییدی جهت بررسی و تأیید مدل مفهومی و سازه ابزار، براساس نظریه زیربنایی است که در ساخت ابزار از آن بهره گرفته شده است [39]. باتوجهبه اینکه ساخت پرسشنامه گذار مراقبت، براساس تبیین مفهومی و نظری که توسط مبدع اصلی ابزار در جامعهای کاملاً متفاوت از جامعه ایرانی انجام شده و مبنایی برای مدل اندازهگیری پرسشنامه اولیه بوده است و ازآنجاکه مرور مطالعات مرتبط با ترجمه ابزار به زبانهای گوناگون نیز حاکی از وابستگی مفهوم به مختصات فرهنگی و اجتماعی جوامع بوده است، از تحلیل عاملی تأییدی استفاده شد. پس از رسم مدل براساس عوامل معرفیشده توسط طراح ابزار، مناسب بودن مدل برای جامعه سالمندان ایرانی تأیید نشد. در چنین شرایطی، توصیه بر این است که باید به دادهها بازگشت و از تحلیل عامل اکتشافی جهت کاوش مدل اولیه گذار مراقبت (که در مرحله تأییدی برازش ضعیف آن مسجل شده بود) و تولید مدلی که بعداً بتوان در شرایط مناسب آن را آزمایش کرد، استفاده کرد [39، 40، 43].
در مطالعه حاضر به دنبال تحلیل عاملی اکتشافی، 3 عامل به دست آمد که 58/39 درصد از واریانس کل متغیرهای پرسشنامه را تبیین کردند. این یافتهها با مطالعه کائو و همکاران (2015) و یوشیمورا و همکاران (2018) مطابقت دارد. در مطالعه روانسنجی نسخه چینی ابزار نیز پس از اجرای مدل 4 عاملی گذار مراقبت، شاخصهای برازندگی در حد مطلوب نبود و مدل تأیید نشد و درنهایت پس از تحلیل عاملی اکتشافی، مدل 3 عاملی براساس جمعیت مذکور معرفی شد [28]. ابعاد پرسشنامه در مطالعه کائو و همکاران، 3 عامل و شامل اهمیت اولویتها، مدیریت دارویی و آمادگی برای مدیریت سلامت بود. این عوامل در مطالعه ذکر شده و 59/26 درصد از واریانس کل متغیرها را تبیین کردند که با نتایج پژوهش ما قرابت دارد. همچنین در مطالعه یوشیمورا و همکاران، 3 عامل بهدستآمده شامل پیگیری و مدیریت دارویی، اولویتها، اطلاعات و اطمینان از خودمدیریتی بود. این عوامل درمجموع 59/60 درصد از واریانس کل متغیرها را تبیین کردند و با مطالعه ما قرابت دارد [32].
ضریب همبستگی پیرسون (178=n)، برای همبستگی ابزار گذار مراقبت با پرسشنامه خودکارآمدی عمومی 0/468 بود که در سطح معناداری 0/01=P، معنیدار است که نشاندهنده همگرایی مثبت ابزار گذار مراقبت با خودکارآمدی عمومی است که در سطح تقریباً متوسطی قرار دارد. ذکر این نکته بسیار ضروری است که برخلاف همبستگیهایی که بر مبنای آن روایی ملاکی تعیین میشود (و همبستگیهای بسیار قویتر ترجیح داده میشود)، همبستگیهای مشاهدهشده در روایی همگرا نباید خیلی قوی (بالا) باشند. در این حالت همبستگی هایی که به طور متوسط قوی هستند، ترجیح داده میشود. وجود همبستگیهای بسیار قوی بین نمرههای آزمون جدید و نمرههای آزمون قبلی حاکی از آن است که آزمون جدید اطلاعات تازهای علاوه بر آنچه آزمون قبلی برای ما فراهم میآورد، فراهم نمیکند [37]. در مطالعه یوشیمورا و همکاران برای سنجش روایی همگرا، ضریب همبستگی بین پرسشنامه گذار مراقبت با پرسشنامه خودمراقبتی بررسی شد که 0/37 بوده که در سطح 0/01>P معنادار بود و نشاندهنده همبستگی مثبت و در سطح پایین پرسشنامه گذار مراقبت با خودمراقبتی بوده است. در نسخه چینی، کائو و همکاران، روایی همگرای پرسشنامه گذار مراقبت با پرسشنامه کیفیت زندگی به کمک ضریب همبستگی اسپیرمن برابر 0/30
نتیجهگیری نهایی
نسخه فارسی ابزار گذار مراقبت، از انواع روایی صوری، محتوایی و همگرایی و پایایی همسانی درونی و بازآزمایی برخوردار است. مفهوم موردنظر این ابزار در جامعه سالمندان 3 مؤلفه «اولویتهای بیمار و مراقب»، «خودمدیریتی و پیگیری ها» و «مدیریت دارویی» دارد. تأیید نهایی این عوامل ساختاری اکتشافی نیازمند انجام مطالعهای با هدف تحلیل برای تأیید عاملی آن است. این مشخصات روانسنجی نشان از آن دارد که این ابزار از روایی و پایایی مناسبی برخوردار است. تعداد کم گویهها، پتانسیل استفاده برای سنجش گذار مراقبت را در سالمندان دارد. استفاده از این ابزار آسان بوده و نیازمند صرف زمان کمی است. بر همین اساس مطالعهای برای تکمیل مراحل روانسنجی ابزار توصیه میشود. چراکه استفاده از این ابزار برای مطالعه و ارزیابی کیفیت گذار مراقبت سالمندان ضروری بوده و میتواند بهعنوان ابزاری با ویژگیهای مثبت برای استفاده در بالین و پژوهشهای مرتبط مورد بهرهبرداریهای آتی قرار گیرد. بنابراین پیشنهاد میشود که در پژوهشهای آینده، مراحل روانسنجی بهویژه تحلیل عاملی تأییدی ابزار 3 عاملی نسخه فارسی حاصل از این مطالعه در جمعیت سایر بزرگسالان کشور نیز انجام شود.
ملاحظات اخلاقی
پیروی از اصول اخلاق پژوهش
مطالعه حاضر با تأیید کمیته اخلاق دانشگاه علوم توانبخشی و سلامت اجتماعی تهران با کد اخلاقی IR.USWR.REC.1400.151 و حمایت این دانشگاه و تفاهم نامه همکاری با دانشگاه علومپزشکی گیلان انجام شد.
حامی مالی
این مطالعه حاصل پایاننامه کارشناسی ارشد سید ابراهیم سید علوی بوده و تحت حمایت دانشگاه علوم توانبخشی و سلامت اجتماعی تهران انجام شد.
مشارکت نویسندگان
تمامی نویسندگان در اجرا و نگارش بخشهای پژوهش حاضر مشارکت داشتند.
تعارض منافع
هیچگونه تضاد منافعی در مطالعه حاضر وجود ندارد.
References
1.United Nations. World Population Ageing 2019. World population ageing 2019. New York: United Nations; 2019. [Link]
2.Zanjari N, Sadeghi R. [Elderly watch Index in Iran 2016 (Persian)]. Tehran: Saba Institute of Retirement Strategies; 2020. [Link]
3.Karlamangla A, Tinetti M, Guralnik J, Studenski S, Wetle T, Reuben D. Comorbidity in older adults : Nosology of impairment , diseases , and conditions. The Journals of Gerontology. Series A, Biological Sciences and Medical Sciences. 2007; 62(3):296-300. [DOI:10.1093/gerona/62.3.296] [PMID]
4.WHO. Transitions of care: Technical series on safer primary care. Geneva: World Health Organization; 2016. [Link]
5.Noei H, Sahaf R, Akbari Kamrani AA, Abolfathi Momtaz Y, Pourhadi S, Shati M. [The relationship between gender and disability in the elderly people in Tehran Municipality Pension Organization (Persian)]. Salmand: Iranian Journal of Ageing. 2017; 12(1):6-17 [DOI:10.21859/sija-12016]
6.Blanchette PL, Wen AB. Comorbidities and their impact on transitions of care. Annual Review of Gerontology and Geriatrics. 2012; 31(1):93-110. [DOI:10.1891/0198-8794.31.93]
7.Van Cleave JH, Trotta RL, Lysaght S, Steis MR, Lorenz RA, Naylor MD. Comorbidities in the context of care transitions. ANS. Advances in Nursing Science. 2013; 36(2):E1–13. [PMID]
8.Whitehall L, Rush R, Górska S, Forsyth K. The general self-efficacy of older adults receiving care : A systematic review and meta-analysis. The Gerontologist. 2021; 61(6):e302-17. [DOI:10.1093/geront/gnaa036] [PMID] [PMCID]
9.Pollack AH, Backonja U, Miller AD, Mishra SR, Khelifi M, Kendall L, et al. Closing the gap: Supporting patients' transition to self-management after hospitalization. Proceedings of the SIGCHI Conference on Human Factors in Computing Systems. CHI Conference. 2016; 2016:5324-36. [PMID]
10.Enguidanos S, Gibbs N, Jamison P. From hospital to home: A brief nurse practitioner intervention for vulnerable older adults. Journal of Gerontological Nursing. 2012; 38(3):40-50. [PMID]
11.Arbaje AI, Boonyasai RT, Dilworth-Anderson P. The older person in transition: Implications for pathways of transitions of care. In: Sterns HL, Bernard MA, editors. Annual review of gerontology and geriatrics. New York: Springer Publishing Company; 2008. [Link]
12.Coleman EA, Roman SP. Family caregivers’ experiences during transitions out of hospital. Journal for Healthcare Quality. 2015; 37(1):12-21. [DOI:10.1097/01.JHQ.0000460117.83437.b3] [PMID]
13.Prusaczyk B, Fabbre V, Morrow-Howell N, Proctor E. Understanding transitional care provided to older adults with and without dementia: A mixed methods study. International Journal of Care Coordination. 2020; 23(1):14-23. [DOI:10.1177/2053434520908122]
14.Dreyer T. Care transitions: Best practices and evidence-based programs. Home Healthcare Nurse. 2014; 32(5):309-16. [Link]
15.Zwart DLM, Schnipper JL, Vermond D, Bates DW. How do care transitions work?: Unraveling the working mechanisms of care transition interventions. Medical Care. 2021; 59(Suppl 4):S387-97. [DOI:10.1097/MLR.0000000000001581] [PMID] [PMCID]
16.Forster AJ, Clark HD, Menard A, Dupuis N, Chernish R, Chandok N, et al. Adverse events among medical patients after discharge from hospital. Canadian Medical Association Journal. 2004; 170(3):771. [PMID]
17.McGilton KS, Vellani S, Krassikova A, Robertson S, Irwin C, Cumal A, et al. Understanding transitional care programs for older adults who experience delayed discharge: A scoping review. BMC Geriatrics. 2021; 21(1):210. [DOI:10.1186/s12877-021-02099-9] [PMID] [PMCID]
18.National Transitions of Care Coalition. Improving transitions of care: The vision of the national transitions of care coalition. US: National Transitions of Care Coalition; 2008. [Link]
19.Gholizadeh M, Janati A, Delgoshaei B, Gorji HA, Tourani S. Implementation requirements for patient discharge planning in health system: A qualitative study in Iran. Ethiop J Health Sci. 2018;28(2):157-168. doi:10.4314/ejhs.v28i2.7. Ethiopian Journal of Health Sciences. 2018; 28(2):157-68. [DOI:10.4314/ejhs.v28i2.7] [PMID] [PMCID]
20.Gholizadeh M, Delgoshaei B, Gorji HA, Torani S, Janati A. Challenges in patient discharge planning in the health system of Iran: A qualitative study. Global Journal of Health Science. 2015; 8(6):47426. [PMID] [PMCID]
21.Rustad EC, Furnes B, Cronfalk BS, Dysvik E. Older patients’ experiences during care transition. Patient Preference and Adherence. 2016; 10:769-79. [PMID]
22.Arbaje AI, Kansagara DL, Salanitro AH, Englander HL, Kripalani S, Jencks SF, et al. Regardless of age: Incorporating principles from geriatric medicine to improve care transitions for patients with complex needs.Journal of General Internal Medicine. 2022; 29(6):932-9. [DOI:10.1007/s11606-013-2729-1] [PMID] [PMCID]
23.Lindquist LA, Jain N, Tam K, Martin GJ, Baker DW. Inadequate health literacy among paid caregivers of seniors. Journal of General Internal Medicine. 2011; 26(5):474-9. [DOI:10.1007/s11606-010-1596-2] [PMID] [PMCID]
24.Arbaje AI, Wolff JL, Yu Q, Powe NR, Anderson GF, Boult C. Postdischarge environmental and socioeconomic factors and the likelihood of early hospital readmission among community-dwelling medicare beneficiaries. Gerontologist. 2008; 48(4):495-504. [DOI:10.1093/geront/48.4.495] [PMID]
25.Lindquist LA, Cameron KA, Messerges-Bernstein J, Friesema E, Zickuhr L, Baker DW, et al. Hiring and screening practices of agencies supplying paid caregivers to older adults. Journal of The American Geriatrics Society. 2012; 60(7):1253-9. [DOI:10.1111/j.1532-5415.2012.04047.x] [PMID] [PMCID]
26.Coleman EA, Smith JD, Frank JC, Eilertsen TB, Thiare JN, Kramer AM. Development and testing of a measure designed to assess the quality of care transitions. International Journal of Integrated Care. 2002 ; 2:e02. [DOI:10.5334/ijic.60] [PMID]
27.Coleman EA, Mahoney E, Parry C. Assessing the quality of preparation for posthospital care from the patient’s perspective: The care transitions measure. Medical Care. 2005; 43(3):246-55. [DOI:10.1097/00005650-200503000-00007] [PMID]
28.Cao X, Chen L, Diao Y, Tian L, Liu W, Jiang X. Validity and reliability of the Chinese version of the care transition measure. PLoS One. 2015; 10(5):e0127403. [DOI:10.1371/journal.pone.0127403] [PMID] [PMCID]
29.Bakshi AB, Wee SL, Tay C, Wong LM, Leong IY, Merchant RA, et al. Validation of the care transition measure in multi-ethnic South-East Asia in Singapore. BMC Health Services Research. 2012; 12:256. [PMID] [PMCID]
30.Flink M, Tessma M, Cvancarova Småstuen M, Lindblad M, Coleman EA, Ekstedt M. Measuring care transitions in Sweden : Validation of the care transitions measure. International Journal for Quality in Health Care. 2018; 30(4):291-7. [DOI:10.1093/intqhc/mzy001] [PMID] [PMCID]
31.Acosta AM, Lima MADS, Marques GQ, Levandovski PF, Weber LAF. Brazilian version of the Care Transitions Measure: Translation and validation. International Nursing Review. 2017; 64(3):379-87. [DOI:10.1111/inr.12326] [PMID]
32.Yoshimura M, Sato M, Sumi N. Validity and reliability of the Japanese version of the Care Transitions Measure. The International Journal of Health Planning and Management. 2018; 33(2):380-90. [DOI:10.1002/hpm.2472] [PMID]
33.McLeod J, Stolee P, Walker J, Heckman G. Measuring care transition quality for older patients with musculoskeletal disorders. Musculoskeletal Care. 2014; 12(1):13-21. [DOI:10.1002/msc.1043] [PMID]
34.Parry C, Mahoney E, Chalmers SA, Coleman EA. Assessing the quality of transitional care: further applications of the care transitions measure. Medical Care. 2008; 46(3):317-22. [DOI:10.1097/MLR.0b013e3181589bdc] [PMID]
35.Goldstein JN, Hicks LS, Kolm P, Weintraub WS, Elliott DJ. Is the care transitions measure associated with readmission risk? Analysis from a single academic center. Journal of General Internal Medicine. 2016; 31(7):732-8. [DOI:10.1007/s11606-016-3610-9] [PMID] [PMCID]
36.Keller SD, Ware JE Jr, Gandek B, Aaronson NK, Alonso J, Apolone G, et al. Testing the equivalence of translations of widely used response choice labels: Results from the IQOLA Project. International Quality of Life Assessment. 1998; 51(11):933-44. [DOI:10.1016/S0895-4356(98)00084-5] [PMID]
37.Ebadi A, Sharifnia SH , Zareian A, Zarshenas L. [Instrument development in health science (Persian)]. Tehran: Jame-e-Negar; 2019.
38.Lawshe CH. A quantitative approach to content validity. Personnel Psychology. 1975; 28(4):563-75. [DOI:10.1111/j.1744-6570.1975.tb01393.x]
39.Hurley AE, Scandura TA, Schriesheim CA, Brannick MT, Seers A, Vandenberg RJ, et al. Exploratory and confirmatory factor analysis: Guidelines, issues, and alternatives. Journal of Organizational Behavior. 1997; 18(6):667-83. [Link]
40.Mvududu NH, Sink CA. Factor analysis in counseling research and practice. Counseling Outcome Research and Evaluation. 2013; 4(2):75-98. [DOI:10.1177/2150137813494766]
41.Sharifi A, Arsalani N, Khoshknab MF, Mohammadi-Shahbolaghi F, Ebadi A. [The psychometric properties of persian version of the perceptions of physical restraint use questionnaire in the elderly (Persian)]. Salmand-Iranian Journal of Ageing. 2021; 16(2):260-72. [DOI:10.1037/t86262-000]
42.Rajabi GR. [Reliability and validity of the general self-efficacy beliefs scale (Gse-10) comparing the psychology students of Shahid Chamrin University and Azad University of Marvdasht (Persian)]. New Thoughts on Education. 2006; 2(1-2):111-22. [Link]
43.Schmitt TA. Current methodological considerations in exploratory and confirmatory factor analysis. Journal of Psychoeducational Assessment. 2011; 29(4):304-21. [DOI:10.1177/0734282911406653]
44.Versteegh P. Older adult care transition experience following inpatient rehabilitation [PhD dissertation]. Ontario: The University of Western Ontario; 2021.
نوع مطالعه: پژوهشي |
موضوع مقاله:
سالمند شناسی
دریافت: 1401/6/6 | پذیرش: 1401/8/7 | انتشار: 1402/4/10
دریافت: 1401/6/6 | پذیرش: 1401/8/7 | انتشار: 1402/4/10
ارسال پیام به نویسنده مسئول
| بازنشر اطلاعات | |
 |
این مقاله تحت شرایط Creative Commons Attribution-NonCommercial 4.0 International License قابل بازنشر است. |