دوره 19، شماره 4 - ( زمستان 1403 )
جلد 19 شماره 4 صفحات 589-572 |
برگشت به فهرست نسخه ها
Download citation:
BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:



BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:
Rahmati-Yami M, Ravanbod R, Vakilian F, Ravari M. The Effects of Routine Breathing and Gradual Device-guided Slow Breathing Exercises on the Quality of Life, Physical Functional Performance, and Blood Pressure in Elderly Patients With Chronic Heart Failure. Salmand: Iranian Journal of Ageing 2025; 19 (4) :572-589
URL: http://salmandj.uswr.ac.ir/article-1-2733-fa.html
URL: http://salmandj.uswr.ac.ir/article-1-2733-fa.html
رحمتی یامی مهدی، روانبد رویا، وکیلیان فروه، راوری محمد. تأثیر تمرینات روتین تنفسی و تنفس آهسته تدریجی هدایتشده توسط دستگاه بر کیفیت زندگی و عملکرد فیزیکی و فشار خون بیماران سالمند مبتلا به نارسایی مزمن قلبی. سالمند: مجله سالمندی ایران. 1403; 19 (4) :572-589
مهدی رحمتی یامی1 

 ، رویا روانبد*2
، رویا روانبد*2 

 ، فروه وکیلیان3
، فروه وکیلیان3 

 ، محمد راوری4
، محمد راوری4 




 ، رویا روانبد*2
، رویا روانبد*2 

 ، فروه وکیلیان3
، فروه وکیلیان3 

 ، محمد راوری4
، محمد راوری4 


1- گروه فیزیوتراپی، دانشکده علوم پزشکی، دانشگاه تربیت مدرس، تهران، ایران.
2- گروه فیزیوتراپی، دانشکده علوم پزشکی، دانشگاه تربیت مدرس، تهران، ایران. ،ravanbod@modares.ac.ir
3- گروه قلب و عروق، دانشکده پزشکی، دانشگاه علوم پزشکی مشهد، مشهد، ایران.
4- گروه مهندسی پزشکی، دانشکده مهندسی، دانشگاه آزاد اسلامی واحد مشهد، مشهد، ایران.
2- گروه فیزیوتراپی، دانشکده علوم پزشکی، دانشگاه تربیت مدرس، تهران، ایران. ،
3- گروه قلب و عروق، دانشکده پزشکی، دانشگاه علوم پزشکی مشهد، مشهد، ایران.
4- گروه مهندسی پزشکی، دانشکده مهندسی، دانشگاه آزاد اسلامی واحد مشهد، مشهد، ایران.
متن کامل [PDF 7536 kb]
(1603 دریافت)
| چکیده (HTML) (3596 مشاهده)
References
متن کامل: (1280 مشاهده)
مقدمه
جمعیت سالمندی جهان در حال رشد است و طبق پیشبینیهای انجامشده، تعداد افراد سالمند در سال 2050 به حدود 2 میلیارد نفر میرسد [1]. در ایران نیز نسبت افراد سالمند در سال 2030، 20 تا 25 درصد افزایش مییابد [2، 3].
براساس نتایج مطالعات انجامشده، ابتلای سالمندان به بیماریهای مزمن نسبت به دیگر گروههای سنی بیشتر است [4]. یکی از سیستمهایی که تحت تأثیر سالمندی قرار میگیرد، سیستم قلبیعروقی است [5]. بررسیها نشان میدهد حدود 60 درصد از مراجعین به متخصصان قلب و عروق و 85 درصد از افراد بستری در بخشهای مزمن را سالمندان تشکیل میدهند [6]. در ایران نیز همانند دیگر کشورها مشکلات قلبیعروقی و فشار خون بالا از شایعترین بیماریهای مزمن در میان سالمندان هستند [7]. این بیماریها از اولین علل مرگومیر در ایران و از مهمترین چالشهای نظام سلامت کشور هستند [8]. طبق تحقیق انجامشده در آسایشگاههای استان گیلان، شایعترین بیماری در بین سالمندان، بیماری قلبیعروقی بوده است [9]. در سالمندان شهر تهران نیز فشار خون بالا بیشترین میزان شیوع را با نرخ 40/2 درصد به خود اختصاص داده است [10].
سالمندی موجب کاهش سلامت سیستم قلبیعروقی شده و بسیاری از بیماریهای قلبی درنهایت منجر به نارسایی مزمن قلب میشود [5]. نارسایی مزمن قلب، اختلال در عملکرد و ساختار قلب است که موجب کاهش انتقال اکسیژن در بدن میشود [11] درنتیجه قلب قادر به پمپ کردن خون کافی برای تأمین نیازهای بدن نیست [12]. نارسایی قلبی یکی از مهمترین بیماریهای دوران سالمندی است که شیوع و بروز آن با افزایش سن بالا میرود [7، 13] و یک مشکل مهم بهداشتی و درمانی در سیستم سلامت جهانی محسوب میشود، این بیماری بهطور فزایندهای در سرتاسر جهان شیوع یافته و ازلحاظ هزینههای پزشکی بیماری بسیار پرهزینهای محسوب میشود [14]. در کشورهای توسعهیافته به لحاظ اقتصادی، شایعترین دلیل بستری در بیمارستان در افراد بالای 65 سال، نارسایی قلبی است [12] طبق پیشبینیهای آماری از هر 5 نفر، یک نفر در طول زندگی خود دچار نارسایی قلبی میشود [15]. نارسایی قلبی ازنظر شدت، براساس مقیاس طبقهبندی نیویورک، به 4 درجه (I-IV) طبقهبندی میشود که در درجه I فرد بیمار با فعالیت شدید دچار تنگی نفس میشود و در درجه IV بیمار در استراحت هم تنگی نفس دارد [16].
بیماران مبتلا به نارسایی مزمن قلبی دچار محدودیت عملکردی شده که منجر به کاهش سلامت جسمانی در این افراد میشود [17]. همچنین در این بیماران، کیفیت زندگی کاهش مییابد و کاهش کیفیت زندگی، تأثیر منفی بر زندگی اجتماعی، خانوادگی، کار و فعالیتهای تفریحی دارد و خطر بستری شدن و مرگ ناشی از این بیماری را افزایش میدهد [18]. توانبخشی قلبی اهمیت ویژهای در کاهش مرگومیر و افزایش کیفیت زندگی و بهبود توانایی عملکردی این بیماران دارد [19] و به شکلهای مختلف ازجمله تمرینات هوازی و مقاومتی برای این بیماران تجویز میشود راهنمای بالینی (KNGF) [20, 21]. یکی از جدیدترین مدلهای تمرین تنفسی که امروزه در این بیماران مورد توجه قرار گرفته است، تمرین تنفس آهسته هدایتشده توسط دستگاه است [22, 23]. انجمن قلب آمریکا برای کاهش فشار خون، این تمرین را بهعنوان یک روش درمانی غیردارویی پذیرفته است [24]. این تمرین با هدف کاهش نرخ تنفس به یک «منطقه درمانی» (حتی کمتر از 10 تنفس در دقیقه) است و ازطریق بیوفیدبک انجام میشود [24].
در ایران به دلیل ضعف در سیستم پیشگیری و درمان، توجه کافی به تمرینات تنفسی که جزء برنامه تکمیلکننده درمانی بیمار محسوب میشوند نشده است. همچنین در فاز سرپایی بیماری نارسایی مزمن قلب به این تمرینات کمتر پرداختهاند [25]. یکی از دلایل این امر میتواند عدم وجود جایگاه مشخص برای توانبخشی در نظام سلامت ایران باشد [26]. بنابراین مطالعات محدودی در این زمینه وجود دارد.
باتوجهبه اینکه ضعف عضلات تنفسی در 30 تا 50 درصد بیماران در فاز سرپایی و حدود 70 درصد از بیماران سالمند مبتلا به نارسایی مزمن قلب وجود دارد [27] و تمرین عضلات تنفسی میتواند برخی از تغییرات بافتشناسی در عضلات تنفسی این بیماران را معکوس کند [28]، ما در این مطالعه از تمرینات روتین تنفسی شامل تنفس دیافراگماتیک و اسپیرومتری انگیزشی [29-34] با هدف بررسی تأثیرات این تمرینات و تمرین تنفسی تدریجی آهسته هدایتشده توسط دستگاه بر کیفیت زندگی، عملکرد فیزیکی و فشار خون بیماران سالمند مبتلا به نارسایی مزمن قلبی استفاده کردیم.
روش مطالعه
مطالعه بهصورت کار آزمایی بالینی تصادفیشده یکسویهکور بود و در سال 1400-1401 در شهر مشهد انجام شد. کد اخلاق از کمیته اخلاق پزشکی دانشگاه تربیت مدرس دریافت شد (IR.MODARES.REC.1400.200) و مطالعه در سامانه ثبت کارآزمایی بالینی ایران ثبت شده است (IRCT20210426051093N1).
جامعه موردمطالعه کلیه بیماران نارسایی مزمن قلبی ساکن شهر مشهد بودند. افراد موردمطالعه از بین بیماران در دسترس که به مجتمع آموزشیپژوهشی و درمانی امام رضا (ع) مراجعه کردند، براساس معیارهای ورود و خروج انتخاب شدند. به علت همهگیری کرونا در زمان انجام مطالعه و عدم امکان حضور در مراکز درمانی برای بیماران نارسایی قلبی گرید 2 و 3، با رعایت پروتکلهای ویژه کوویدـ19، جهت انجام 4 هفته مداخله به منزل بیماران مراجعه شد و اندازهگیریها و تمرینات با نظارت مستقیم محقق در منزل بیماران انجام شد.
حجم نمونه با استفاده مطالعات پیشین و بهوسیله نرمافزار جی پاور نسخه 3/1/9/2 تعیین شده است [35]. براساس مطالعه صادقی و همکاران [36]، با در نظر گرفتن سطح معناداری 5 درصد، توان 95 درصد، میانگین قبل از مداخله 12/60±71/00 و بعد از مداخله 17/55±33/54 در نمره کل کیفیت زندگی مینهسوتا، تعداد نمونه در هر گروه 8 نفر و براساس مطالعه لاچوسکا و همکاران [23]، با در نظر گرفتن سطح معناداری 5 درصد، توان 95 درصد، میانگین قبل از مداخله 11±116 و بعد از مداخله 12±100 میلیمتر جیوه بر روی فشار خون سیستولی، تعداد نمونه 12 نفر به دست آمد. برایناساس بیماران توسط متخصص قلب و فلوشیپ نارسایی قلبی باتوجهبه معیارهای ورود و خروج جهت شرکت در مطالعه انتخاب شدند. در این پژوهش 36 بیمار بهطور تصادفی و به روش پاکت سربسته در 3 گروه، شامل 1 گروه کنترل، 12 نفر با میانگین سنی 3/46±64/58، و 24 نفر در 2 گروه آزمایش، 12 نفر با میانگین سنی 3/91±63/67 در گروه تمرین روتین تنفسی و 12 نفر با میانگین سنی 2/57±62/58 در گروه تمرین تنفسی آهسته تدریجی هدایتشده توسط دستگاه که از این به بعد بهاختصار گروه تمرین تنفسی آهسته تدریجی نامیده میشود، وارد مطالعه شدند. جهت رعایت اخلاق پس از اتمام مطالعه برای افراد گروه کنترل علاوه بر توصیههای پزشکی مربوطه، به مدت 4 هفته یک دوره 10 جلسهای تمرینات روتین تنفسی انجام شد.
[27].
معیارهای ورود به مطالعه
نارسایی قلبی کلاس II و III براساس مقیاس طبقهبندی نیویورک که توسط متخصص قلب ازطریق ارزیابی بالینی، بدون توجه به علت تشخیص داده شده است [27]، دامنه سنی 60 تا 70 سال، ابتلا به نارسایی قلبی به مدت 3 تا 5 سال، وضعیت بالینی، همودینامیک با ثبات حداقل 1 ماه قبل از ورود به مطالعه، کسر تخلیه کمتر از 50 درصد براساس اکوکاردیوگرافی [27]، ثبات و زمان مصرف داروها شامل دیورتیکها، مهارکننده آنزیم آنژیوتنسین یا گیرنده آنژیوتنسین و بتابلوکرها طی 1 ماه گذشته (قرار داشتن تحت درمان دارویی استاندارد) [37]، عدم ابتلا به آنژین ناپایدار و آریتمیهای بطنی کمپلکس، عدم وقوع انفارکتوس میوکارد در یک سال گذشته، نداشتن باتری قلبی، عدم انجام جراحی بایپس یا آنژیوپلاستی طی 6 ماه گذشته، عدم شرکت در برنامههای تمرینی دیگر در 6 ماه قبل از شروع مطالعه، نبود اختلالات اسکلتیعضلانی که مانع راه رفتن طبیعی شوند، نبود اختلالات شناختی، نداشتن سابقه بیماری ریوی، عدم استعمال دخانیات، نداشتن آنژین صدری، سکته قلبی و یا جراحی قلب (کمتر از 6 ماه)، نداشتن بیماریهای ارتوپدی یا نورولوژی، عدم درمان با استروئید و یا شیمیدرمانی [38].
معیارهای خروج از مطالعه
عدم تمایل شخصی برای همکاری، شرکت در برنامههای تمرینی دیگر و ایجاد وقفه در روال درمان حین انجام کار.
به همه افراد شرکتکننده در مطالعه، روش انجام کار و کلیه اندازهگیریها توضیح داده شد و ایشان فرم رضایت آگاهانه و اطلاعات جمعیتشناختی (شامل سن، جنس، قد، وزن، کسر تخلیه، طبقهبندی بیماری) را تکمیل کردند. متغیرهای مورد ارزیابی شامل کیفیت زندگی، فشار خون و عملکرد فیزیکی بیماران بود. جهت سنجش کیفیت زندگی از پرسشنامه کیفیت زندگی مینهسوتا استفاده شد.
پرسشنامه کیفیت زندگی مینهسوتا
این پرسشنامه یکی از رایجترین روشهای مورداستفاده در سنجش پیامد کیفیت زندگی است و بهطور گسترده در نارسایی مزمن قلبی مورد استفاده قرار گرفته است [37]. این مقیاس شامل 21 سؤال است که محدودیتهای جسمی، روانی و اجتماعی اقتصادی ناشی از علائم نارسایی قلبی در یک ماه گذشته را میسنجد. هرچه نمرات حاصل از این ابزار بالاتر باشد، بیمار کیفیت زندگی ضعیفتری خواهد داشت. اسکندری و همکاران [39] به بررسی روایی و پایایی نسخه فارسی پرسشنامه کیفیت زندگی بیماران مبتلا به نارسایی قلبی (مینهسوتا) بر روی 100 بیمار مبتلا به نارسایی قلبی در ایران پرداختند. آنها پس از کسب مجوز از طراح اصلی ابزار، ترجمه را براساس پروتکل موسسه مَپی انجام دادند. جهت تعیین روایی سازه از مقایسه گروههای شناختهشده (مقیاس طبقهبندی نیویورک) و برای تعیین روایی ملاکی، از پرسشنامه کیفیت زندگی فرم کوتاه 36 سؤالی استفاده کردند. جهت تعیین پایایی ابزار از روش آزمون بازآزمون با تحلیل همسانی درونی استفاده کردند. آنها ضریب آلفای کرونباخ را 0/95 و ضریب پایایی آزمون مجدد را در 2 بار اجرا و به فاصله 2 هفته، در تمام ابعاد موردبررسی بیش از 0/90 گزارش کردند و عنوان داشتند نسخه فارسی این پرسشنامه ابزاری پایا و رواست که میتواند جهت اندازهگیری در بیماران مبتلا به نارسایی قلبی در بخشهای پژوهشی و درمانی مورداستفاده قرار گیرد [39].
برای اندازهگیری فشار خون، ابتدا آزمودنی به مدت 15 دقیقه جهت پایدار شدن علائم حیاتی به پشت خوابید. سپس فشار خون 3 بار به فاصله 5 دقیقه از دست راست توسط دستگاه هولترمانیتورینگ فشار خون (مدل AMp-700، شرکت اوسینا، تهران ایران) گرفته شد و میانگین آنها بهعنوان فشار خون پایه آزمودنی ثبت شد.
برای ارزیابی ظرفیت عملکردی آزمودنیها، آزمون راه رفتن 6 دقیقهای از آنها گرفته شد. برای این آزمون، از فرد خواسته شد از لباس و کفش راحت استفاده کند و 6 دقیقه در یک راهرو به طول 100 فوت (30/48 متر) روی یک سطح مسطح و سخت راه برود [40، 41]. در ابتدا آزمودنی به مدت 10 دقیقه نشسته و پس از آموزش نحوه گزارش مقیاس درک فشار بورگ 20 مقیاسی به ایشان [42]، ضربان قلب و فشار خون و اشباع اکسیژن خون شریانی آزمودنی در حالت نشسته اندازهگیری و ثبت شد. سپس از وی خواسته شد تا در یک راهروی 30 متری بدون مانع که ابتدا و انتهای آن با مخروط چرخشی مشخص شده بود با حداکثر سرعت خود راه برود و در صورت خستگی یا بروز علائم استراحت کند. پس از 6 دقیقه، به وی دستور توقف داده شد. در پایان آزمون، مسافت طیشده، ضربان قلب، مقیاس بورگ، فشار خون و اشباع اکسیژن خون شریانی اندازهگیری شد
مداخله
برنامه مداخله به مدت 4 هفته شامل 10 جلسه (3 جلسه در هفته) با نظارت و حضور محقق و 4 جلسه در هفته بهصورت تماس تصویری در سال 1400-1401 بود. در هر جلسه قبل از شروع تمرین، فشار خون، ضربان قلب استراحت آزمودنی و مقیاس بورگ اندازهگیری شد و در صورت عدم وجود مشکل باتوجهبه معیارهای خروج، برنامه تمریندرمانی انجام شد. ضربان قلب، فشار خون و علائم قبل و بعد از تمرین، پایش شدند. براساس راهنمای بالینی توانبخشی قلبی انجمن قلب آمریکا، با کاهش (زیر 90 میلیمتر جیوه) یا افزایش شدید (بالای 160 میلیمتر جیوه) فشار خون، آغاز آنژین و احساس خستگی شدید، تمرین پایان مییابد [43، 44].
گروه تمرینات روتین تنفسی
تمرین روتین تنفسی شامل تنفس دیافراگمی و اسپیرومتری انگیزشی بود که در هفته اول به مدت 20 دقیقه انجام شد و با افزایش 3/5 دقیقه در ابتدای هفتههای دوم، سوم و چهارم همراه بود که درنهایت در هفته چهارم به مدت 30 دقیقه این تمرینات انجام شد [29-34]. جهت انجام تمرین تنفس دیافراگمی، بیمار به پشت صندلی تکیه داد و بر روی صندلی آرام نشست. از او خواسته شد دَم را به صورتی انجام دهد که تنها قسمت پایین شکم و حاشیه دندهها متسع شود و دقت کند که ناحیه شانه بدون حرکت باقی بماند. سپس بازدَم را بهصورت آهسته و ملایم انجام دهد. در این تمرین دَم بهصورت آهسته و عمیق از راه بینی و بازدَم از راه دهان انجام شد. بین هر تمرین تنفس دیافراگمی 30 تا 60 ثانیه استراحت در نظر گرفته شد [31، 34]. برای انجام تمرین اسپیرومتری انگیزشی، از بیمار خواسته شد که به پشت صندلی تکیه داده و بر روی صندلی آرام بنشیند. سپس بیمار اسپیرومتری انگیزشی را در دست خود نگه داشت و پس از یک بازدم معمولی، قطعه دهانی اسپیرومتری را در دهان خود قرار داد و بهصورت آهسته و عمیق عمل دم را تا حداکثر جایی که ممکن بود انجام داد [33، 34]. بیمار این عمل را در ابتدای هر هفته، 3 مرتبه انجام داد و میانگین آن بهعنوان حداکثر ظرفیت دمی ثبت شد. سپس از بیمار خواسته شد تمرین اسپیرومتری انگیزشی را با 60 درصد حجم مبنای بهدستآمده انجام دهد. این تمرین 2 بار در روز و هر بار 10 مرتبه و بین هر تمرین نیز 30 تا 60 ثانیه استراحت انجام شد. در ابتدای هر هفته تعداد 2 تمرین به تمرینات افزوده شد. بهصورتیکه در انتهای هفته چهارم این تمرین 16 مرتبه انجام شد [33، 34].
گروه تمرین تنفسی آهسته تدریجی
جهت بازخورد به بیمار و ثبت سیگنال تنفسی از دستگاه رسپیرومتر بیوفیدبک که بدین منظور طراحیشده است، استفاده شد. در ابتدای هر هفتهای که بیمار با حضور محقق تمرینات را انجام داده است، نرخ تنفس پایه محاسبه شده است. جهت محاسبه نرخ تنفس پایه، پس از 15 دقیقه نشستن بیمار و ثبت فشار خون و ضربان قلب، میانگین تعداد تنفس بیمار طی 5 دقیقه توسط دستگاه رسپیرومتر بیوفیدبک بهعنوان نرخ تنفس پایه در هفته مذکور ثبت شد. از این نرخ، بهعنوان مبنای تمرین در آن هفته و کاهش تدریجی نرخ تنفس استفاده شد. مدتزمان تمرین در هفته اول به مدت 20 دقیقه و با افزایش 3/5 دقیقه در ابتدای هفتههای دوم، سوم و چهارم بوده است؛ بهطوریکه در هفته چهارم به مدت 30 دقیقه این تمرینات با راهنمایی دستگاه رسپیرومتر بیوفیدبک و با رعایت اصل اضافهبار و کاهش کلی 50 درصد نرخ تنفس انجام شده است. کاهش نرخ تنفس در 4 مرحله 12/5 درصدی نسبت به نرخ تنفس پایهای که در ابتدای هر هفته اندازهگیری شده بود، اعمال شد.
یافتهها
در این پژوهش 36 بیمار بهطور تصادفی و به روش پاکت سربسته در 3 گروه، شامل 1 گروه کنترل، 12 نفر با میانگین سنی 3/46±64/58، و 24 نفر در 2 گروه آزمایش، 12 نفر با میانگین سنی 3/91±63/67 در گروه تمرین روتین تنفسی و 12 نفر با میانگین سنی 2/57±62/58 در گروه تمرین تنفسی آهسته تدریجی، وارد مطالعه شدند. تحلیل دادهها با نرمافزار SpSS نسخه 23 انجام شد. برای بررسی نرمال بودن دادههای بهدستآمده از آزمون شاپیرو ویلک استفاده شد. باتوجهبه نتایج آزمون شاپیرو ویلک، درمورد دادههای با توزیع نرمال، برای مقایسه میانگین دادهها قبل و بعد از مداخله در هریک از گروهها از آزمون تی زوجی و برای دادههای با توزیع غیرنرمال از آزمونهای ناپارامتریک معادل آن، آزمون ویلکاکسون، استفاده شد. جهت مقایسه اختلاف میانگین دادهها بین 3 گروه، از آزمون تحلیل واریانس یکطرفه و آزمون تعقیبی بونفرونی استفاده شد. هیچیک از بیماران در طول مطالعه دچار عارضه یا مشکل نشدند. اطلاعات جمعیتشناختی افراد شرکتکننده در مطالعه در جدول شماره 1 ارائه شده است.
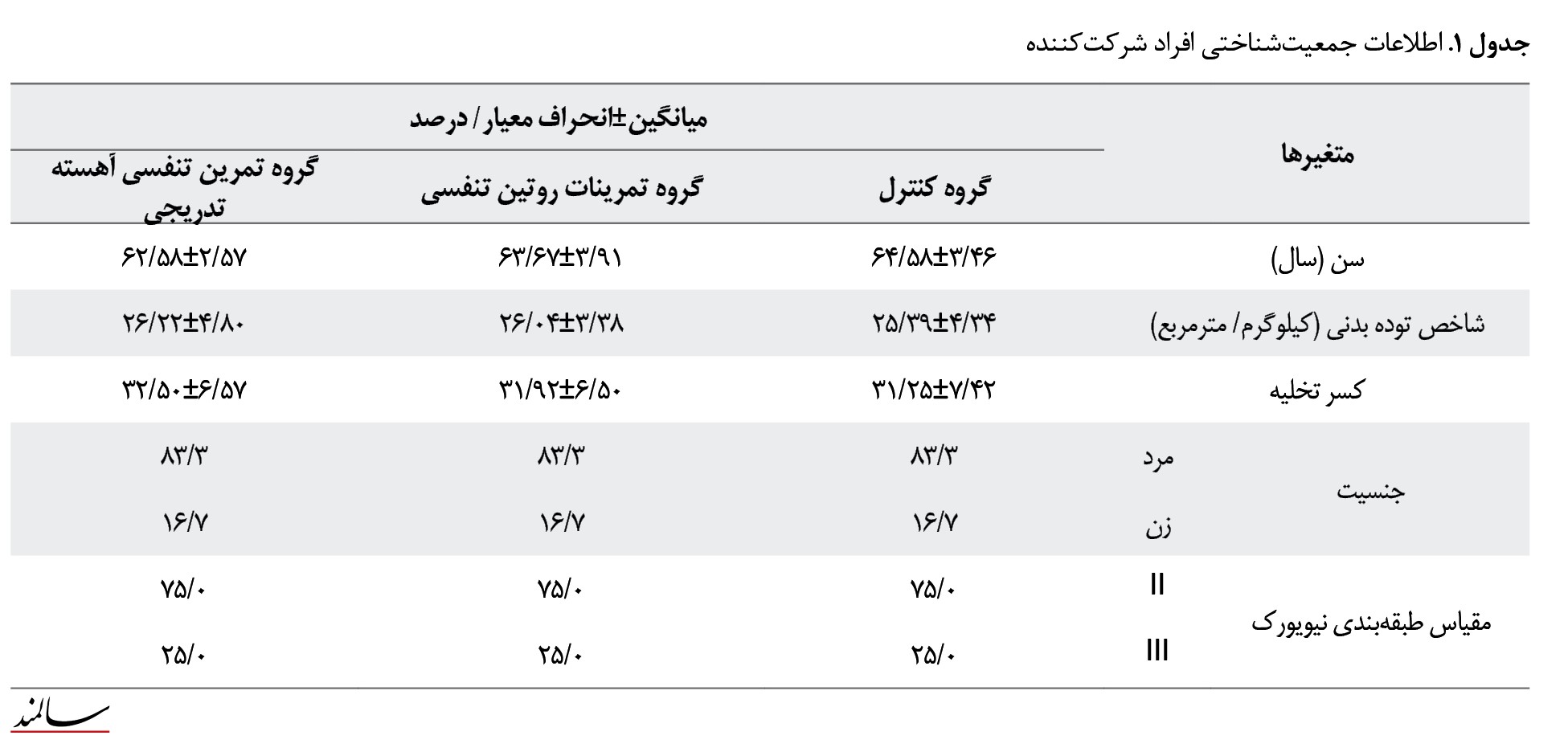
نتایج جدول شماره 2 نشان داد متغیرهای موردارزیابی این مطالعه در 3 گروه قبل از انجام مداخله با یکدیگر تفاوت معنادار آماری ندارند (0/05<P).

نتایج جدول شماره 3 که به بررسی مقایسه وضعیت هموداینامیک بیماران قبل و بعد از مداخله در هریک از گروهها و همچنین مقایسه اختلاف تغییرات بین 3 گروه پرداخته است، نشان داد تنها در گروه تمرین تنفسی تدریجی آهسته، درصد اشباع اکسیژن محیطی خون (SpO2) قبل انجام آزمون عملکردی 6 دقیقه راه رفتن (0/047=p) ازلحاظ آماری معنادار به دست آمد و در مابقی متغیرهای هموداینامیک موردارزیابی در 3 گروه و همچنین در مقایسه اختلاف تغییرات بین 3 گروه تفاوت معنادار آماری مشاهده نشد (0/05<P) همچنین بین جنسیت با وضعیت هموداینامیک و مقیاس طبقهبندی نیویورک با وضعیت هموداینامیک، قبل و بعد از مداخله و همچنین مقایسه اختلاف تغییرات بین 3 گروه تفاوت معنادار آماری نیز مشاهده نشد (0/05<P).
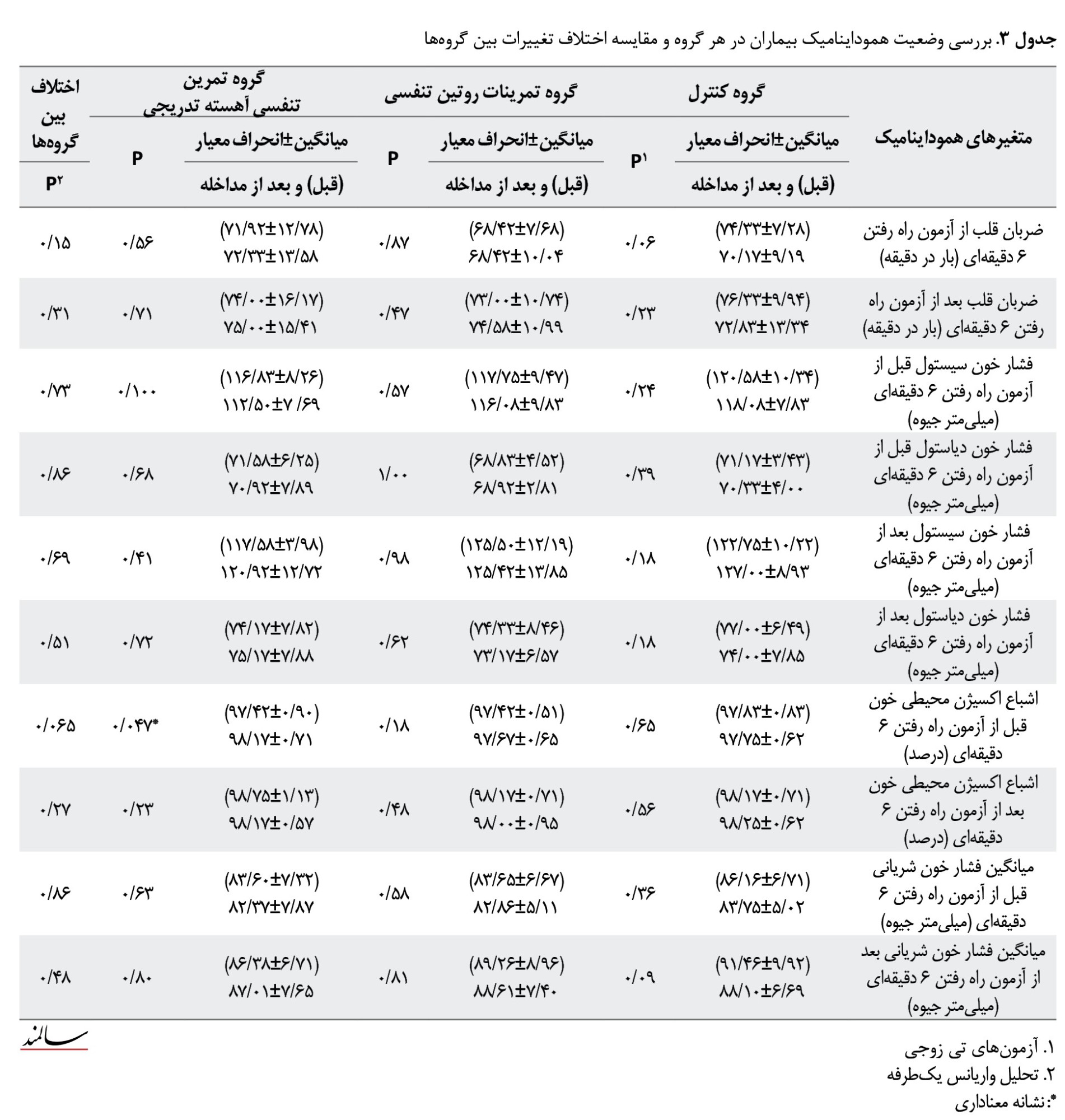
نتایج جدول شماره 4 که به بررسی تأثیر مداخله بر روی کیفیت زندگی، آزمون عملکردی و فشار خون پرداخته است، نشان داد در گروه کنترل بعد از انجام مداخله در هیچیک از متغیرهای موردارزیابی تغییر معنادار آماری مشاهده نشد (0/05<P).
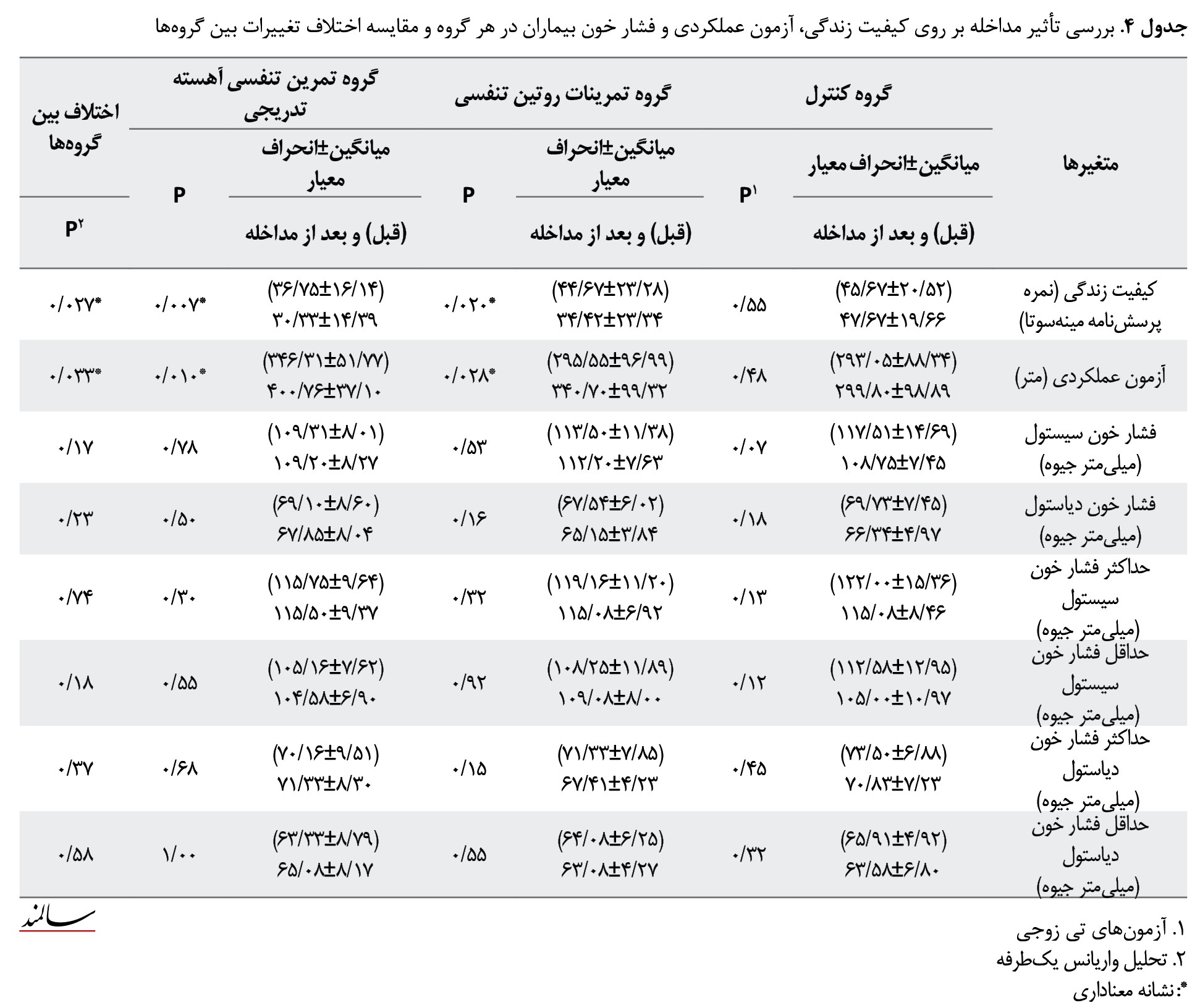
همچنین مشخص شد انجام تمرینات روتین تنفسی، باعث کاهش میانگین نمره کیفیت زندگی (0/02=p) و افزایش میانگین نمره عملکرد فیزیکی بیماران (0/02=p) شده است. در مابقی متغیرهای موردارزیابی تفاوت معنادار آماری پس از انجام تمرینات روتین تنفسی مشاهده نشد (0/05<P). همچنین مشخص شد انجام تمرینات روتین تنفسی، باعث کاهش میانگین نمره کیفیت زندگی (0/02=P) و افزایش میانگین نمره عملکرد فیزیکی بیماران (0/02=P) شده است. در مابقی متغیرهای موردارزیابی تفاوت معنادار آماری پس از انجام تمرینات روتین تنفسی مشاهده نشد (0/05>P). همچنین مشخص شد که انجام تمرین تنفسی آهسته تدریجی باعث کاهش میانگین نمره کیفیت زندگی (0/007=P) و افزایش میانگین نمره عملکرد فیزیکی بیماران (0/01=P) شده است. در مابقی متغیرهای موردارزیابی تفاوت معنادار آماری پس از انجام تمرین تنفسی آهسته تدریجی مشاهده نشد (0/05>P). تحلیل واریانس یکطرفه بر روی تغییرات اختالف بین 3 گروه نشان داد تنها در 2 متغیر موردارزیابی کیفیت زندگی (0/02=P) و عملکرد فیزیکی (0/03=P) بین 3 گروه تفاوت معنادار آماری وجود دارد. آزمون تعقیبی بونفرونی نشان داد انجام تمرینات روتین تنفسی به طور معناداری باعث کاهش میانگین نمره کیفیت زندگی (0/026=P) نسبت به گروه کنترل شده است. از سوی دیگر نیز مشخص شد انجام تمرین تنفسی آهسته تدریجی به طور معناداری باعث افزایش میانگین نمره عملکرد فیزیکی (0/042=P) نسبت به گروه کنترل شده است.
نتایج جدول شماره 5 که به بررسی تأثیر مداخله بر روی کیفیت زندگی، آزمون عملکردی و فشار خون براساس طبقهبندی بیماران طبق مقیاس طبقهبندی نیویورک پرداخته است، نشان داد در گروه کنترل بعد از انجام مداخله در هیچیک از متغیرهای موردارزیابی تغییر معنادار آماری مشاهده نشد (0/05<P).
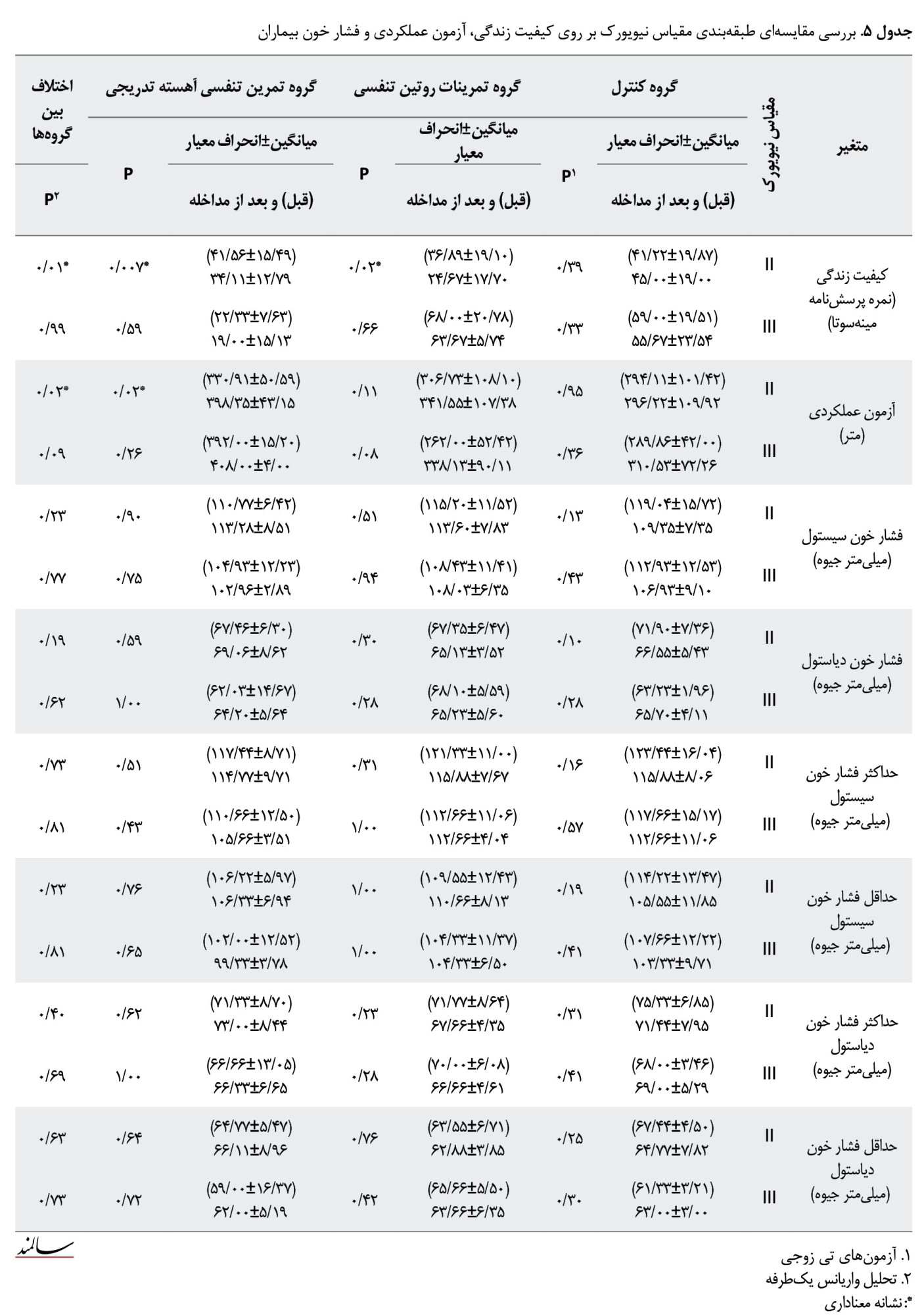
همچنین نشان داد انجام تمرینات روتین تنفسی باعث کاهش میانگین نمره کیفیت زندگی بیماران کلاس II (0/02=p) طبق طبقهبندی مقیاس نیویورک شده است. در مابقی متغیرهای موردارزیابی براساس طبقهبندی بیماران طبق مقیاس نیویورک تفاوت معنادار آماری پس از انجام تمرینات روتین تنفسی مشاهده نشد (0/05<P). از طرف دیگر مشخص شد انجام تمرین تنفسی آهسته تدریجی باعث کاهش میانگین نمره کیفیت زندگی (0/01=P) و افزایش میانگین نمره عملکرد فیزیکی بیماران کلاس II (0/02=P) طبق طبقه بندی مقیاس نیویورک شده است. در مابقی متغیرهای موردارزیابی تفاوت معنادار آماری براساس طبقه بندی بیماران طبق مقیاس نیویورک پس از انجام تمرین تنفسی آهسته تدریجی مشاهده نشد (0/05>P). تحلیل واریانس یک طرفه بر روی تغییرات اختالف بین 3 گروه براساس طبقهبندی بیماران طبق مقیاس نیویورک نشان داد تنها در 2 متغیر موردارزیابی کیفیت زندگی (0/01=P) و عملکرد فیزیکی (0/02=P) بین 3 گروه براساس طبقه بندی بیماران طبق مقیاس طبقهبندی نیویورک تفاوت معنادار آماری وجود دارد. آزمون تعقیبی بونفرونی نشان داد انجام تمرینات روتین تنفسی به طور معناداری باعث کاهش میانگین نمره کیفیت زندگی (0/015=P) نسبت به گروه کنترل در کالس II طبقه بندی مقیاس نیویورک نیویورک شده است. از سوی دیگر نیز مشخص شد انجام تمرین تنفسی آهسته تدریجی به طور معناداری باعث افزایش میانگین نمره عملکرد فیزیکی (0/018=P) نسبت به گروه کنترل در کلاس II طبق طبقه بندی مقیاس نیویورک شده است.
بحث
هدف از این مطالعه بررسی تأثیر تمرینات روتین تنفسی و تنفس آهسته تدریجی هدایتشده توسط دستگاه بر کیفیت زندگی و عملکرد فیزیکی و فشار خون بیماران سالمند مبتلا به نارسایی مزمن قلبی بود. در مدت انجام این مطالعه، هیچگونه موردی از بستری در بیمارستان، مرگ یا عارضه برای شرکتکنندگان در این طرح مشاهده نشد.
از ویژگیهای رایج بیماران مبتلا به نارسایی مزمن قلبی، ضعف عضلات تنفسی و افزایش فشاری است که به علت تهویه بیشازحد طولانیمدت بر روی این عضلات بهصورت مزمن وارد میشود [45]. بهعبارتدیگر تهویه بیشازحد طولانیمدت میتواند منجر به ضعف عضلات تنفسی و کمکتنفسی شود. ازنظر بالینی، ضعف عضلات تنفسی در این بیماران با تنگی نفس، کاهش تحمل تمرین و کاهش وضعیت عملکردی مرتبط است [46، 47]. تمرینات تنفسی بهعنوان بخشی از برنامه توانبخشی قلبیریوی با هدف بهبود و کنترل علائم این بیماری است. یافتن بهترین روش، همواره موضوع مطالعات مختلف بود و در این راستا، فیزیوتراپیستها نیز با استفاده از آموزش و تمرینات عضلات تنفسی سعی در افزایش عملکرد ریه دارند [8، 25].
شواهد نشان میدهد تمرین تنفسی آهسته، اثرات مفیدی را ازطریق سازوکار سیستم کنترل رفلکسی عروق قلبی، ازجمله افزایش تغییرپذیری ضربان قلب و حساسیت به رفلکس بارورسپتور ایجاد میکند [48]. مطالعات متعددی نیز بهطور قابلتوجهی کاهش فشار خون را طی تنفس آهسته کنترلشده گزارش کردهاند [49، 50].
در مطالعه حاضر تفاوت معناداری پس از مداخله در میزان کاهش فشار خون مشاهده نشد که از این بابت همراستا با مطالعه اکمن و همکاران در سال 2011 [51] و دروزدز و همکاران در سال 2016 است [52] و با مطالعات برناردی و همکاران در سال 2002 [53]، پاراتی و همکاران در سال 2008 [54]، زاروس و همکاران در سال 2009 [55]، لاچوسکا و همکاران در سال 2019 [23] و چان و همکاران در سال 2023 اختلاف دارد [56]. علت اختلاف را میتوان به تفاوت نرخ تنفس در مطالعه برناردی و همکاران، زمان اندازهگیری فشار خون در مطالعه پاراتی و همکاران که بلافاصله بعد از انجام تمرین مبنا قرار گرفته است، سن و نوع تمرین تنفسی در مطالعه چان و همکاران و مدتزمان انجام تمرینات در مطالعات زاروس و همکاران و لاچوسکا و همکاران نسبت داد که مؤکد استمرار انجام این تمرینات در این بیماران است. همچنین مهتانی و همکاران در سال 2012 در یک مطالعه متاآنالیز نشان دادند برآورد اثر کلی در متاآنالیز، اثر کاهش فشار خون مفیدی را نشان میدهد (کاهش فشار 3/7 میلیمتر جیوه در فشار خون سیستولیک)، اما نگارندگان متاآنالیز بیان کردند نتایج برآوردهای کلی اثر به دلیل ایرادات روششناسی در بیشتر مطالعات، باید بااحتیاط تفسیر شوند، زیرا این اثرات سودمند پس از حذف مطالعات با ریسک زیاد بایاس یا مطالعاتی که توسط سازنده دستگاه حمایت شدهاند مشاهده نشد [57].
هرچه نمرات حاصل از پرسشنامه کیفیت زندگی مینهسوتا بالاتر باشد، بیمار کیفیت زندگی ضعیفتری خواهد داشت. تمرینات تنفسی در این مطالعه منجر به کاهش میانگین نمره پرسشنامه مینهسوتا شده است که نشاندهنده بهبود کیفیت زندگی در این افراد است که همسو با مطالعات پاراتی و همکاران در سال 2008 [54]، وینکلمن و همکاران در سال 2009 [38]، آداموپولوس و همکاران در سال 2014 [58]، وانگ و یه در سال 2019 [59]، لاچوسکا و همکاران در سال 2019 [23] و آزمبوجا و همکاران در سال 2020 است [60] و با مطالعه دروزدز و همکاران در سال 2016 [52] در تضاد است. احتمالاً دلیل این تفاوت در نرخ ثابت 6 تنفس در دقیقه که بسیار پایین بوده و نیز تفاوت در دامنه سنی بیماران شرکتکننده نسبت به این مطالعه بوده است.
آزمون عملکردی 6 دقیقه راه رفتن یک پیشبینیکننده مهم و مستقل در بیماران مبتلا به نارسایی قلبی است و افزایش مسافت طیشده طی این آزمون با افزایش مرگومیر رابطه عکس دارد [54، 61]. همانطور که در این مطالعه مشخص شد، تمرینات تنفسی باعث بهبود عملکرد این بیماران و افزایش میزان مسافت طیشده در آزمون 6 دقیقه راه رفتن شده است که همسو با مطالعات وینکلمن و همکاران در سال 2009 [38]، اسمارت و همکاران در سال 2013 [62]، کاویکا یاسچ و همکاران در سال 2017 [63]، تنگ و همکاران در سال 2018 [64]، وانگ و یه در سال 2019 [59]، لاچوسکا و همکاران در سال 2019 [23] و آزمبوجا و همکاران در سال 2020 است [60]. افزایش مسافت راه رفتن، نمایانگر تأیید تأثیر مثبت این تمرینات بر ظرفیتهای عملکردی این بیماران است که اکثراً در زندگی روزمره با چالش روبهرو هستند.
در این مطالعه تمرین تنفسی آهسته تدریجی بهطور معناداری باعث افزایش میزان درصد اشباع اکسیژن محیطی خون شده است که همراستا با نتایج مطالعات برناردی و همکاران در سال 1998 [65]، برناردی و همکاران در سال 2002 [53]، بیلو و همکاران سال 2012 [66]، کاویکا جاسچ و همکاران در سال 2017 [63]، تنگ و همکاران در سال 2018 [64] و در تضاد با نتیجه مطالعه مورنو و همکاران در سال 2017 بوده است [67]. به نظر میرسد علت اختلاف در نتایج با این مطالعه را میتوان به نوع برنامه تمرین تنفسی بیماران مرتبط دانست. بیماران در تحقیق حاضر باتوجهبه دریافت داروهای روتین، مشکل افت اشباع اکسیژن شریانی را نداشته و تمرینات روتین تنفسی در عملکرد این افراد، تأثیر مثبتی داشته است.
نتیجهگیری نهایی
همانطور که نتایج این مطالعه نشان داد، انجام 4 هفته تمرین روتین تنفسی و تمرین تنفسی تدریجی آهسته هدایتشده توسط دستگاه، تأثیر معنیداری بر روی کیفیت زندگی و عملکرد فیزیکی سالمندان مبتلا به نارسایی قلبی داشته است. بنابراین به نظر میرسد با انجام تمرینات تنفسی، تحمل فعالیتهای فیزیکی برای این بیماران آسانتر شده و باعث بهبود کیفیت زندگی و عملکرد فیزیکی این بیماران میشود. باتوجهبه کمهزینه بودن و سادگی این تمرینات، پیشنهاد میشود در برنامههای توانبخشی بیماران در فاز پس از ترخیص از بیمارستان گنجانده شوند. از نکات قوت این مطالعه میتوان به معیارهای ورود ازجمله سن ورود به مطالعه و مدتزمان ابتلا به بیماری (گذشت 3 تا 5 سال از بیماری) نسبت به سایر مطالعات انجامشده بر روی بیماران نارسایی مزمن قلبی اشاره کرد. باتوجهبه پاندمی کرونا و عدم امکان حضور در مراکز درمانی برای بیماران نارسایی مزمن قلبی گرید 2 و 3 به منزل این افراد مراجعه میشد و انجام 4 هفته مداخله تحت نظارت فیزیوتراپیست و در منزل بیمار انجام گرفت. همچنین در این مطالعه به بررسی اثر تمرینات روتین تنفسی و تمرین تنفسی تدریجی آهسته هدایتشده توسط دستگاه بهطور خالص و بدون مشارکت سایر تمرینات هوازی که در توانبخشی قلبیتنفسی مورد استفاده قرار میگیرد پرداخته شده است.
محدودیتها و پیشنهادات
از کاستیهای مطالعه میتوان به عدم تمایل بیماران نارسایی قلبی به خروج از منزل و شرکت در طرحهای تحقیقاتی جهت ارزیابیها به دلیل همزمانی انجام مطالعه با دوره همهگیری و اوج کرونا و همچنین مشارکت کمتر بانوان در این مطالعه اشاره کرد. پیشنهاد میشود مطالعات آینده ضمن رفع کاستیهای این مطالعه، به بررسی استمرار این تمرینات بپردازند. همانطور که بیان شد برخی از متغیرها در سایر مطالعات مشابه با زمان مداخله بیشتر (3 و 6 ماه تمرین)، تغییر در جهت بهبود برخی از متغیرهای فشار خون را ذکر کردند.
ملاحظات اخلاقی
پیروی از اصول اخلاق پژوهش
کد اخلاق از کمیته اخلاق پزشکی دانشگاه تربیتمدرس دریافت شد (IR.MODARES.REC.1400.200) و مطالعه در سامانه ثبت کارآزمایی بالینی ایران ثبت شده است (IRCT20210426051093N1). جهت رعایت اخلاق پس از اتمام مطالعه برای افراد گروه کنترل، علاوه بر توصیههای پزشکی مربوطه، به مدت 4 هفته یک دوره 10 جلسهای تمرینات روتین تنفسی انجام شد.
حامی مالی
این پروژه تحقیقاتی از دانشگاه تربیتمدرس با شماره مصوب (88223) کمک مالی دریافت کرده است.
مشارکت نویسندگان
مفهومسازی، روششناسی، بررسی و ویرایش: رویا روانبد و مهدی رحمتی یامی؛ نوشتن پیشنویس اصلی: مهدی رحمتی یامی، تحقیق، بررسی و نظارت: تمام نویسندگان.
تعارض منافع
بنابر اظهار نویسندگان این مقاله تعارض منافع ندارد.
تشکر و قدردانی
از مسئولین محترم دانشگاه تربیتمدرس تهران بابت کمک مالی تشکر و قدردانی میشود. همچنین از فیزیوتراپیست ها الهام آزرمی، افروز اعتدالی، مهدی علیزاده بیرجندی، محمد سوختانلو، سعید اخلاقی، فرهاد آزادی، مجید شهبازی، نیما داوری و همت جمشیدی تشکر و قدردانی میشود.
جمعیت سالمندی جهان در حال رشد است و طبق پیشبینیهای انجامشده، تعداد افراد سالمند در سال 2050 به حدود 2 میلیارد نفر میرسد [1]. در ایران نیز نسبت افراد سالمند در سال 2030، 20 تا 25 درصد افزایش مییابد [2، 3].
براساس نتایج مطالعات انجامشده، ابتلای سالمندان به بیماریهای مزمن نسبت به دیگر گروههای سنی بیشتر است [4]. یکی از سیستمهایی که تحت تأثیر سالمندی قرار میگیرد، سیستم قلبیعروقی است [5]. بررسیها نشان میدهد حدود 60 درصد از مراجعین به متخصصان قلب و عروق و 85 درصد از افراد بستری در بخشهای مزمن را سالمندان تشکیل میدهند [6]. در ایران نیز همانند دیگر کشورها مشکلات قلبیعروقی و فشار خون بالا از شایعترین بیماریهای مزمن در میان سالمندان هستند [7]. این بیماریها از اولین علل مرگومیر در ایران و از مهمترین چالشهای نظام سلامت کشور هستند [8]. طبق تحقیق انجامشده در آسایشگاههای استان گیلان، شایعترین بیماری در بین سالمندان، بیماری قلبیعروقی بوده است [9]. در سالمندان شهر تهران نیز فشار خون بالا بیشترین میزان شیوع را با نرخ 40/2 درصد به خود اختصاص داده است [10].
سالمندی موجب کاهش سلامت سیستم قلبیعروقی شده و بسیاری از بیماریهای قلبی درنهایت منجر به نارسایی مزمن قلب میشود [5]. نارسایی مزمن قلب، اختلال در عملکرد و ساختار قلب است که موجب کاهش انتقال اکسیژن در بدن میشود [11] درنتیجه قلب قادر به پمپ کردن خون کافی برای تأمین نیازهای بدن نیست [12]. نارسایی قلبی یکی از مهمترین بیماریهای دوران سالمندی است که شیوع و بروز آن با افزایش سن بالا میرود [7، 13] و یک مشکل مهم بهداشتی و درمانی در سیستم سلامت جهانی محسوب میشود، این بیماری بهطور فزایندهای در سرتاسر جهان شیوع یافته و ازلحاظ هزینههای پزشکی بیماری بسیار پرهزینهای محسوب میشود [14]. در کشورهای توسعهیافته به لحاظ اقتصادی، شایعترین دلیل بستری در بیمارستان در افراد بالای 65 سال، نارسایی قلبی است [12] طبق پیشبینیهای آماری از هر 5 نفر، یک نفر در طول زندگی خود دچار نارسایی قلبی میشود [15]. نارسایی قلبی ازنظر شدت، براساس مقیاس طبقهبندی نیویورک، به 4 درجه (I-IV) طبقهبندی میشود که در درجه I فرد بیمار با فعالیت شدید دچار تنگی نفس میشود و در درجه IV بیمار در استراحت هم تنگی نفس دارد [16].
بیماران مبتلا به نارسایی مزمن قلبی دچار محدودیت عملکردی شده که منجر به کاهش سلامت جسمانی در این افراد میشود [17]. همچنین در این بیماران، کیفیت زندگی کاهش مییابد و کاهش کیفیت زندگی، تأثیر منفی بر زندگی اجتماعی، خانوادگی، کار و فعالیتهای تفریحی دارد و خطر بستری شدن و مرگ ناشی از این بیماری را افزایش میدهد [18]. توانبخشی قلبی اهمیت ویژهای در کاهش مرگومیر و افزایش کیفیت زندگی و بهبود توانایی عملکردی این بیماران دارد [19] و به شکلهای مختلف ازجمله تمرینات هوازی و مقاومتی برای این بیماران تجویز میشود راهنمای بالینی (KNGF) [20, 21]. یکی از جدیدترین مدلهای تمرین تنفسی که امروزه در این بیماران مورد توجه قرار گرفته است، تمرین تنفس آهسته هدایتشده توسط دستگاه است [22, 23]. انجمن قلب آمریکا برای کاهش فشار خون، این تمرین را بهعنوان یک روش درمانی غیردارویی پذیرفته است [24]. این تمرین با هدف کاهش نرخ تنفس به یک «منطقه درمانی» (حتی کمتر از 10 تنفس در دقیقه) است و ازطریق بیوفیدبک انجام میشود [24].
در ایران به دلیل ضعف در سیستم پیشگیری و درمان، توجه کافی به تمرینات تنفسی که جزء برنامه تکمیلکننده درمانی بیمار محسوب میشوند نشده است. همچنین در فاز سرپایی بیماری نارسایی مزمن قلب به این تمرینات کمتر پرداختهاند [25]. یکی از دلایل این امر میتواند عدم وجود جایگاه مشخص برای توانبخشی در نظام سلامت ایران باشد [26]. بنابراین مطالعات محدودی در این زمینه وجود دارد.
باتوجهبه اینکه ضعف عضلات تنفسی در 30 تا 50 درصد بیماران در فاز سرپایی و حدود 70 درصد از بیماران سالمند مبتلا به نارسایی مزمن قلب وجود دارد [27] و تمرین عضلات تنفسی میتواند برخی از تغییرات بافتشناسی در عضلات تنفسی این بیماران را معکوس کند [28]، ما در این مطالعه از تمرینات روتین تنفسی شامل تنفس دیافراگماتیک و اسپیرومتری انگیزشی [29-34] با هدف بررسی تأثیرات این تمرینات و تمرین تنفسی تدریجی آهسته هدایتشده توسط دستگاه بر کیفیت زندگی، عملکرد فیزیکی و فشار خون بیماران سالمند مبتلا به نارسایی مزمن قلبی استفاده کردیم.
روش مطالعه
مطالعه بهصورت کار آزمایی بالینی تصادفیشده یکسویهکور بود و در سال 1400-1401 در شهر مشهد انجام شد. کد اخلاق از کمیته اخلاق پزشکی دانشگاه تربیت مدرس دریافت شد (IR.MODARES.REC.1400.200) و مطالعه در سامانه ثبت کارآزمایی بالینی ایران ثبت شده است (IRCT20210426051093N1).
جامعه موردمطالعه کلیه بیماران نارسایی مزمن قلبی ساکن شهر مشهد بودند. افراد موردمطالعه از بین بیماران در دسترس که به مجتمع آموزشیپژوهشی و درمانی امام رضا (ع) مراجعه کردند، براساس معیارهای ورود و خروج انتخاب شدند. به علت همهگیری کرونا در زمان انجام مطالعه و عدم امکان حضور در مراکز درمانی برای بیماران نارسایی قلبی گرید 2 و 3، با رعایت پروتکلهای ویژه کوویدـ19، جهت انجام 4 هفته مداخله به منزل بیماران مراجعه شد و اندازهگیریها و تمرینات با نظارت مستقیم محقق در منزل بیماران انجام شد.
حجم نمونه با استفاده مطالعات پیشین و بهوسیله نرمافزار جی پاور نسخه 3/1/9/2 تعیین شده است [35]. براساس مطالعه صادقی و همکاران [36]، با در نظر گرفتن سطح معناداری 5 درصد، توان 95 درصد، میانگین قبل از مداخله 12/60±71/00 و بعد از مداخله 17/55±33/54 در نمره کل کیفیت زندگی مینهسوتا، تعداد نمونه در هر گروه 8 نفر و براساس مطالعه لاچوسکا و همکاران [23]، با در نظر گرفتن سطح معناداری 5 درصد، توان 95 درصد، میانگین قبل از مداخله 11±116 و بعد از مداخله 12±100 میلیمتر جیوه بر روی فشار خون سیستولی، تعداد نمونه 12 نفر به دست آمد. برایناساس بیماران توسط متخصص قلب و فلوشیپ نارسایی قلبی باتوجهبه معیارهای ورود و خروج جهت شرکت در مطالعه انتخاب شدند. در این پژوهش 36 بیمار بهطور تصادفی و به روش پاکت سربسته در 3 گروه، شامل 1 گروه کنترل، 12 نفر با میانگین سنی 3/46±64/58، و 24 نفر در 2 گروه آزمایش، 12 نفر با میانگین سنی 3/91±63/67 در گروه تمرین روتین تنفسی و 12 نفر با میانگین سنی 2/57±62/58 در گروه تمرین تنفسی آهسته تدریجی هدایتشده توسط دستگاه که از این به بعد بهاختصار گروه تمرین تنفسی آهسته تدریجی نامیده میشود، وارد مطالعه شدند. جهت رعایت اخلاق پس از اتمام مطالعه برای افراد گروه کنترل علاوه بر توصیههای پزشکی مربوطه، به مدت 4 هفته یک دوره 10 جلسهای تمرینات روتین تنفسی انجام شد.
[27].
معیارهای ورود به مطالعه
نارسایی قلبی کلاس II و III براساس مقیاس طبقهبندی نیویورک که توسط متخصص قلب ازطریق ارزیابی بالینی، بدون توجه به علت تشخیص داده شده است [27]، دامنه سنی 60 تا 70 سال، ابتلا به نارسایی قلبی به مدت 3 تا 5 سال، وضعیت بالینی، همودینامیک با ثبات حداقل 1 ماه قبل از ورود به مطالعه، کسر تخلیه کمتر از 50 درصد براساس اکوکاردیوگرافی [27]، ثبات و زمان مصرف داروها شامل دیورتیکها، مهارکننده آنزیم آنژیوتنسین یا گیرنده آنژیوتنسین و بتابلوکرها طی 1 ماه گذشته (قرار داشتن تحت درمان دارویی استاندارد) [37]، عدم ابتلا به آنژین ناپایدار و آریتمیهای بطنی کمپلکس، عدم وقوع انفارکتوس میوکارد در یک سال گذشته، نداشتن باتری قلبی، عدم انجام جراحی بایپس یا آنژیوپلاستی طی 6 ماه گذشته، عدم شرکت در برنامههای تمرینی دیگر در 6 ماه قبل از شروع مطالعه، نبود اختلالات اسکلتیعضلانی که مانع راه رفتن طبیعی شوند، نبود اختلالات شناختی، نداشتن سابقه بیماری ریوی، عدم استعمال دخانیات، نداشتن آنژین صدری، سکته قلبی و یا جراحی قلب (کمتر از 6 ماه)، نداشتن بیماریهای ارتوپدی یا نورولوژی، عدم درمان با استروئید و یا شیمیدرمانی [38].
معیارهای خروج از مطالعه
عدم تمایل شخصی برای همکاری، شرکت در برنامههای تمرینی دیگر و ایجاد وقفه در روال درمان حین انجام کار.
به همه افراد شرکتکننده در مطالعه، روش انجام کار و کلیه اندازهگیریها توضیح داده شد و ایشان فرم رضایت آگاهانه و اطلاعات جمعیتشناختی (شامل سن، جنس، قد، وزن، کسر تخلیه، طبقهبندی بیماری) را تکمیل کردند. متغیرهای مورد ارزیابی شامل کیفیت زندگی، فشار خون و عملکرد فیزیکی بیماران بود. جهت سنجش کیفیت زندگی از پرسشنامه کیفیت زندگی مینهسوتا استفاده شد.
پرسشنامه کیفیت زندگی مینهسوتا
این پرسشنامه یکی از رایجترین روشهای مورداستفاده در سنجش پیامد کیفیت زندگی است و بهطور گسترده در نارسایی مزمن قلبی مورد استفاده قرار گرفته است [37]. این مقیاس شامل 21 سؤال است که محدودیتهای جسمی، روانی و اجتماعی اقتصادی ناشی از علائم نارسایی قلبی در یک ماه گذشته را میسنجد. هرچه نمرات حاصل از این ابزار بالاتر باشد، بیمار کیفیت زندگی ضعیفتری خواهد داشت. اسکندری و همکاران [39] به بررسی روایی و پایایی نسخه فارسی پرسشنامه کیفیت زندگی بیماران مبتلا به نارسایی قلبی (مینهسوتا) بر روی 100 بیمار مبتلا به نارسایی قلبی در ایران پرداختند. آنها پس از کسب مجوز از طراح اصلی ابزار، ترجمه را براساس پروتکل موسسه مَپی انجام دادند. جهت تعیین روایی سازه از مقایسه گروههای شناختهشده (مقیاس طبقهبندی نیویورک) و برای تعیین روایی ملاکی، از پرسشنامه کیفیت زندگی فرم کوتاه 36 سؤالی استفاده کردند. جهت تعیین پایایی ابزار از روش آزمون بازآزمون با تحلیل همسانی درونی استفاده کردند. آنها ضریب آلفای کرونباخ را 0/95 و ضریب پایایی آزمون مجدد را در 2 بار اجرا و به فاصله 2 هفته، در تمام ابعاد موردبررسی بیش از 0/90 گزارش کردند و عنوان داشتند نسخه فارسی این پرسشنامه ابزاری پایا و رواست که میتواند جهت اندازهگیری در بیماران مبتلا به نارسایی قلبی در بخشهای پژوهشی و درمانی مورداستفاده قرار گیرد [39].
برای اندازهگیری فشار خون، ابتدا آزمودنی به مدت 15 دقیقه جهت پایدار شدن علائم حیاتی به پشت خوابید. سپس فشار خون 3 بار به فاصله 5 دقیقه از دست راست توسط دستگاه هولترمانیتورینگ فشار خون (مدل AMp-700، شرکت اوسینا، تهران ایران) گرفته شد و میانگین آنها بهعنوان فشار خون پایه آزمودنی ثبت شد.
برای ارزیابی ظرفیت عملکردی آزمودنیها، آزمون راه رفتن 6 دقیقهای از آنها گرفته شد. برای این آزمون، از فرد خواسته شد از لباس و کفش راحت استفاده کند و 6 دقیقه در یک راهرو به طول 100 فوت (30/48 متر) روی یک سطح مسطح و سخت راه برود [40، 41]. در ابتدا آزمودنی به مدت 10 دقیقه نشسته و پس از آموزش نحوه گزارش مقیاس درک فشار بورگ 20 مقیاسی به ایشان [42]، ضربان قلب و فشار خون و اشباع اکسیژن خون شریانی آزمودنی در حالت نشسته اندازهگیری و ثبت شد. سپس از وی خواسته شد تا در یک راهروی 30 متری بدون مانع که ابتدا و انتهای آن با مخروط چرخشی مشخص شده بود با حداکثر سرعت خود راه برود و در صورت خستگی یا بروز علائم استراحت کند. پس از 6 دقیقه، به وی دستور توقف داده شد. در پایان آزمون، مسافت طیشده، ضربان قلب، مقیاس بورگ، فشار خون و اشباع اکسیژن خون شریانی اندازهگیری شد
مداخله
برنامه مداخله به مدت 4 هفته شامل 10 جلسه (3 جلسه در هفته) با نظارت و حضور محقق و 4 جلسه در هفته بهصورت تماس تصویری در سال 1400-1401 بود. در هر جلسه قبل از شروع تمرین، فشار خون، ضربان قلب استراحت آزمودنی و مقیاس بورگ اندازهگیری شد و در صورت عدم وجود مشکل باتوجهبه معیارهای خروج، برنامه تمریندرمانی انجام شد. ضربان قلب، فشار خون و علائم قبل و بعد از تمرین، پایش شدند. براساس راهنمای بالینی توانبخشی قلبی انجمن قلب آمریکا، با کاهش (زیر 90 میلیمتر جیوه) یا افزایش شدید (بالای 160 میلیمتر جیوه) فشار خون، آغاز آنژین و احساس خستگی شدید، تمرین پایان مییابد [43، 44].
گروه تمرینات روتین تنفسی
تمرین روتین تنفسی شامل تنفس دیافراگمی و اسپیرومتری انگیزشی بود که در هفته اول به مدت 20 دقیقه انجام شد و با افزایش 3/5 دقیقه در ابتدای هفتههای دوم، سوم و چهارم همراه بود که درنهایت در هفته چهارم به مدت 30 دقیقه این تمرینات انجام شد [29-34]. جهت انجام تمرین تنفس دیافراگمی، بیمار به پشت صندلی تکیه داد و بر روی صندلی آرام نشست. از او خواسته شد دَم را به صورتی انجام دهد که تنها قسمت پایین شکم و حاشیه دندهها متسع شود و دقت کند که ناحیه شانه بدون حرکت باقی بماند. سپس بازدَم را بهصورت آهسته و ملایم انجام دهد. در این تمرین دَم بهصورت آهسته و عمیق از راه بینی و بازدَم از راه دهان انجام شد. بین هر تمرین تنفس دیافراگمی 30 تا 60 ثانیه استراحت در نظر گرفته شد [31، 34]. برای انجام تمرین اسپیرومتری انگیزشی، از بیمار خواسته شد که به پشت صندلی تکیه داده و بر روی صندلی آرام بنشیند. سپس بیمار اسپیرومتری انگیزشی را در دست خود نگه داشت و پس از یک بازدم معمولی، قطعه دهانی اسپیرومتری را در دهان خود قرار داد و بهصورت آهسته و عمیق عمل دم را تا حداکثر جایی که ممکن بود انجام داد [33، 34]. بیمار این عمل را در ابتدای هر هفته، 3 مرتبه انجام داد و میانگین آن بهعنوان حداکثر ظرفیت دمی ثبت شد. سپس از بیمار خواسته شد تمرین اسپیرومتری انگیزشی را با 60 درصد حجم مبنای بهدستآمده انجام دهد. این تمرین 2 بار در روز و هر بار 10 مرتبه و بین هر تمرین نیز 30 تا 60 ثانیه استراحت انجام شد. در ابتدای هر هفته تعداد 2 تمرین به تمرینات افزوده شد. بهصورتیکه در انتهای هفته چهارم این تمرین 16 مرتبه انجام شد [33، 34].
گروه تمرین تنفسی آهسته تدریجی
جهت بازخورد به بیمار و ثبت سیگنال تنفسی از دستگاه رسپیرومتر بیوفیدبک که بدین منظور طراحیشده است، استفاده شد. در ابتدای هر هفتهای که بیمار با حضور محقق تمرینات را انجام داده است، نرخ تنفس پایه محاسبه شده است. جهت محاسبه نرخ تنفس پایه، پس از 15 دقیقه نشستن بیمار و ثبت فشار خون و ضربان قلب، میانگین تعداد تنفس بیمار طی 5 دقیقه توسط دستگاه رسپیرومتر بیوفیدبک بهعنوان نرخ تنفس پایه در هفته مذکور ثبت شد. از این نرخ، بهعنوان مبنای تمرین در آن هفته و کاهش تدریجی نرخ تنفس استفاده شد. مدتزمان تمرین در هفته اول به مدت 20 دقیقه و با افزایش 3/5 دقیقه در ابتدای هفتههای دوم، سوم و چهارم بوده است؛ بهطوریکه در هفته چهارم به مدت 30 دقیقه این تمرینات با راهنمایی دستگاه رسپیرومتر بیوفیدبک و با رعایت اصل اضافهبار و کاهش کلی 50 درصد نرخ تنفس انجام شده است. کاهش نرخ تنفس در 4 مرحله 12/5 درصدی نسبت به نرخ تنفس پایهای که در ابتدای هر هفته اندازهگیری شده بود، اعمال شد.
یافتهها
در این پژوهش 36 بیمار بهطور تصادفی و به روش پاکت سربسته در 3 گروه، شامل 1 گروه کنترل، 12 نفر با میانگین سنی 3/46±64/58، و 24 نفر در 2 گروه آزمایش، 12 نفر با میانگین سنی 3/91±63/67 در گروه تمرین روتین تنفسی و 12 نفر با میانگین سنی 2/57±62/58 در گروه تمرین تنفسی آهسته تدریجی، وارد مطالعه شدند. تحلیل دادهها با نرمافزار SpSS نسخه 23 انجام شد. برای بررسی نرمال بودن دادههای بهدستآمده از آزمون شاپیرو ویلک استفاده شد. باتوجهبه نتایج آزمون شاپیرو ویلک، درمورد دادههای با توزیع نرمال، برای مقایسه میانگین دادهها قبل و بعد از مداخله در هریک از گروهها از آزمون تی زوجی و برای دادههای با توزیع غیرنرمال از آزمونهای ناپارامتریک معادل آن، آزمون ویلکاکسون، استفاده شد. جهت مقایسه اختلاف میانگین دادهها بین 3 گروه، از آزمون تحلیل واریانس یکطرفه و آزمون تعقیبی بونفرونی استفاده شد. هیچیک از بیماران در طول مطالعه دچار عارضه یا مشکل نشدند. اطلاعات جمعیتشناختی افراد شرکتکننده در مطالعه در جدول شماره 1 ارائه شده است.

نتایج جدول شماره 2 نشان داد متغیرهای موردارزیابی این مطالعه در 3 گروه قبل از انجام مداخله با یکدیگر تفاوت معنادار آماری ندارند (0/05<P).

نتایج جدول شماره 3 که به بررسی مقایسه وضعیت هموداینامیک بیماران قبل و بعد از مداخله در هریک از گروهها و همچنین مقایسه اختلاف تغییرات بین 3 گروه پرداخته است، نشان داد تنها در گروه تمرین تنفسی تدریجی آهسته، درصد اشباع اکسیژن محیطی خون (SpO2) قبل انجام آزمون عملکردی 6 دقیقه راه رفتن (0/047=p) ازلحاظ آماری معنادار به دست آمد و در مابقی متغیرهای هموداینامیک موردارزیابی در 3 گروه و همچنین در مقایسه اختلاف تغییرات بین 3 گروه تفاوت معنادار آماری مشاهده نشد (0/05<P)


نتایج جدول شماره 5 که به بررسی تأثیر مداخله بر روی کیفیت زندگی، آزمون عملکردی و فشار خون براساس طبقهبندی بیماران طبق مقیاس طبقهبندی نیویورک پرداخته است، نشان داد در گروه کنترل بعد از انجام مداخله در هیچیک از متغیرهای موردارزیابی تغییر معنادار آماری مشاهده نشد (0/05<P).

بحث
هدف از این مطالعه بررسی تأثیر تمرینات روتین تنفسی و تنفس آهسته تدریجی هدایتشده توسط دستگاه بر کیفیت زندگی و عملکرد فیزیکی و فشار خون بیماران سالمند مبتلا به نارسایی مزمن قلبی بود. در مدت انجام این مطالعه، هیچگونه موردی از بستری در بیمارستان، مرگ یا عارضه برای شرکتکنندگان در این طرح مشاهده نشد.
از ویژگیهای رایج بیماران مبتلا به نارسایی مزمن قلبی، ضعف عضلات تنفسی و افزایش فشاری است که به علت تهویه بیشازحد طولانیمدت بر روی این عضلات بهصورت مزمن وارد میشود [45]. بهعبارتدیگر تهویه بیشازحد طولانیمدت میتواند منجر به ضعف عضلات تنفسی و کمکتنفسی شود. ازنظر بالینی، ضعف عضلات تنفسی در این بیماران با تنگی نفس، کاهش تحمل تمرین و کاهش وضعیت عملکردی مرتبط است [46، 47]. تمرینات تنفسی بهعنوان بخشی از برنامه توانبخشی قلبیریوی با هدف بهبود و کنترل علائم این بیماری است. یافتن بهترین روش، همواره موضوع مطالعات مختلف بود و در این راستا، فیزیوتراپیستها نیز با استفاده از آموزش و تمرینات عضلات تنفسی سعی در افزایش عملکرد ریه دارند [8، 25].
شواهد نشان میدهد تمرین تنفسی آهسته، اثرات مفیدی را ازطریق سازوکار سیستم کنترل رفلکسی عروق قلبی، ازجمله افزایش تغییرپذیری ضربان قلب و حساسیت به رفلکس بارورسپتور ایجاد میکند [48]. مطالعات متعددی نیز بهطور قابلتوجهی کاهش فشار خون را طی تنفس آهسته کنترلشده گزارش کردهاند [49، 50].
در مطالعه حاضر تفاوت معناداری پس از مداخله در میزان کاهش فشار خون مشاهده نشد که از این بابت همراستا با مطالعه اکمن و همکاران در سال 2011 [51] و دروزدز و همکاران در سال 2016 است [52] و با مطالعات برناردی و همکاران در سال 2002 [53]، پاراتی و همکاران در سال 2008 [54]، زاروس و همکاران در سال 2009 [55]، لاچوسکا و همکاران در سال 2019 [23] و چان و همکاران در سال 2023 اختلاف دارد [56]. علت اختلاف را میتوان به تفاوت نرخ تنفس در مطالعه برناردی و همکاران، زمان اندازهگیری فشار خون در مطالعه پاراتی و همکاران که بلافاصله بعد از انجام تمرین مبنا قرار گرفته است، سن و نوع تمرین تنفسی در مطالعه چان و همکاران و مدتزمان انجام تمرینات در مطالعات زاروس و همکاران و لاچوسکا و همکاران نسبت داد که مؤکد استمرار انجام این تمرینات در این بیماران است. همچنین مهتانی و همکاران در سال 2012 در یک مطالعه متاآنالیز نشان دادند برآورد اثر کلی در متاآنالیز، اثر کاهش فشار خون مفیدی را نشان میدهد (کاهش فشار 3/7 میلیمتر جیوه در فشار خون سیستولیک)، اما نگارندگان متاآنالیز بیان کردند نتایج برآوردهای کلی اثر به دلیل ایرادات روششناسی در بیشتر مطالعات، باید بااحتیاط تفسیر شوند، زیرا این اثرات سودمند پس از حذف مطالعات با ریسک زیاد بایاس یا مطالعاتی که توسط سازنده دستگاه حمایت شدهاند مشاهده نشد [57].
هرچه نمرات حاصل از پرسشنامه کیفیت زندگی مینهسوتا بالاتر باشد، بیمار کیفیت زندگی ضعیفتری خواهد داشت. تمرینات تنفسی در این مطالعه منجر به کاهش میانگین نمره پرسشنامه مینهسوتا شده است که نشاندهنده بهبود کیفیت زندگی در این افراد است که همسو با مطالعات پاراتی و همکاران در سال 2008 [54]، وینکلمن و همکاران در سال 2009 [38]، آداموپولوس و همکاران در سال 2014 [58]، وانگ و یه در سال 2019 [59]، لاچوسکا و همکاران در سال 2019 [23] و آزمبوجا و همکاران در سال 2020 است [60] و با مطالعه دروزدز و همکاران در سال 2016 [52] در تضاد است. احتمالاً دلیل این تفاوت در نرخ ثابت 6 تنفس در دقیقه که بسیار پایین بوده و نیز تفاوت در دامنه سنی بیماران شرکتکننده نسبت به این مطالعه بوده است.
آزمون عملکردی 6 دقیقه راه رفتن یک پیشبینیکننده مهم و مستقل در بیماران مبتلا به نارسایی قلبی است و افزایش مسافت طیشده طی این آزمون با افزایش مرگومیر رابطه عکس دارد [54، 61]. همانطور که در این مطالعه مشخص شد، تمرینات تنفسی باعث بهبود عملکرد این بیماران و افزایش میزان مسافت طیشده در آزمون 6 دقیقه راه رفتن شده است که همسو با مطالعات وینکلمن و همکاران در سال 2009 [38]، اسمارت و همکاران در سال 2013 [62]، کاویکا یاسچ و همکاران در سال 2017 [63]، تنگ و همکاران در سال 2018 [64]، وانگ و یه در سال 2019 [59]، لاچوسکا و همکاران در سال 2019 [23] و آزمبوجا و همکاران در سال 2020 است [60]. افزایش مسافت راه رفتن، نمایانگر تأیید تأثیر مثبت این تمرینات بر ظرفیتهای عملکردی این بیماران است که اکثراً در زندگی روزمره با چالش روبهرو هستند.
در این مطالعه تمرین تنفسی آهسته تدریجی بهطور معناداری باعث افزایش میزان درصد اشباع اکسیژن محیطی خون شده است که همراستا با نتایج مطالعات برناردی و همکاران در سال 1998 [65]، برناردی و همکاران در سال 2002 [53]، بیلو و همکاران سال 2012 [66]، کاویکا جاسچ و همکاران در سال 2017 [63]، تنگ و همکاران در سال 2018 [64] و در تضاد با نتیجه مطالعه مورنو و همکاران در سال 2017 بوده است [67]. به نظر میرسد علت اختلاف در نتایج با این مطالعه را میتوان به نوع برنامه تمرین تنفسی بیماران مرتبط دانست. بیماران در تحقیق حاضر باتوجهبه دریافت داروهای روتین، مشکل افت اشباع اکسیژن شریانی را نداشته و تمرینات روتین تنفسی در عملکرد این افراد، تأثیر مثبتی داشته است.
نتیجهگیری نهایی
همانطور که نتایج این مطالعه نشان داد، انجام 4 هفته تمرین روتین تنفسی و تمرین تنفسی تدریجی آهسته هدایتشده توسط دستگاه، تأثیر معنیداری بر روی کیفیت زندگی و عملکرد فیزیکی سالمندان مبتلا به نارسایی قلبی داشته است. بنابراین به نظر میرسد با انجام تمرینات تنفسی، تحمل فعالیتهای فیزیکی برای این بیماران آسانتر شده و باعث بهبود کیفیت زندگی و عملکرد فیزیکی این بیماران میشود. باتوجهبه کمهزینه بودن و سادگی این تمرینات، پیشنهاد میشود در برنامههای توانبخشی بیماران در فاز پس از ترخیص از بیمارستان گنجانده شوند. از نکات قوت این مطالعه میتوان به معیارهای ورود ازجمله سن ورود به مطالعه و مدتزمان ابتلا به بیماری (گذشت 3 تا 5 سال از بیماری) نسبت به سایر مطالعات انجامشده بر روی بیماران نارسایی مزمن قلبی اشاره کرد. باتوجهبه پاندمی کرونا و عدم امکان حضور در مراکز درمانی برای بیماران نارسایی مزمن قلبی گرید 2 و 3 به منزل این افراد مراجعه میشد و انجام 4 هفته مداخله تحت نظارت فیزیوتراپیست و در منزل بیمار انجام گرفت. همچنین در این مطالعه به بررسی اثر تمرینات روتین تنفسی و تمرین تنفسی تدریجی آهسته هدایتشده توسط دستگاه بهطور خالص و بدون مشارکت سایر تمرینات هوازی که در توانبخشی قلبیتنفسی مورد استفاده قرار میگیرد پرداخته شده است.
محدودیتها و پیشنهادات
از کاستیهای مطالعه میتوان به عدم تمایل بیماران نارسایی قلبی به خروج از منزل و شرکت در طرحهای تحقیقاتی جهت ارزیابیها به دلیل همزمانی انجام مطالعه با دوره همهگیری و اوج کرونا و همچنین مشارکت کمتر بانوان در این مطالعه اشاره کرد. پیشنهاد میشود مطالعات آینده ضمن رفع کاستیهای این مطالعه، به بررسی استمرار این تمرینات بپردازند. همانطور که بیان شد برخی از متغیرها در سایر مطالعات مشابه با زمان مداخله بیشتر (3 و 6 ماه تمرین)، تغییر در جهت بهبود برخی از متغیرهای فشار خون را ذکر کردند.
ملاحظات اخلاقی
پیروی از اصول اخلاق پژوهش
کد اخلاق از کمیته اخلاق پزشکی دانشگاه تربیتمدرس دریافت شد (IR.MODARES.REC.1400.200) و مطالعه در سامانه ثبت کارآزمایی بالینی ایران ثبت شده است (IRCT20210426051093N1). جهت رعایت اخلاق پس از اتمام مطالعه برای افراد گروه کنترل، علاوه بر توصیههای پزشکی مربوطه، به مدت 4 هفته یک دوره 10 جلسهای تمرینات روتین تنفسی انجام شد.
حامی مالی
این پروژه تحقیقاتی از دانشگاه تربیتمدرس با شماره مصوب (88223) کمک مالی دریافت کرده است.
مشارکت نویسندگان
مفهومسازی، روششناسی، بررسی و ویرایش: رویا روانبد و مهدی رحمتی یامی؛ نوشتن پیشنویس اصلی: مهدی رحمتی یامی، تحقیق، بررسی و نظارت: تمام نویسندگان.
تعارض منافع
بنابر اظهار نویسندگان این مقاله تعارض منافع ندارد.
تشکر و قدردانی
از مسئولین محترم دانشگاه تربیتمدرس تهران بابت کمک مالی تشکر و قدردانی میشود. همچنین از فیزیوتراپیست ها الهام آزرمی، افروز اعتدالی، مهدی علیزاده بیرجندی، محمد سوختانلو، سعید اخلاقی، فرهاد آزادی، مجید شهبازی، نیما داوری و همت جمشیدی تشکر و قدردانی میشود.
References
1.Olshansky SJ, Carnes BA, Cassel CK. The aging of the human species. Scientific American. 1993; 268(4):46-52. [DOI:10.1038/scientificamerican0493-46]
2.Mosallanezhad Z, Salavati M, Hellström K, Sotoudeh GR, Nilsson Wikmar L, Frändin K. Cross-cultural adaptation, reliability and validity of the Persian version of the modified falls efficacy scale. Disability and Rehabilitation. 2011; 33(25-26):2446-53. [DOI:10.3109/09638288.2011.574774]
3.Azarmi E, Azadi F, Mosallanezhad Z, Vahedi M. [Relationship of low back pain and knee pain with dynamic balance of the elderly living in nursing homes in Mashhad, Iran (Persian)]. Salmand. 2023; 18(3):460-73. [DOI:10.32598/sija.2023.774.5]
4.Saboor M. [Elderly’s medical therapy status (Persian)]. Salmand. 2007; 2(1):216-22. [Link]
5.Hosseini S, Keshavarz A, Amin A, Maleki M, Bakhshandeh Abkenar H. [Nutritional status and non-diet associated factors of hospitalized heart-failure elderly patients (Persian)]. Salmand. 2010; 5(2):61-6. [Link]
6.Zeighami Mohammadi S, Asgharzadeh Haghighi S, Falah N. [The prevalence of anemia in elderly with systolic heart failure (Persian)]. Salmand. 2010; 5(2):25-33. [Link]
7.Janjani P, Salehabadi Y, Motevaseli S, Heidari Moghaddam R, Siabani S, Salehi N. [Prevalence of risk factors, reperfusion therapy and mortality due to myocardial infarction (Persian)]. Salmand. 2023; 18(1):78-91. [DOI:10.32598/sija.2022.3091.1]
8.Ahmadi A, Soori H, Mobasheri M, Etemad K, Khaledifar A. [Heart failure, the outcomes, predictive and related factors in Iran (Persian)]. Journal of Mazandaran University of Medical Sciences. 2014;24(118):180-8. [Link]
9.Seyam SH. Study of situation of elderly residents in Guilan elderly nursing home. Journal of Guilan University of Medical Sciences. 2001; 10(39):119-26. [Link]
10.Mohaqeqi Kamal SH, Basakha M. [Prevalence of chronic diseases among the older adults in Iran: Does socioeconomic status matter? (Persian)]. Salmand. 2022; 16(4):468-81. [DOI:10.32598/sija.2022.16.4.767.2]
11.Inamdar AA, Inamdar AC. Heart failure: Diagnosis, management and utilization. Journal of Clinical Medicine. 2016; 5(7):62. [DOI:10.3390/jcm5070062]
12.Ponikowski P, Anker SD, AlHabib KF, Cowie MR, Force TL, Hu S, et al. Heart failure: Preventing disease and death worldwide. ESC Heart Failure. 2014; 1(1):4-25. [DOI:10.1002/ehf2.12005]
13.Groenewegen A, Rutten FH, Mosterd A, Hoes AW. Epidemiology of heart failure. European Journal of Heart Failure. 2020; 22(8):1342-56. [DOI:10.1002/ejhf.1858]
14.Mozaffarian D, Benjamin EJ, Go AS, Arnett DK, Blaha MJ, Cushman M, et al. Heart disease and stroke statistics-2016 update. Circulation. 2016; 133(4):e39-360. [DOI:10.1161/CIR.0000000000000350]
15.Lloyd-Jones DM, Larson MG, Leip EP, Beiser A, D’Agostino RB, Kannel WB, et al. Lifetime risk for developing congestive heart failure. Circulation. 2002; 106(24):3068-72. [DOI:10.1161/01.CIR.0000039105.49749.6F]
16.Dolgin M, New York Heart Association Criteria Committee. Nomenclature and criteria for diagnosis of diseases of the heart and great vessel. Boston: Little, Brown & Co; 1994. [Link]
17.Abbasi A, Asaiesh H, Hosseini SA, Qorbani M, Abdollahi AA, Rouhi G, et al. [The relationship between functional performance in patients with heart failure and quality of life (QOL) (Persian)]. Iranian South Medical Journal. 2010; 13(1):31-40. [Link]
18.Abbasi K, Mohammadi E, Sadeghian H, Gholami Fesharaki M. [Quality of life in patients with heart failure (Persian)]. Iranian Journal of Nursing Research. 2016; 11(2):10-23. [Link]
19.Oerkild B, Frederiksen M, Hansen JF, Simonsen L, Skovgaard LT, Prescott E. Home-based cardiac rehabilitation is as effective as centre-based cardiac rehabilitation among elderly with coronary heart disease: Results from a randomised clinical trial. Age and Ageing. 2010; 40(1):78-85. [DOI:10.1093/ageing/afq122]
20.Achttien R, Staal J, Merry A. KNGF guideline cardiac rehabilitation KNGF clinical practice guideline for physical therapy in patients undergoing cardiac rehabilitation practice guidelines. The Dutch Journal of Physics. 2011; 121(4):1-47. [Link]
21.Price KJ, Gordon BA, Bird SR, Benson AC. A review of guidelines for cardiac rehabilitation exercise programmes: Is there an international consensus? European Journal of preventive cardiology. 2016; 23(16):1715-33. [DOI:10.1177/2047487316657669]
22.van Hateren KJ, Landman GW, Logtenberg SJ, Bilo HJ, Kleefstra N. Device-guided breathing exercises for the treatment of hypertension: An overview. World Journal of Cardiology. 2014; 6(5):277. [DOI:10.4330/wjc.v6.i5.277]
23.Lachowska K, Bellwon J, Narkiewicz K, Gruchała M, Hering D. Long-term effects of device-guided slow breathing in stable heart failure patients with reduced ejection fraction. Clinical Research in Cardiology. 2019; 108(1):48-60. [DOI:10.1007/s00392-018-1310-7]
24.Brook RD, Appel LJ, Rubenfire M, Ogedegbe G, Bisognano JD, Elliott WJ, et al. Beyond medications and diet: Alternative approaches to lowering blood pressure. Hypertension. 2013; 61(6):1360-83. [DOI:10.1161/HYP.0b013e318293645f]
25.Amini M, Gholami M, Aabed Natanzi H, Shakeri N, Haddad H. [Effect of diaphragmatic respiratory training on some pulmonary indexes in older people with chronic obstructive pulmonary disease (Persian)]. Salmand. 2019; 14(3):332-41. [DOI:10.32598/sija.13.10.330]
26.Farahbod M, Masoudi Asl I, Tabibi SJ, Kamali M. [The status of rehabilitation in Iran: Barriers and facilitators (Persian)]. Salmand. 2023; 18(2):218-33. [DOI:10.32598/sija.2023.2535.1]
27.Ramalho SHR, Cipriano Junior G, Vieira PJC, Nakano EY, Winkelmann ER, Callegaro CC, et al. Inspiratory muscle strength and six-minute walking distance in heart failure: Prognostic utility in a 10 years follow up cohort study. Plos One. 2019; 14(8):e0220638. [DOI:10.1371/journal.pone.0220638]
28.Montemezzo D, Fregonezi GA, Pereira DA, Britto RR, Reid WD. Influence of inspiratory muscle weakness on inspiratory muscle training responses in chronic heart failure patients: A systematic review and meta-analysis. Archives of Physical Medicine and Rehabilitation. 2014; 95(7):1398-407. [DOI:10.1016/j.apmr.2014.02.022]
29.Kulur AB, Haleagrahara N, Adhikary P, Jeganathan PS. [Efeito da respiração diafragmática sobre a variabilidade da frequência cardíaca na doença cardíaca isquêmica com diabete (Portuguese)]. Arquivos Brasileiros de Cardiologia. 2009; 92(6):457-63. [DOI:10.1590/S0066-782X2009000600008]
30.Achttien RJ, Staal JB, van der Voort S, Kemps HM, Koers H, Jongert MWA, et al. Exercise-based cardiac rehabilitation in patients with chronic heart failure: A Dutch practice guideline. Netherlands Heart Journal. 2014; 23(1):6-17. [DOI:10.1007/s12471-014-0612-2]
31.Cahalin LP, Arena RA. Breathing exercises and inspiratory muscle training in heart failure. Heart Failure Clinics. 2015; 11(1):149-72. [DOI:10.1016/j.hfc.2014.09.002]
32.Gosselink R, Bott J, Johnson M, Dean E, Nava S, Norrenberg M, et al. Physiotherapy for adult patients with critical illness: Recommendations of the European Respiratory Society and European Society of intensive care medicine task force on physiotherapy for critically Ill patients. Intensive Care Medicine. 2008; 34(7):118899. [DOI:10.1007/s00134-008-1026-7]
33.Pathmanathan N, Beaumont N, Gratrix A. Respiratory physiotherapy in the critical care unit. Continuing Education in Anaesthesia Critical Care & Pain. 2014; 15(1):20-5. [DOI:10.1093/bjaceaccp/mku005]
34.Jang MH, Shin MJ, Shin YB. Pulmonary and physical rehabilitation in critically Ill patients. Acute and Critical Care. 2019; 34(1):1-13. [DOI:10.4266/acc.2019.00444]
35.Faul F, Erdfelder E, Buchner A, Lang AG. Statistical power analyses using G*Power 3.1: Tests for correlation and regression analyses. Behavior Research Methods. 2009; 41(4):1149-60. [DOI:10.3758/BRM.41.4.1149]
36.Sadeghi Sherme M, Alavi Zerang F, Ahmadi F, Karimi Zarchi A, Babatabar HD, Ebadi A, et al. [Effect of applying continuous care model on quality of life in heart failure patients (Persian)]. International Journal of Behavioral Sciences. 2009; 3(1):9-13. [Link]
37.Palmer K, Bowles KA, Paton M, Jepson M, Lane R. Chronic heart failure and exercise rehabilitation: A systematic review and meta-analysis. Archives of Physical Medicine and Rehabilitation. 2018; 99(12):2570-82. [DOI:10.1016/j.apmr.2018.03.015]
38.Winkelmann ER, Chiappa GR, Lima CO, Viecili PR, Stein R, Ribeiro JP. Addition of inspiratory muscle training to aerobic training improves cardiorespiratory responses to exercise in patients with heart failure and inspiratory muscle weakness. American Heart Journal. 2009; 158(5):768.e1-7. [DOI:10.1016/j.ahj.2009.09.005]
39.Eskandari S, Heravi-Karimooi M, Rejeh N, Ebadi A, Montazeri A. [Translation and validation study of the Iranian version of Minnesota living with heart failure questionnaire (Persian)]. Payesh. 2015; 14(4):475-84. [Link]
40.Passantino A, Lagioia R, Mastropasqua F, Scrutinio D. Short-term change in distance walked in 6 min is an indicator of outcome in patients with chronic heart failure in clinical practice. Journal of the American College of Cardiology. 2006; 48(1):99-105. [DOI:10.1016/j.jacc.2006.02.061]
41.Yancy CW, Jessup M, Bozkurt B, Butler J, Casey DE, Drazner MH, et al. 2013 ACCF/AHA guideline for the management of heart failure: A report of the American College of Cardiology Foundation/American heart association task force on practice guidelines. Journal of the American College of Cardiology. 2013; 62(16):e147-239. [DOI:10.1016/j.jacc.2013.05.019]
42.Daneshmandi H, Choobineh AR, Rajaee-Fard AR. [Validation of borg’s RPE 6-20 scale in male industrial workers of Shiraz city based on heart rate (Persian)]. Jundishapur Scientific Medical Journal. 2012; 11(1):1-10. [Link]
43.Main E, Denehy L. Cardiorespiratory physiotherapy: Adults and paediatrics. Amsterdam: Elsevier; 2016. [Link]
44.Clark AL. Exercise and heart failure: Assessment and treatment. Heart. 2006; 92(5):699-703. [DOI:10.1136/hrt.2005.073643]
45.Severin R, Phillips SA. Respiratory muscles and chemoreflex sensitivity in heart failure: A breath of fresh air. Canadian Journal of Cardiology. 2017; 33(4):433-6. [DOI:10.1016/j.cjca.2017.02.003]
46.Cahalin LP, Arena R, Guazzi M, Myers J, Cipriano G, Chiappa G, et al. Inspiratory muscle training in heart disease and heart failure: A review of the literature with a focus on method of training and outcomes. Expert Review of Cardiovascular Therapy. 2013; 11(2):161-77. [DOI:10.1586/erc.12.191]
47.Ribeiro JP, Chiappa GR, Neder JA, Frankenstein L. Respiratory muscle function and exercise intolerance in heart failure. Current Heart Failure Reports. 2009; 6(2):95-101. [DOI:10.1007/s11897-009-0015-7]
48.Grossman E, Grossman A, Schein MH, Zimlichman R, Gavish B. Breathing-control lowers blood pressure. Journal of Human Hypertension. 2001; 15(4):263-9. [DOI:10.1038/sj.jhh.1001147]
49.Russo MA, Santarelli DM, O’Rourke D. The physiological effects of slow breathing in the healthy human. Breathe. 2017; 13(4):298-309. [DOI:10.1183/20734735.009817]
50.Zhang Z, Wang B, Wu H, Chai X, Wang W, Peng CK. Effects of slow and regular breathing exercise on cardiopulmonary coupling and blood pressure. Medical & Biological Engineering & Computing. 2017; 55(2):327-41. [DOI:10.1007/s11517-016-1517-6]
51.Ekman I, Kjellström B, Falk K, Norman J, Swedberg K. Impact of device-guided slow breathing on symptoms of chronic heart failure: A randomized, controlled feasibility study. European Journal of Heart Failure. 2011; 13(9):1000-5. [DOI:10.1093/eurjhf/hfr090]
52.Drozdz T, Bilo G, Debicka-Dabrowska D, Klocek M, Malfatto G, Kielbasa G, et al. Blood pressure changes in patients with chronic heart failure undergoing slow breathing training. Blood Pressure. 2016; 25(1):4-10. [DOI:10.3109/08037051.2016.1099800]
53.Bernardi L, Porta C, Spicuzza L, Bellwon J, Spadacini G, Frey AW, et al. Slow breathing increases arterial baroreflex sensitivity in patients with chronic heart failure. Circulation. 2002; 105(2):143-5. [DOI:10.1161/hc0202.103311]
54.Parati G, Malfatto G, Boarin S, Branzi G, Caldara G, Giglio A, et al. Device-guided paced breathing in the home setting: Effects on exercise capacity, pulmonary and ventricular function in patients with chronic heart failure: A pilot study. Circulation Heart Failure. 2008; 1(3):178-83. [DOI:10.1161/CIRCHEARTFAILURE.108.772640]
55.Zaros PR, Pires CE, Bacci M, Moraes C, Zanesco A. Effect of 6-months of physical exercise on the nitrate/nitrite levels in hypertensive postmenopausal women. BMC Women’s Health. 2009; 9(17):1-5. [DOI:10.1186/1472-6874-9-17]
56.Chan JS, Mann LM, Doherty CJ, Angus SA, Thompson BP, Devries MC, et al. The effect of inspiratory muscle training and detraining on the respiratory metaboreflex. Experimental Physiology. 2023; 108(4):636-49. [DOI:10.1113/EP090779]
57.Mahtani KR, Nunan D, Heneghan CJ. Device-guided breathing exercises in the control of human blood pressure: Systematic review and meta-analysis. Journal of Hypertension. 2012; 30(5):852-60. [DOI:10.1097/HJH.0b013e3283520077]
58.Adamopoulos S, Schmid JP, Dendale P, Poerschke D, Hansen D, Dritsas A, et al. Combined aerobic/inspiratory muscle training vs. aerobic training in patients with chronic heart failure: The Vent-HeFT trial: A European prospective multicentre randomized trial. European Journal of Heart Failure. 2014; 16(5):574-82. [DOI:10.1002/ejhf.70]
59.Wang MH, Yeh ML. Respiratory training interventions improve health status of heart failure patients: A systematic review and network meta-analysis of randomized controlled trials. World Journal of Clinical Cases. 2019; 7(18):2760. [DOI:10.12998/wjcc.v7.i18.2760]
60.Azambuja ACM, de Oliveira LZ, Sbruzzi G. Inspiratory muscle training in patients with heart failure: What is new? Systematic review and meta-analysis. Physical Therapy. 2020; 100(12):2099-109. [DOI:10.1093/ptj/pzaa171]
61.Ledwoch J, Franke J, Lubos E, Boekstegers P, Puls M, Ouarrak T, et al. Prognostic value of preprocedural 6-min walk test in patients undergoing transcatheter mitral valve repair-insights from the German transcatheter mitral valve interventions registry. Clinical Research in Cardiology. 2018; 107(3):241-8. [DOI:10.1007/s00392-017-1177-z]
62.Smart NA, Giallauria F, Dieberg G. Efficacy of inspiratory muscle training in chronic heart failure patients: A systematic review and meta-analysis. International Journal of Cardiology. 2013; 167(4):1502-7. [DOI:10.1016/j.ijcard.2012.04.029]
63.Kawecka-Jaszcz K, Bilo G, Drożdż T, Dębicka-Dąbrowska D, Kiełbasa G, Malfatto G, et al. Effects of device-guided slow breathing training on exercise capacity, cardiac function, and respiratory patterns during sleep in male and female patients with chronic heart failure. Polskie Archiwum Medycyny Wewnętrznej. 2017; 127(1):8-15. [DOI:10.20452/pamw.3890]
64.Teng HC, Yeh ML, Wang MH. Walking with controlled breathing improves exercise tolerance, anxiety, and quality of life in heart failure patients: A randomized controlled trial. European Journal of Cardiovascular Nursing. 2018; 17(8):717-27. [DOI:10.1177/1474515118778453]
65.Bernardi L, Spadacini G, Bellwon J, Hajric R, Roskamm H, Frey AW. Effect of breathing rate on oxygen saturation and exercise performance in chronic heart failure. The Lancet. 1998; 351(9112):1308-11. [DOI:10.1016/S0140-6736(97)10341-5]
66.Bilo G, Revera M, Bussotti M, Bonacina D, Styczkiewicz K, Caldara G, et al. Effects of slow deep breathing at high altitude on oxygen saturation, pulmonary and systemic hemodynamics. Plos One. 2012; 7(11):e49074. [DOI:10.1371/journal.pone.0049074]
67.Moreno AM, Toledo-Arruda AC, Lima JS, Duarte CS, Villacorta H, Nóbrega ACL. Inspiratory muscle training improves intercostal and forearm muscle oxygenation in patients with chronic heart failure: Evidence of the origin of the respiratory metaboreflex. Journal of Cardiac Failure. 2017; 23(9):672-9. [DOI:10.1016/j.cardfail.2017.05.003]
2.Mosallanezhad Z, Salavati M, Hellström K, Sotoudeh GR, Nilsson Wikmar L, Frändin K. Cross-cultural adaptation, reliability and validity of the Persian version of the modified falls efficacy scale. Disability and Rehabilitation. 2011; 33(25-26):2446-53. [DOI:10.3109/09638288.2011.574774]
3.Azarmi E, Azadi F, Mosallanezhad Z, Vahedi M. [Relationship of low back pain and knee pain with dynamic balance of the elderly living in nursing homes in Mashhad, Iran (Persian)]. Salmand. 2023; 18(3):460-73. [DOI:10.32598/sija.2023.774.5]
4.Saboor M. [Elderly’s medical therapy status (Persian)]. Salmand. 2007; 2(1):216-22. [Link]
5.Hosseini S, Keshavarz A, Amin A, Maleki M, Bakhshandeh Abkenar H. [Nutritional status and non-diet associated factors of hospitalized heart-failure elderly patients (Persian)]. Salmand. 2010; 5(2):61-6. [Link]
6.Zeighami Mohammadi S, Asgharzadeh Haghighi S, Falah N. [The prevalence of anemia in elderly with systolic heart failure (Persian)]. Salmand. 2010; 5(2):25-33. [Link]
7.Janjani P, Salehabadi Y, Motevaseli S, Heidari Moghaddam R, Siabani S, Salehi N. [Prevalence of risk factors, reperfusion therapy and mortality due to myocardial infarction (Persian)]. Salmand. 2023; 18(1):78-91. [DOI:10.32598/sija.2022.3091.1]
8.Ahmadi A, Soori H, Mobasheri M, Etemad K, Khaledifar A. [Heart failure, the outcomes, predictive and related factors in Iran (Persian)]. Journal of Mazandaran University of Medical Sciences. 2014;24(118):180-8. [Link]
9.Seyam SH. Study of situation of elderly residents in Guilan elderly nursing home. Journal of Guilan University of Medical Sciences. 2001; 10(39):119-26. [Link]
10.Mohaqeqi Kamal SH, Basakha M. [Prevalence of chronic diseases among the older adults in Iran: Does socioeconomic status matter? (Persian)]. Salmand. 2022; 16(4):468-81. [DOI:10.32598/sija.2022.16.4.767.2]
11.Inamdar AA, Inamdar AC. Heart failure: Diagnosis, management and utilization. Journal of Clinical Medicine. 2016; 5(7):62. [DOI:10.3390/jcm5070062]
12.Ponikowski P, Anker SD, AlHabib KF, Cowie MR, Force TL, Hu S, et al. Heart failure: Preventing disease and death worldwide. ESC Heart Failure. 2014; 1(1):4-25. [DOI:10.1002/ehf2.12005]
13.Groenewegen A, Rutten FH, Mosterd A, Hoes AW. Epidemiology of heart failure. European Journal of Heart Failure. 2020; 22(8):1342-56. [DOI:10.1002/ejhf.1858]
14.Mozaffarian D, Benjamin EJ, Go AS, Arnett DK, Blaha MJ, Cushman M, et al. Heart disease and stroke statistics-2016 update. Circulation. 2016; 133(4):e39-360. [DOI:10.1161/CIR.0000000000000350]
15.Lloyd-Jones DM, Larson MG, Leip EP, Beiser A, D’Agostino RB, Kannel WB, et al. Lifetime risk for developing congestive heart failure. Circulation. 2002; 106(24):3068-72. [DOI:10.1161/01.CIR.0000039105.49749.6F]
16.Dolgin M, New York Heart Association Criteria Committee. Nomenclature and criteria for diagnosis of diseases of the heart and great vessel. Boston: Little, Brown & Co; 1994. [Link]
17.Abbasi A, Asaiesh H, Hosseini SA, Qorbani M, Abdollahi AA, Rouhi G, et al. [The relationship between functional performance in patients with heart failure and quality of life (QOL) (Persian)]. Iranian South Medical Journal. 2010; 13(1):31-40. [Link]
18.Abbasi K, Mohammadi E, Sadeghian H, Gholami Fesharaki M. [Quality of life in patients with heart failure (Persian)]. Iranian Journal of Nursing Research. 2016; 11(2):10-23. [Link]
19.Oerkild B, Frederiksen M, Hansen JF, Simonsen L, Skovgaard LT, Prescott E. Home-based cardiac rehabilitation is as effective as centre-based cardiac rehabilitation among elderly with coronary heart disease: Results from a randomised clinical trial. Age and Ageing. 2010; 40(1):78-85. [DOI:10.1093/ageing/afq122]
20.Achttien R, Staal J, Merry A. KNGF guideline cardiac rehabilitation KNGF clinical practice guideline for physical therapy in patients undergoing cardiac rehabilitation practice guidelines. The Dutch Journal of Physics. 2011; 121(4):1-47. [Link]
21.Price KJ, Gordon BA, Bird SR, Benson AC. A review of guidelines for cardiac rehabilitation exercise programmes: Is there an international consensus? European Journal of preventive cardiology. 2016; 23(16):1715-33. [DOI:10.1177/2047487316657669]
22.van Hateren KJ, Landman GW, Logtenberg SJ, Bilo HJ, Kleefstra N. Device-guided breathing exercises for the treatment of hypertension: An overview. World Journal of Cardiology. 2014; 6(5):277. [DOI:10.4330/wjc.v6.i5.277]
23.Lachowska K, Bellwon J, Narkiewicz K, Gruchała M, Hering D. Long-term effects of device-guided slow breathing in stable heart failure patients with reduced ejection fraction. Clinical Research in Cardiology. 2019; 108(1):48-60. [DOI:10.1007/s00392-018-1310-7]
24.Brook RD, Appel LJ, Rubenfire M, Ogedegbe G, Bisognano JD, Elliott WJ, et al. Beyond medications and diet: Alternative approaches to lowering blood pressure. Hypertension. 2013; 61(6):1360-83. [DOI:10.1161/HYP.0b013e318293645f]
25.Amini M, Gholami M, Aabed Natanzi H, Shakeri N, Haddad H. [Effect of diaphragmatic respiratory training on some pulmonary indexes in older people with chronic obstructive pulmonary disease (Persian)]. Salmand. 2019; 14(3):332-41. [DOI:10.32598/sija.13.10.330]
26.Farahbod M, Masoudi Asl I, Tabibi SJ, Kamali M. [The status of rehabilitation in Iran: Barriers and facilitators (Persian)]. Salmand. 2023; 18(2):218-33. [DOI:10.32598/sija.2023.2535.1]
27.Ramalho SHR, Cipriano Junior G, Vieira PJC, Nakano EY, Winkelmann ER, Callegaro CC, et al. Inspiratory muscle strength and six-minute walking distance in heart failure: Prognostic utility in a 10 years follow up cohort study. Plos One. 2019; 14(8):e0220638. [DOI:10.1371/journal.pone.0220638]
28.Montemezzo D, Fregonezi GA, Pereira DA, Britto RR, Reid WD. Influence of inspiratory muscle weakness on inspiratory muscle training responses in chronic heart failure patients: A systematic review and meta-analysis. Archives of Physical Medicine and Rehabilitation. 2014; 95(7):1398-407. [DOI:10.1016/j.apmr.2014.02.022]
29.Kulur AB, Haleagrahara N, Adhikary P, Jeganathan PS. [Efeito da respiração diafragmática sobre a variabilidade da frequência cardíaca na doença cardíaca isquêmica com diabete (Portuguese)]. Arquivos Brasileiros de Cardiologia. 2009; 92(6):457-63. [DOI:10.1590/S0066-782X2009000600008]
30.Achttien RJ, Staal JB, van der Voort S, Kemps HM, Koers H, Jongert MWA, et al. Exercise-based cardiac rehabilitation in patients with chronic heart failure: A Dutch practice guideline. Netherlands Heart Journal. 2014; 23(1):6-17. [DOI:10.1007/s12471-014-0612-2]
31.Cahalin LP, Arena RA. Breathing exercises and inspiratory muscle training in heart failure. Heart Failure Clinics. 2015; 11(1):149-72. [DOI:10.1016/j.hfc.2014.09.002]
32.Gosselink R, Bott J, Johnson M, Dean E, Nava S, Norrenberg M, et al. Physiotherapy for adult patients with critical illness: Recommendations of the European Respiratory Society and European Society of intensive care medicine task force on physiotherapy for critically Ill patients. Intensive Care Medicine. 2008; 34(7):118899. [DOI:10.1007/s00134-008-1026-7]
33.Pathmanathan N, Beaumont N, Gratrix A. Respiratory physiotherapy in the critical care unit. Continuing Education in Anaesthesia Critical Care & Pain. 2014; 15(1):20-5. [DOI:10.1093/bjaceaccp/mku005]
34.Jang MH, Shin MJ, Shin YB. Pulmonary and physical rehabilitation in critically Ill patients. Acute and Critical Care. 2019; 34(1):1-13. [DOI:10.4266/acc.2019.00444]
35.Faul F, Erdfelder E, Buchner A, Lang AG. Statistical power analyses using G*Power 3.1: Tests for correlation and regression analyses. Behavior Research Methods. 2009; 41(4):1149-60. [DOI:10.3758/BRM.41.4.1149]
36.Sadeghi Sherme M, Alavi Zerang F, Ahmadi F, Karimi Zarchi A, Babatabar HD, Ebadi A, et al. [Effect of applying continuous care model on quality of life in heart failure patients (Persian)]. International Journal of Behavioral Sciences. 2009; 3(1):9-13. [Link]
37.Palmer K, Bowles KA, Paton M, Jepson M, Lane R. Chronic heart failure and exercise rehabilitation: A systematic review and meta-analysis. Archives of Physical Medicine and Rehabilitation. 2018; 99(12):2570-82. [DOI:10.1016/j.apmr.2018.03.015]
38.Winkelmann ER, Chiappa GR, Lima CO, Viecili PR, Stein R, Ribeiro JP. Addition of inspiratory muscle training to aerobic training improves cardiorespiratory responses to exercise in patients with heart failure and inspiratory muscle weakness. American Heart Journal. 2009; 158(5):768.e1-7. [DOI:10.1016/j.ahj.2009.09.005]
39.Eskandari S, Heravi-Karimooi M, Rejeh N, Ebadi A, Montazeri A. [Translation and validation study of the Iranian version of Minnesota living with heart failure questionnaire (Persian)]. Payesh. 2015; 14(4):475-84. [Link]
40.Passantino A, Lagioia R, Mastropasqua F, Scrutinio D. Short-term change in distance walked in 6 min is an indicator of outcome in patients with chronic heart failure in clinical practice. Journal of the American College of Cardiology. 2006; 48(1):99-105. [DOI:10.1016/j.jacc.2006.02.061]
41.Yancy CW, Jessup M, Bozkurt B, Butler J, Casey DE, Drazner MH, et al. 2013 ACCF/AHA guideline for the management of heart failure: A report of the American College of Cardiology Foundation/American heart association task force on practice guidelines. Journal of the American College of Cardiology. 2013; 62(16):e147-239. [DOI:10.1016/j.jacc.2013.05.019]
42.Daneshmandi H, Choobineh AR, Rajaee-Fard AR. [Validation of borg’s RPE 6-20 scale in male industrial workers of Shiraz city based on heart rate (Persian)]. Jundishapur Scientific Medical Journal. 2012; 11(1):1-10. [Link]
43.Main E, Denehy L. Cardiorespiratory physiotherapy: Adults and paediatrics. Amsterdam: Elsevier; 2016. [Link]
44.Clark AL. Exercise and heart failure: Assessment and treatment. Heart. 2006; 92(5):699-703. [DOI:10.1136/hrt.2005.073643]
45.Severin R, Phillips SA. Respiratory muscles and chemoreflex sensitivity in heart failure: A breath of fresh air. Canadian Journal of Cardiology. 2017; 33(4):433-6. [DOI:10.1016/j.cjca.2017.02.003]
46.Cahalin LP, Arena R, Guazzi M, Myers J, Cipriano G, Chiappa G, et al. Inspiratory muscle training in heart disease and heart failure: A review of the literature with a focus on method of training and outcomes. Expert Review of Cardiovascular Therapy. 2013; 11(2):161-77. [DOI:10.1586/erc.12.191]
47.Ribeiro JP, Chiappa GR, Neder JA, Frankenstein L. Respiratory muscle function and exercise intolerance in heart failure. Current Heart Failure Reports. 2009; 6(2):95-101. [DOI:10.1007/s11897-009-0015-7]
48.Grossman E, Grossman A, Schein MH, Zimlichman R, Gavish B. Breathing-control lowers blood pressure. Journal of Human Hypertension. 2001; 15(4):263-9. [DOI:10.1038/sj.jhh.1001147]
49.Russo MA, Santarelli DM, O’Rourke D. The physiological effects of slow breathing in the healthy human. Breathe. 2017; 13(4):298-309. [DOI:10.1183/20734735.009817]
50.Zhang Z, Wang B, Wu H, Chai X, Wang W, Peng CK. Effects of slow and regular breathing exercise on cardiopulmonary coupling and blood pressure. Medical & Biological Engineering & Computing. 2017; 55(2):327-41. [DOI:10.1007/s11517-016-1517-6]
51.Ekman I, Kjellström B, Falk K, Norman J, Swedberg K. Impact of device-guided slow breathing on symptoms of chronic heart failure: A randomized, controlled feasibility study. European Journal of Heart Failure. 2011; 13(9):1000-5. [DOI:10.1093/eurjhf/hfr090]
52.Drozdz T, Bilo G, Debicka-Dabrowska D, Klocek M, Malfatto G, Kielbasa G, et al. Blood pressure changes in patients with chronic heart failure undergoing slow breathing training. Blood Pressure. 2016; 25(1):4-10. [DOI:10.3109/08037051.2016.1099800]
53.Bernardi L, Porta C, Spicuzza L, Bellwon J, Spadacini G, Frey AW, et al. Slow breathing increases arterial baroreflex sensitivity in patients with chronic heart failure. Circulation. 2002; 105(2):143-5. [DOI:10.1161/hc0202.103311]
54.Parati G, Malfatto G, Boarin S, Branzi G, Caldara G, Giglio A, et al. Device-guided paced breathing in the home setting: Effects on exercise capacity, pulmonary and ventricular function in patients with chronic heart failure: A pilot study. Circulation Heart Failure. 2008; 1(3):178-83. [DOI:10.1161/CIRCHEARTFAILURE.108.772640]
55.Zaros PR, Pires CE, Bacci M, Moraes C, Zanesco A. Effect of 6-months of physical exercise on the nitrate/nitrite levels in hypertensive postmenopausal women. BMC Women’s Health. 2009; 9(17):1-5. [DOI:10.1186/1472-6874-9-17]
56.Chan JS, Mann LM, Doherty CJ, Angus SA, Thompson BP, Devries MC, et al. The effect of inspiratory muscle training and detraining on the respiratory metaboreflex. Experimental Physiology. 2023; 108(4):636-49. [DOI:10.1113/EP090779]
57.Mahtani KR, Nunan D, Heneghan CJ. Device-guided breathing exercises in the control of human blood pressure: Systematic review and meta-analysis. Journal of Hypertension. 2012; 30(5):852-60. [DOI:10.1097/HJH.0b013e3283520077]
58.Adamopoulos S, Schmid JP, Dendale P, Poerschke D, Hansen D, Dritsas A, et al. Combined aerobic/inspiratory muscle training vs. aerobic training in patients with chronic heart failure: The Vent-HeFT trial: A European prospective multicentre randomized trial. European Journal of Heart Failure. 2014; 16(5):574-82. [DOI:10.1002/ejhf.70]
59.Wang MH, Yeh ML. Respiratory training interventions improve health status of heart failure patients: A systematic review and network meta-analysis of randomized controlled trials. World Journal of Clinical Cases. 2019; 7(18):2760. [DOI:10.12998/wjcc.v7.i18.2760]
60.Azambuja ACM, de Oliveira LZ, Sbruzzi G. Inspiratory muscle training in patients with heart failure: What is new? Systematic review and meta-analysis. Physical Therapy. 2020; 100(12):2099-109. [DOI:10.1093/ptj/pzaa171]
61.Ledwoch J, Franke J, Lubos E, Boekstegers P, Puls M, Ouarrak T, et al. Prognostic value of preprocedural 6-min walk test in patients undergoing transcatheter mitral valve repair-insights from the German transcatheter mitral valve interventions registry. Clinical Research in Cardiology. 2018; 107(3):241-8. [DOI:10.1007/s00392-017-1177-z]
62.Smart NA, Giallauria F, Dieberg G. Efficacy of inspiratory muscle training in chronic heart failure patients: A systematic review and meta-analysis. International Journal of Cardiology. 2013; 167(4):1502-7. [DOI:10.1016/j.ijcard.2012.04.029]
63.Kawecka-Jaszcz K, Bilo G, Drożdż T, Dębicka-Dąbrowska D, Kiełbasa G, Malfatto G, et al. Effects of device-guided slow breathing training on exercise capacity, cardiac function, and respiratory patterns during sleep in male and female patients with chronic heart failure. Polskie Archiwum Medycyny Wewnętrznej. 2017; 127(1):8-15. [DOI:10.20452/pamw.3890]
64.Teng HC, Yeh ML, Wang MH. Walking with controlled breathing improves exercise tolerance, anxiety, and quality of life in heart failure patients: A randomized controlled trial. European Journal of Cardiovascular Nursing. 2018; 17(8):717-27. [DOI:10.1177/1474515118778453]
65.Bernardi L, Spadacini G, Bellwon J, Hajric R, Roskamm H, Frey AW. Effect of breathing rate on oxygen saturation and exercise performance in chronic heart failure. The Lancet. 1998; 351(9112):1308-11. [DOI:10.1016/S0140-6736(97)10341-5]
66.Bilo G, Revera M, Bussotti M, Bonacina D, Styczkiewicz K, Caldara G, et al. Effects of slow deep breathing at high altitude on oxygen saturation, pulmonary and systemic hemodynamics. Plos One. 2012; 7(11):e49074. [DOI:10.1371/journal.pone.0049074]
67.Moreno AM, Toledo-Arruda AC, Lima JS, Duarte CS, Villacorta H, Nóbrega ACL. Inspiratory muscle training improves intercostal and forearm muscle oxygenation in patients with chronic heart failure: Evidence of the origin of the respiratory metaboreflex. Journal of Cardiac Failure. 2017; 23(9):672-9. [DOI:10.1016/j.cardfail.2017.05.003]
نوع مطالعه: پژوهشي |
موضوع مقاله:
فیزیوتراپی
دریافت: 1402/8/14 | پذیرش: 1402/11/3 | انتشار: 1403/10/12
دریافت: 1402/8/14 | پذیرش: 1402/11/3 | انتشار: 1403/10/12
ارسال پیام به نویسنده مسئول
| بازنشر اطلاعات | |
 |
این مقاله تحت شرایط Creative Commons Attribution-NonCommercial 4.0 International License قابل بازنشر است. |





